Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Данная процедура назначается супружеским парам, в которых один или оба родителя страдают патологиями, не позволяющими им успешно зачать и родить здорового ребенка. Женщинам искусственное оплодотворение предписывается по следующим показаниям:
- Непроходимость или отсутствие маточных труб, самой матки, яичников или придатков вследствие врожденных нарушений женской половой системы, а также травм и оперативного вмешательства;
- Низкое качество (жизнеспособность) яйцеклеток, не позволяющее зачать ребенка естественным путем;
- Иммунологическое бесплодие, обусловленное выработкой женским организмом антител, убивающих сперматозоиды при естественном половом акте;
- Различные генетические, инфекционные, воспалительные, эндокринные заболевания;
- Наличие в анамнезе беременностей, закончившихся выкидышем, мертворождением или рождением ребенка с врожденными аномалиями;
- Возрастные изменения, бесплодие неясной природы.
К заболеваниям мужчин, при которых назначается искусственное оплодотворение, относятся:
- Нарушения в строении и функционировании половых органов (эректильная дисфункция, анэякуляция, непроходимость семявыводящих протоков и т. д.);
- Низкое качество спермы — малое количество или плохая подвижность сперматозоидов, наличие среди них клеток с дефектной морфологией;
- Аутоиммунное бесплодие, заключающееся в уничтожении сперматозоидов в эякуляте антителами, вырабатываемыми мужским организмом;
- Заболевания различной этиологии (онкологические, эндокринные, инфекционные и другие), мешающие полноценному половому акту или зачатию.
Также искусственное оплодотворение назначается одиноким женщинам, не имеющим супруга или постоянного полового партнера, а также состоящим в однополых отношениях. В этих случаях используется сперма доноров, прошедших предварительное обследование и тщательный отбор.
Сделайте первый шаг — запишитесь на прием к врачу! Записаться на прием к врачу
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Эффективность искусственного оплодотворения
Успешность применения репродуктивных технологий определяется множеством факторов, среди которых основную роль играют состояние здоровья обоих родителей, причины бесплодия, используемый метод.
Практика показывает, что искусственное оплодотворение значительно повышает шансы зачать ребенка даже тем родителям, которые в естественных условиях такой возможности не имеют.
Тем не менее, стоит понимать, что эффективность этой технологии не 100-процентная, поэтому для успешного зачатия может потребоваться несколько попыток.
Источник: https://www.vrtcenter.ru/services/eko/iskusstvennoe-oplodotvorenie/
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию.
При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом.
Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
ИСД
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях.
Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту.
Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка.
Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии.
Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
ЗИФТ
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку.
Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой.
Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины.
Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
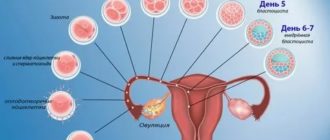
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции.
В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки.
Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка.
Все остальные этапы проходят точно так же как и при методе ЭКО.
Источник: http://hochurodit.ru/eko-i-iksi/metody-iskusstvennogo-oplodotvoreniya.html
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Если донор соблюдает условия сотрудничества с клиникой, то последняя берет на себя все расходы по медицинским процедурам, которые ему следует пройти. Также проводятся различные консультации по поддержанию здорового образа жизни.
Таким образом, специалисты помогают донорам обеспечивать клиники качественным биоматериалом. Это в свою очередь исключает возможность рождения ребенка, у которого могут быть те или иные заболевания.
Сколько стоит сдать сперму, донор узнает на первичной консультации у репродуктологов выбранного медучреждения. Цена семенной жидкости в разных российских городах отличается.
Сколько платят за сперму?
Сколько зарабатывает донор спермы? Итак, сумма вознаграждения за одну порцию спермы зависит от конкретной клиники, в которую обратился донор. В среднем за процедуру мужчина получает 1500-3000 рублей. Тем не менее, в России в настоящее время работают банки, которые платят около 200 американских долларов за одну порцию. Таким образом, сколько платят за сперму, можно узнать в медучреждении, которое донор выбрал для сотрудничества.
Чтобы участвовать в донорской программе, необходимо в полной мере соответствовать всем критериям, которые предъявляются к донорам. В частности мужчина должен иметь идеальную физическую форму.
Стоимость спермы
Потенциальный донор должен иметь отличное здоровье. При этом наследственные заболевания полностью отсутствуют. Важно отметить, что такие показатели встречаются далеко не у всех мужчин, поэтому подобрать доноров зачастую очень сложно. Именно по данной причине стоимость спермы является достаточно высокой.
Сколько платят донорам спермы?
На первый взгляд кажется, что 3000 руб. за один забор спермы – это достаточно маленькая сумма. Но если донор сдаст биоматериал хотя бы пятнадцать раз в год, то получит 45000 руб. Хотя это не предел, заработок может быть гораздо выше, что зависит от возможностей и желания самого донора. А донор спермы в Москве может иметь оплату больше указанной суммы.
Сколько стоит донорская сперма и как часто можно сдавать сперму донору?
Теперь каждый потенциальный донор знает, сколько стоит донорская сперма. Как берут спермограмму у мужчин ? Необходимо сказать, что согласно утвержденным нормам банк приема спермы семенную жидкость может принимать не чаще, чем восемь раз в месяц. Если же донор выполняет сдачу спермы более восьми раз, ее качество может значительно ухудшиться. Тогда она не подойдет для применения в программах ЭКО. Донор семенной жидкости в Москве либо другом городе останется без гонорара.
Если подвести итог, можно отметить, что, обращаясь в банк спермы, стоимость оплаты будет составлять 3000 руб. за каждую порцию, то можно получать в месяц около 24000 руб.
Таким дополнительным доходом заинтересованы многие мужчины.Подробнее о вознаграждении за донорство они могут узнать в репродуктивных клиниках.
Сколько получает донор семени?
Как стать донором семенной жидкости? Вполне закономерно, что мужчины интересуются, сколько получает донор семени. Хотя для начала они должны подумать о том, соответствует ли их здоровье необходимым нормам. Только после сдачи анализов, общения с психологом, наркологом и другими специалистами медицины можно рассчитывать на участие в программе. И то если противопоказаний к донорству при обследовании обнаружено не будет.
Источник: https://legacy-bank.ru/czena-na-spermu.html
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Но, прежде чем подарить бесплодной женщине шанс на зачатие ребенка, потенциальный донор должен пройти тщательное медицинское обследование. Более того, женщина-донор должна соответствовать ряду обязательных требований.
Одним из важнейших требований является наличие одного или нескольких детей. Критически важное значение имеет и возраст донора (от 21 до 35 лет), а также отсутствие хронических, генетических и гинекологических заболеваний.
Донорами не могут быть женщины, которые перенесли сложные операции.
Существуют и другие требования к женщине-донору яйцеклетки:
- стандартное телосложение (без избытка и недостачи веса);
- отсутствие операций на яичниках и молочных железах;
- отсутствие вредных привычек (токсикомания, наркомания, алкоголизм).
Для того чтобы продать яйцеклетку, донор ооцитов должен пройти обследования у нарколога, гинеколога, психиатра и терапевта. Для получения разрешения на донорство дополнительно потребуется определение группы крови и резус-фактора, сдача флюорографии, ЭКГ, анализа мочи и мазка на флору. Обязательным пунктом для получения разрешения является сдача анализа на гепатиты В и С, ВИЧ, сифилис и другие заболевания, передающиеся половым путем.
Как проходит донорство?
Донация ооцитов – это сложнейший многоэтапный процесс. Многие женщины даже считают, что данный процесс является болезненным. Отсюда у них возникает вполне резонный вопрос – как это происходит?
На первом этапе потенциальный донор должен посетить врача-репродуктолога, который обследует готовность яйцеклетки к донорству. Специалисты рекомендуют посещать репродуктолога на 2-3 день цикла.
Вторым и, возможно, самым важным этапом является медикаментозная синхронизация циклов донора ооцитов и реципиента. Для этого стимулируется работа яичников донора посредством приема медикаментов. За счет этого происходит быстрое созревание полноценных активных яйцеклеток.
Процесс созревания контролируется при помощи постоянного мониторинга роста фолликулов. Для получения требуемого результата донор должен четко выполнять все назначения врача. В частности, это касается приема медикаментов в строго назначенное время и в требуемом количестве.
Процедура донорства также предусматривает этап подготовки матки реципиента. Это необходимо для обеспечения нормальной жизнедеятельности будущих эмбрионов. Следующий этап – извлечение донорских яйцеклеток. Эта процедура осуществляется амбулаторно.
Для отбора ооцитов используется специальная пункционная игла, которая вводится во влагалище. Благодаря этому прокалываются фолликулы, из которых специалист извлекает необходимое количество яйцеклеток. Пункция фолликулов проводится в течение 15-20 минут под внутривенным наркозом.
Поэтому можно сделать вывод, что процедура донорства является безболезненной.
На следующем этапе проводится отбор наиболее качественных и зрелых ооцитов. Затем отобранные клетки помещаются на 4-5 часов в специальный инкубатор. После этого клиника донорства яйцеклетки осуществляет искусственное оплодотворение донорского ооцита спермой мужа. Наконец, завершающим этапом этого сложного процесса является перенос оплодотворенной донорской яйцеклетки в матку реципиента.
Последствия донорства
Процедура забора созревших яйцеклеток относится к разряду безболезненных. Поэтому после сдачи ооцитов женщина может вести абсолютно привычный образ жизни.
Негативные последствия донорства яйцеклетки заключаются только лишь в ограничении вождения автомобилем в течение одного дня после сдачи ооцитов.
Для того чтобы донор был полностью уверен в своем состоянии здоровья, в большинстве клиник проводится бесплатное диагностическое обследование, позволяющее убедиться в отсутствии негативных последствий забора ооцитов.
Стоит добавить, что во время забора яйцеклеток возможны незначительные кровотечения. Однако на практике потеря крови, как правило, составляет не более одной чайной ложки. Для защиты донора от возможных инфекций назначаются специальные антибиотики. Прием таких препаратов понижает вероятность возникновения инфекции до 0,1%.
Также следует отметить, что во время подготовки к передаче яйцеклеток, женщинам-донорам предписываются гормональные препараты, способствующие стимуляции овуляции. Доноры могут не переживать, эти препараты не будут иметь негативного влияния на организм. У женщин не появится целлюлит или пропадут месячные. Наоборот, прием таких гормонов благоприятно скажется на общем состоянии и самочувствии донора.
В некоторых случаях (до 10%) женщины, принимающие гормональные препараты, могут ощутить временные головные боли и перманентные перепады настроения. Однако такие побочные эффекты возникают редко и исчезают сразу же после окончания курса приема предписанного препарата.
Когда используется донорство яйцеклеток?
База доноров ооцитов была создана специально для тех женщин, которые уже много лет страдают от бесплодия. Такой диагноз может быть обусловлен целым рядом причин. Чаще всего лечение бесплодия посредством донорства осуществляется при отсутствии яичников. Поводом для обращения к подобной репродуктивной программе может быть невозможность получения собственных созревших яйцеклеток или их полное отсутствие ввиду наступления естественной менопаузы.
Банк доноров яйцеклеток может понадобиться при наличии таких проблем:
- отсутствие придатков матки;
- неоднократные неудачные попытки ЭКО;
- в возрасте от 38 лет;
- при регулярном получении эмбрионов неподходящего качества;
- высокая вероятность передачи наследственных генетических заболеваний.
Сколько платят донорам?
Любая программа репродуктивного донорства предусматривает выплату материальной компенсации женщине-донору ооцитов. Денежное вознаграждение обычно осуществляется двумя траншами. Первая часть компенсации выплачивается сразу же после пункции фолликулов. Вторую часть донор получает после посещения репродуктолога в период после очередной менструации. Диагностика позволит оценить текущее состояние яичников донора и в случае необходимости дать ряд рекомендаций.
Сегодня продажа женской яйцеклетки осуществляет на самых разных условиях. В большинстве случаев цена зависит от двух основных факторов. Прежде всего, на стоимость влияет место проведения программы.
Конечно же, в таких городах как Москва или Санкт-Петербург услуги донора будут стоить значительно дороже. Так, на данный момент средняя стоимость донорской яйцеклетки в этих городах составляет порядка 65-80 тысяч рублей.
В провинции данная услуга может стоить в пределах от 45 до 65 тысяч рублей.
Вторым фактором, влияющим на цену услуг донора ооцитов, является наличие опыта участия в подобных программах других клиник. Как правило, опытные доноры получают куда больший гонорар. Конечно же, подобный бонус можно получить только лишь при условии положительного опыта участия.
Для подтверждения результатов участия в программах репродуктивного донорства необходимо будет предоставить протокол процедуры стимуляции и результаты генетических обследований. Нужно сказать, что опытные доноры могут сдавать свои яйцеклетки до 6 раз. Перерыв между циклами донорства должен составлять как минимум 2-3 месяца.
За это время организм и яичники смогут отдохнуть и продолжить функционирование в нормальном режиме.
Дополнительно стоит сказать, что зачастую на стоимость ооцитов может влиять возраст донора. Как правило, услуги более молодых женщин-доноров оцениваются выше. Но в целом каждый случай донорства оценивается индивидуально.
Еще почитать:
Сколько стоит сдать сперму?
Какие требования к суррогатной матери?
Что входит в стоимость донорства?
Решив узнать сколько платят донорам яйцеклетки, стоит обратить внимание на тот факт, что в материальную компенсацию не входит стоимость назначенных медикаментов. А вот за прохождение медицинского обследования и сдачу анализов донор может не беспокоиться. Данные процедуры обычно проводятся за счет клиники донорства.
Конфиденциальность
Цена донорской яйцеклетки – это далеко не единственный вопрос, беспокоящий потенциальных участников программы репродуктивного донорства. Еще одним важным моментом является конфиденциальность. В России действуют исключительно анонимные программы донации.
Это означает, что супружеская пара никогда не узнает личность донора. Более того, реципиент подписывает договор, в котором он обязуется не устанавливать личность донора ни при каких обстоятельствах.
Также в договоре прописывается отсутствие возможности дальнейших связей ребенка с донором.
Единственной информацией, которую получит реципиент, являются антропометрические данные донора (вес и рост). Кроме того, реципиент будет знать особенности внешности участника программы донации, его национальность и семейную историю болезней.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка.
В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям.
Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства.
Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Источник: https://namillion.com/kak-stat-donorom-yajcekletki.html
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Искусственное оплодотворение даёт женщине уникальную возможность произвести зачатие ребёнка без участия мужчины, что актуально в том случае, если супружеская пара собирается создать потомство, но не может по той причине, что у мужа есть проблемы с репродуктивным здоровьем а традиционные методы лечения бесплодия не оказывают должного воздействия.
По сути, этот вариант – последний шанс для женщин, мечтающих о материнстве, но почти что утративших надежду на это. Такой метод зачатия, который осуществляется в специализированных клиниках, может помочь даже в том случае, если женская матка утратила способность к внедрению эмбриона и вынашиванию ребёнка.
Эта процедура показана при разнообразных проблемах, из-за которых не происходит зачатие. Это:
- затруднение проходимости маточных труб;
- отсутствие маточных труб, что может являться результатом осуществления операции, направленной на удаление внематочной беременности;
- отсутствие нужного результата даже после оперативного и консервативного лечения, длящегося более пяти лет.
Описываемый метод зачатия ребенка позволяет забеременеть женщинам, страдающим от имуннологического бесплодие, при котором зачатие не происходит по двум причинам: из-за того, что количество сперматозоидов недостаточно или из-за относительно малого количества спермы.
Суть экстракорпорального оплодотворения
Этот метод отлично подходит в том случае, если у одного из партнёров в паре, желающей завести ребенка, есть предрасположенность к сложным заболеваниям, передающимся по наследству. Суть процедуры заключается в том, что из организма женщины в период овуляции извлекается яйцеклетка, которая помещается в специальную термостатную пробирку, куда позднее переносят и мужские половые клетки. Эмбрион, находящийся в процессе развития, специалисты прикрепляют к стенке матки.
Впрочем, иногда его просто впускают в маточную трубу. Сроки проведения процедуры могут варьироваться в широких пределах, поэтому этот вопрос необходимо решать со специалистами. Также нужно заблаговременно обсудить вопрос насчёт того, сколько такая процедура стоит. Конечно, нет абсолютной гарантии того, что женщина родит ребёнка даже после зачатия искусственным способом.
Статистика показывает, что среди 100 % всех пациенток, перенёсших эту процедуру, 35% беременеют, а у 26% рождается ребёнок.
Внутриматочная инсеминация, как способ зачатия
Это очень удачный способ, позволяющий забеременеть без непосредственного участия мужчины. Суть этой процедуры заключается в том, что в назначенный день, когда вероятность наступления беременности особенно высока, в цервикальный канал вводятся сперматозоиды, для чего применяется пластиковая трубка. Инсеминация выполняется не под наркозом, так как эта процедура не вызывает болезненных ощущений и занимает относительно немного времени.
Важным её преимуществом является то, что она не вызывает тяжёлых последствий в большинстве случаев. Однако она не может быть осуществлена при полной непроходимости маточных труб, при их закупорке, а также при спайках. Разумеется, что у всех тех, кто не имеет противопоказаний и желает опробовать этот метод возникает вопрос насчёт того, сколько это стоит.
В столице России, где наблюдается наибольшая концентрация специализированных клиник (на данный момент их общее количество превышает 150 штук) это обойдётся примерно в 15 тысяч рублей. Однако этот показатель сильно усреднён. Также следует отметить, что перед тем, как выполнить внутриматочную инсеминацию, врачи проводят комплексное обследование клиентки, что позволяет выявить психологические и общие терапевтические отклонения.
Ещё одно важное замечание: сроки в различных учреждениях, как и кратность введения, могут отличаться.
Гифт и зифт: новые способы искусственного оплодотворения
Эти методы также помогают забеременеть без участия мужчины. Они пользуются немного меньшей популярностью, чем те, что были описаны выше, но, тем не менее, отличаются высокой эффективностью. Их основные преимущества заключаются в следующем:
- показатели успешного результата существенно выше;
- наступление осложнений в процессе беременности возникает довольно редко;
- не оказывают влияния на эмбрион.
При использовании ГИФТ происходит пересадка гаметы, иначе говоря, яйцеклетки со сперматозоидами, сразу в маточную трубу. ЗИФТ отличается тем, что предполагает пересадку яйцеклетки, которая уже была оплодотворена, а также тем, что такой метод даёт возможность в кратчайшие сроки определить наличие или отсутствие беременности за счёт мониторинга.
Для того чтобы выполнить одну из процедур, перечисленных в статье ранее, профессионалы отбирают сразу несколько женских и несколько мужских половых клеток, после чего вводят их женщине. Различие в том, что при ЗИФТ вводится как максимум 5 зигот, а при ГИФТ – намного большее число гамет. Здесь следует отметить, что при необходимости можно использовать сперму, принадлежащую не партнёру клиентки, а проверенному донору.
Эти методы получили не столь широкое распространение по той причине, что они подходят только для тех женщин, у которых нет никаких проблем с маточными трубами. С другой стороны, такие процедуры проводятся исключительно в частных клиниках, причём далеко не всех.
Источник: https://dlya-nas.ru/osobennosti-i-sroki-iskusstvennogo-zachatiya-rebyonka/
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах бесплодия.
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, эмбриолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, какой из методов больше подойдет, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- определение проходимости маточных труб и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары подготовка к искусственной инсеминации может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- спермограмма;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
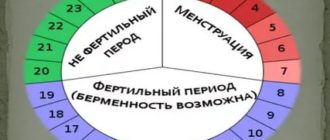
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию.
Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать.
Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).
Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют размороженную, то ее можно вводить, ориентируясь только на овуляцию.
Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции.
Это не вредит оплодотворению, так как доказано, яйцеклетка жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки.
Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки.
Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.
Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру.
Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут.
После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Источник: https://ordinartor.ru/vnutrimatochnaya-inseminaciya-dlya-zachatiya-rebenka.html
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Стимуляция овуляции — искусственная активизация женской репродуктивной системы для скорейшего наступления беременности. Проводится под наблюдением врача.
Перед тем, как провести стимуляцию овуляции, будущая мать сдает предварительные анализы на состояние гормонального фона. Для исключения ошибок процедуру проделывают несколько раз: уровень гормонов может меняться за короткий промежуток времени.
Затем проводится УЗИ-мониторинг для установления овуляционных сбоев. УЗИ делают на 8-10 день последнего цикла. Повторяют процедуру каждые 2-3 дня. За это время врач следит за ростом и количеством фолликулов.
Фолликул – один из компонентов половой женской железы, включающий в себя яйцеклетку и окружающие ее ткани. Женщине рекомендуется следить за тем, чтобы месячные шли по циклу.
Используемые препараты для стимуляции овуляции:
- «Хорионический гонадотропин человека»;
- «Гоналом»;
- «Дидрогестерон»;
- «Летрозол»;
- «Клостилбегит».
Показания к процедуре
Искусственная стимуляция вызывает побочные эффекты. Поэтому за здоровьем пациентки и состоянием ее репродуктивной системы после процедуры врач наблюдает длительное время.
Показания:
- бесплодие;
- олигоменорея;
- ожирение или дефицит веса;
- при нарушении работы эндокринной системы;
- экстракорпоральное оплодотворение;
- ановуляторное бесплодие;/li>
- искусственная инсеминация.
Процедура противопоказана женщинам, которым диагностировали злокачественные опухоли и тиреотоксикоз.
Смотрите видео по теме:
Естественная овуляция
Естественная овуляция — физиологический, ничем не стимулированный процесс в женской репродуктивной системе. Используется при проведении ЭКО для созревания здоровой яйцеклетки, оплодотворенной искусственным путем.
В отличие от стимулированной овуляции естественная считается безопаснее из-за отсутствия нагрузки на организм гормональными препаратами.
Причины проведения:
- Мужское бесплодие.
- Непроходимость маточных труб.
- Невозможность формирования эмбрионов после ЭКО. Наблюдается при оперированных онкозаболеваниях, несвертываемости крови, заболеваниях почек.
- Слабая стимуляция яичников.
Стимуляция медикаментами вызывает гиперовуляцию, из-за чего созревает не одна, а две и более яйцеклеток. Стимуляция овуляции естественным путем сокращает время на оплодотворение и стоимость ЭКО в несколько раз.
Стимулированная овуляция
На женский организм оказывают отрицательное влияние стресс, неправильное питание, заболевания, плохая экология. Поэтому появляются сложности с зачатием и вынашиванием ребенка. Стимулированная овуляция возвращает репродуктивные способности в норму для дальнейшего оплодотворения.
Стимуляция яичников и ЭКО
Применение гормональных препаратов для стимулирования яичников приводит к образованию нескольких яйцеклеток. Лекарства подбирают для каждой женщины индивидуально. Данный метод увеличивает шанс зачатия ребенка.
В зависимости от причины бесплодия, наличия хронических заболеваний, особенностей гормональной активности и других факторов, врач-репродуктолог устанавливает, какая необходима схема лечения, протокол. Суть ЭКО – внешнее оплодотворение яйцеклетки здоровым спермотозоидом в лабораторных условиях. После эмбрион попадает в полость материнской матки.
Виды протоколов, сроки проведения:
- Короткий — стимуляция препаратами на 2, 3 день менструального цикла через 14 дней;
- Длинный — назначается на 20-21 день цикла из-за кисты яичников, доброкачественных новообразований.
- Супердлинный — длится до 6 месяцев после диагностики миомы, эндометриоза.
- Шанхайский — двойная стимуляция за один менструальный цикл на третьи сутки.
- Французский — гонадотропные гормоны назначают в минимальных дозах.
На момент искусственного оплодотворения ЭКО яичники стимулируются за счет препаратов: «Пурегон», «Клостилбегит», «Диферелин» и других.
Цикл после стимуляции овуляции
Цикл после стимуляции проходит с болезненными ощущениями внизу живота, приступами жара, развитием синдрома гиперстимуляции. Синдром появляется на 3-4 сутки начала менструации: появляются отечности, диарея, низкое давление. Если боль не утихает через 10 дней, обращаются в стационар. Базальная температура без изменений.
Выделения становятся похожими на сгустки свернувшейся крови. Это продолжается до двух недель. В других случаях менструальный цикл не наступает вообще или задерживается на продолжительное время. Данные ситуации требуют медицинского наблюдения.
Какова вероятность зачатия при приеме Клостилбегита
«Клостилбегит» — нестероидное медицинское средство, которое стимулирует овуляцию для зачатия за счет активизации работы гонадотропинов. Когда вещество попадает в организм, увеличивается рост фолликулов, и яйцеклетка готова к оплодотворению. Клостилбегит увеличивает результат зачатия на 10-13% за первые приемы, при окончании курса на 60 %.
Хорошим аналогом стимуляции овуляции для зачатия ребенка принято считать «Летрозол». Количество забеременевших составило 37,6%. Дополнительно таблетки используются для лечения рака молочной железы.
К просмотру видео о применении препарата:
Стимуляция посредством уколов ХГЧ
Для быстрого наступления беременности делают укол ХГЧ (хорионический гонадотропин человека). Укол ХГЧ назначается для:
- искусственного оплодотворения;
- предотвращения образования кисты;
- сохранения беременности и работоспособности желтого тела;
- уменьшения рисков выкидыша.
После введения инъекции фолликулы увеличиваются в размерах, что приводит к быстрому наступлению овуляции.
Смотрите видео о действии укола-ХГЧ:
Возможные осложнения после стимуляции овуляции
Из-за медицинского вмешательства организм женщины претерпевает изменения. Всемирная Организация Здравоохранения установила цикловую норму для проведения стимуляции – не более 6 раз за 12 месяцев.
Синдром гиперстимуляции яичников возникает из-за неправильно рассчитанной дозировки гормональных препаратов. К симптомам относятся: болевые ощущения, вздутие живота, рвота, увеличение яичников, повышение артериального давления.
Среди осложнений после процедуры отмечают скопление жидкости в брюшной полости, риск тромбообразования, скопление транссудата в плевральной полости, разрыв кисты яичника, нарушение работы печени, почек.
При отсутствии возможности самостоятельно зачать ребенка семейные пары обращаются за помощью к врачам-репродуктологам. Они находят причину бесплодия, назначают лечение. Стимуляция овуляции — безопасный способ активизацию женских гормонов за короткий промежуток времени.
Источник: https://helpmommy.ru/stimulacia-ovulacia/
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу. Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом. Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы. Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
ИО представляет собой технологию, которая применяется для появления ребенка у женщин, страдающих различными типами бесплодия. На сегодняшний день широко применяются 2 наиболее популярных способа оплодотворения, каждый из которых имеет свою специфику:
- Искусственная инсеминация
- Экстракорпоральное оплодотворение
ЭКО предполагает создание условий для зачатия вне организма женщины, в то время как искуственная инсеминация происходит непосредственно внутри него.
Внутриутробный метод осеменения
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
Чаще всего процедурой ЭКО с донорской спермой пользуются одинокие женщины, не имеющие полового партнера. Такие девушки имеют мимолетные встречи с мужчинами, которых не видят в роли отца будущего ребенка. Обычно это успешные, занятые, самодостаточные особы, тщательно отбирающие кандидатов для совместного будущего.
Нужен донор семейным парам, в которых диагностирован мужской фактор бесплодия. Решиться на такой шаг супругу бывает непросто, поэтому пара желает в тайне от других воспользоваться донорской спермой для зачатия. Партнерам особенно важно знать, что в будущем никто не будет претендовать на этого ребенка и не узнает о тайне оплодотворения.
Родить от донора может любая желающая женщина. Чаще всего показаниями для такой процедуры становятся:
- формирование антител в отношении семенной жидкости супруга;
- отсутствие активных сперматозоидов и неблагоприятная перспектива лечения;
- высокая вероятность наследственных заболеваний, которые передаются по мужской линии;
- опасные инфекции у супруга, которые могут передаться во время незащищенного полового контакта.
Отбор кандидатов
Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Данная процедура назначается супружеским парам, в которых один или оба родителя страдают патологиями, не позволяющими им успешно зачать и родить здорового ребенка. Женщинам искусственное оплодотворение предписывается по следующим показаниям:
- Непроходимость или отсутствие маточных труб, самой матки, яичников или придатков вследствие врожденных нарушений женской половой системы, а также травм и оперативного вмешательства;
- Низкое качество (жизнеспособность) яйцеклеток, не позволяющее зачать ребенка естественным путем;
- Иммунологическое бесплодие, обусловленное выработкой женским организмом антител, убивающих сперматозоиды при естественном половом акте;
- Различные генетические, инфекционные, воспалительные, эндокринные заболевания;
- Наличие в анамнезе беременностей, закончившихся выкидышем, мертворождением или рождением ребенка с врожденными аномалиями;
- Возрастные изменения, бесплодие неясной природы.
К заболеваниям мужчин, при которых назначается искусственное оплодотворение, относятся:
- Нарушения в строении и функционировании половых органов (эректильная дисфункция, анэякуляция, непроходимость семявыводящих протоков и т. д.);
- Низкое качество спермы — малое количество или плохая подвижность сперматозоидов, наличие среди них клеток с дефектной морфологией;
- Аутоиммунное бесплодие, заключающееся в уничтожении сперматозоидов в эякуляте антителами, вырабатываемыми мужским организмом;
- Заболевания различной этиологии (онкологические, эндокринные, инфекционные и другие), мешающие полноценному половому акту или зачатию.
Также искусственное оплодотворение назначается одиноким женщинам, не имеющим супруга или постоянного полового партнера, а также состоящим в однополых отношениях. В этих случаях используется сперма доноров, прошедших предварительное обследование и тщательный отбор.
Сделайте первый шаг — запишитесь на прием к врачу! Записаться на прием к врачу
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Эффективность искусственного оплодотворения
Успешность применения репродуктивных технологий определяется множеством факторов, среди которых основную роль играют состояние здоровья обоих родителей, причины бесплодия, используемый метод.
Практика показывает, что искусственное оплодотворение значительно повышает шансы зачать ребенка даже тем родителям, которые в естественных условиях такой возможности не имеют.
Тем не менее, стоит понимать, что эффективность этой технологии не 100-процентная, поэтому для успешного зачатия может потребоваться несколько попыток.
Источник: https://www.vrtcenter.ru/services/eko/iskusstvennoe-oplodotvorenie/
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию.
При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом.
Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
ИСД
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях.
Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту.
Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка.
Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии.
Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
ЗИФТ
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку.
Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой.
Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины.
Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции.
В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки.
Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка.
Все остальные этапы проходят точно так же как и при методе ЭКО.
Источник: http://hochurodit.ru/eko-i-iksi/metody-iskusstvennogo-oplodotvoreniya.html
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Если донор соблюдает условия сотрудничества с клиникой, то последняя берет на себя все расходы по медицинским процедурам, которые ему следует пройти. Также проводятся различные консультации по поддержанию здорового образа жизни.
Таким образом, специалисты помогают донорам обеспечивать клиники качественным биоматериалом. Это в свою очередь исключает возможность рождения ребенка, у которого могут быть те или иные заболевания.
Сколько стоит сдать сперму, донор узнает на первичной консультации у репродуктологов выбранного медучреждения. Цена семенной жидкости в разных российских городах отличается.
Сколько платят за сперму?
Сколько зарабатывает донор спермы? Итак, сумма вознаграждения за одну порцию спермы зависит от конкретной клиники, в которую обратился донор. В среднем за процедуру мужчина получает 1500-3000 рублей. Тем не менее, в России в настоящее время работают банки, которые платят около 200 американских долларов за одну порцию. Таким образом, сколько платят за сперму, можно узнать в медучреждении, которое донор выбрал для сотрудничества.
Чтобы участвовать в донорской программе, необходимо в полной мере соответствовать всем критериям, которые предъявляются к донорам. В частности мужчина должен иметь идеальную физическую форму.
Стоимость спермы
Потенциальный донор должен иметь отличное здоровье. При этом наследственные заболевания полностью отсутствуют. Важно отметить, что такие показатели встречаются далеко не у всех мужчин, поэтому подобрать доноров зачастую очень сложно. Именно по данной причине стоимость спермы является достаточно высокой.
Сколько платят донорам спермы?
На первый взгляд кажется, что 3000 руб. за один забор спермы – это достаточно маленькая сумма. Но если донор сдаст биоматериал хотя бы пятнадцать раз в год, то получит 45000 руб. Хотя это не предел, заработок может быть гораздо выше, что зависит от возможностей и желания самого донора. А донор спермы в Москве может иметь оплату больше указанной суммы.
Сколько стоит донорская сперма и как часто можно сдавать сперму донору?
Теперь каждый потенциальный донор знает, сколько стоит донорская сперма. Как берут спермограмму у мужчин ? Необходимо сказать, что согласно утвержденным нормам банк приема спермы семенную жидкость может принимать не чаще, чем восемь раз в месяц. Если же донор выполняет сдачу спермы более восьми раз, ее качество может значительно ухудшиться. Тогда она не подойдет для применения в программах ЭКО. Донор семенной жидкости в Москве либо другом городе останется без гонорара.
Если подвести итог, можно отметить, что, обращаясь в банк спермы, стоимость оплаты будет составлять 3000 руб. за каждую порцию, то можно получать в месяц около 24000 руб.
Таким дополнительным доходом заинтересованы многие мужчины.Подробнее о вознаграждении за донорство они могут узнать в репродуктивных клиниках.
Сколько получает донор семени?
Как стать донором семенной жидкости? Вполне закономерно, что мужчины интересуются, сколько получает донор семени. Хотя для начала они должны подумать о том, соответствует ли их здоровье необходимым нормам. Только после сдачи анализов, общения с психологом, наркологом и другими специалистами медицины можно рассчитывать на участие в программе. И то если противопоказаний к донорству при обследовании обнаружено не будет.
Источник: https://legacy-bank.ru/czena-na-spermu.html
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Но, прежде чем подарить бесплодной женщине шанс на зачатие ребенка, потенциальный донор должен пройти тщательное медицинское обследование. Более того, женщина-донор должна соответствовать ряду обязательных требований.
Одним из важнейших требований является наличие одного или нескольких детей. Критически важное значение имеет и возраст донора (от 21 до 35 лет), а также отсутствие хронических, генетических и гинекологических заболеваний.
Донорами не могут быть женщины, которые перенесли сложные операции.
Существуют и другие требования к женщине-донору яйцеклетки:
- стандартное телосложение (без избытка и недостачи веса);
- отсутствие операций на яичниках и молочных железах;
- отсутствие вредных привычек (токсикомания, наркомания, алкоголизм).
Для того чтобы продать яйцеклетку, донор ооцитов должен пройти обследования у нарколога, гинеколога, психиатра и терапевта. Для получения разрешения на донорство дополнительно потребуется определение группы крови и резус-фактора, сдача флюорографии, ЭКГ, анализа мочи и мазка на флору. Обязательным пунктом для получения разрешения является сдача анализа на гепатиты В и С, ВИЧ, сифилис и другие заболевания, передающиеся половым путем.
Как проходит донорство?
Донация ооцитов – это сложнейший многоэтапный процесс. Многие женщины даже считают, что данный процесс является болезненным. Отсюда у них возникает вполне резонный вопрос – как это происходит?
На первом этапе потенциальный донор должен посетить врача-репродуктолога, который обследует готовность яйцеклетки к донорству. Специалисты рекомендуют посещать репродуктолога на 2-3 день цикла.
Вторым и, возможно, самым важным этапом является медикаментозная синхронизация циклов донора ооцитов и реципиента. Для этого стимулируется работа яичников донора посредством приема медикаментов. За счет этого происходит быстрое созревание полноценных активных яйцеклеток.
Процесс созревания контролируется при помощи постоянного мониторинга роста фолликулов. Для получения требуемого результата донор должен четко выполнять все назначения врача. В частности, это касается приема медикаментов в строго назначенное время и в требуемом количестве.
Процедура донорства также предусматривает этап подготовки матки реципиента. Это необходимо для обеспечения нормальной жизнедеятельности будущих эмбрионов. Следующий этап – извлечение донорских яйцеклеток. Эта процедура осуществляется амбулаторно.
Для отбора ооцитов используется специальная пункционная игла, которая вводится во влагалище. Благодаря этому прокалываются фолликулы, из которых специалист извлекает необходимое количество яйцеклеток. Пункция фолликулов проводится в течение 15-20 минут под внутривенным наркозом.
Поэтому можно сделать вывод, что процедура донорства является безболезненной.
На следующем этапе проводится отбор наиболее качественных и зрелых ооцитов. Затем отобранные клетки помещаются на 4-5 часов в специальный инкубатор. После этого клиника донорства яйцеклетки осуществляет искусственное оплодотворение донорского ооцита спермой мужа. Наконец, завершающим этапом этого сложного процесса является перенос оплодотворенной донорской яйцеклетки в матку реципиента.
Последствия донорства
Процедура забора созревших яйцеклеток относится к разряду безболезненных. Поэтому после сдачи ооцитов женщина может вести абсолютно привычный образ жизни.
Негативные последствия донорства яйцеклетки заключаются только лишь в ограничении вождения автомобилем в течение одного дня после сдачи ооцитов.
Для того чтобы донор был полностью уверен в своем состоянии здоровья, в большинстве клиник проводится бесплатное диагностическое обследование, позволяющее убедиться в отсутствии негативных последствий забора ооцитов.
Стоит добавить, что во время забора яйцеклеток возможны незначительные кровотечения. Однако на практике потеря крови, как правило, составляет не более одной чайной ложки. Для защиты донора от возможных инфекций назначаются специальные антибиотики. Прием таких препаратов понижает вероятность возникновения инфекции до 0,1%.
Также следует отметить, что во время подготовки к передаче яйцеклеток, женщинам-донорам предписываются гормональные препараты, способствующие стимуляции овуляции. Доноры могут не переживать, эти препараты не будут иметь негативного влияния на организм. У женщин не появится целлюлит или пропадут месячные. Наоборот, прием таких гормонов благоприятно скажется на общем состоянии и самочувствии донора.
В некоторых случаях (до 10%) женщины, принимающие гормональные препараты, могут ощутить временные головные боли и перманентные перепады настроения. Однако такие побочные эффекты возникают редко и исчезают сразу же после окончания курса приема предписанного препарата.
Когда используется донорство яйцеклеток?
База доноров ооцитов была создана специально для тех женщин, которые уже много лет страдают от бесплодия. Такой диагноз может быть обусловлен целым рядом причин. Чаще всего лечение бесплодия посредством донорства осуществляется при отсутствии яичников. Поводом для обращения к подобной репродуктивной программе может быть невозможность получения собственных созревших яйцеклеток или их полное отсутствие ввиду наступления естественной менопаузы.
Банк доноров яйцеклеток может понадобиться при наличии таких проблем:
- отсутствие придатков матки;
- неоднократные неудачные попытки ЭКО;
- в возрасте от 38 лет;
- при регулярном получении эмбрионов неподходящего качества;
- высокая вероятность передачи наследственных генетических заболеваний.
Сколько платят донорам?
Любая программа репродуктивного донорства предусматривает выплату материальной компенсации женщине-донору ооцитов. Денежное вознаграждение обычно осуществляется двумя траншами. Первая часть компенсации выплачивается сразу же после пункции фолликулов. Вторую часть донор получает после посещения репродуктолога в период после очередной менструации. Диагностика позволит оценить текущее состояние яичников донора и в случае необходимости дать ряд рекомендаций.
Сегодня продажа женской яйцеклетки осуществляет на самых разных условиях. В большинстве случаев цена зависит от двух основных факторов. Прежде всего, на стоимость влияет место проведения программы.
Конечно же, в таких городах как Москва или Санкт-Петербург услуги донора будут стоить значительно дороже. Так, на данный момент средняя стоимость донорской яйцеклетки в этих городах составляет порядка 65-80 тысяч рублей.
В провинции данная услуга может стоить в пределах от 45 до 65 тысяч рублей.
Вторым фактором, влияющим на цену услуг донора ооцитов, является наличие опыта участия в подобных программах других клиник. Как правило, опытные доноры получают куда больший гонорар. Конечно же, подобный бонус можно получить только лишь при условии положительного опыта участия.
Для подтверждения результатов участия в программах репродуктивного донорства необходимо будет предоставить протокол процедуры стимуляции и результаты генетических обследований. Нужно сказать, что опытные доноры могут сдавать свои яйцеклетки до 6 раз. Перерыв между циклами донорства должен составлять как минимум 2-3 месяца.
За это время организм и яичники смогут отдохнуть и продолжить функционирование в нормальном режиме.
Дополнительно стоит сказать, что зачастую на стоимость ооцитов может влиять возраст донора. Как правило, услуги более молодых женщин-доноров оцениваются выше. Но в целом каждый случай донорства оценивается индивидуально.
Еще почитать:
Сколько стоит сдать сперму?
Какие требования к суррогатной матери?
Что входит в стоимость донорства?
Решив узнать сколько платят донорам яйцеклетки, стоит обратить внимание на тот факт, что в материальную компенсацию не входит стоимость назначенных медикаментов. А вот за прохождение медицинского обследования и сдачу анализов донор может не беспокоиться. Данные процедуры обычно проводятся за счет клиники донорства.
Конфиденциальность
Цена донорской яйцеклетки – это далеко не единственный вопрос, беспокоящий потенциальных участников программы репродуктивного донорства. Еще одним важным моментом является конфиденциальность. В России действуют исключительно анонимные программы донации.
Это означает, что супружеская пара никогда не узнает личность донора. Более того, реципиент подписывает договор, в котором он обязуется не устанавливать личность донора ни при каких обстоятельствах.
Также в договоре прописывается отсутствие возможности дальнейших связей ребенка с донором.
Единственной информацией, которую получит реципиент, являются антропометрические данные донора (вес и рост). Кроме того, реципиент будет знать особенности внешности участника программы донации, его национальность и семейную историю болезней.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка.
В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям.
Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства.
Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Источник: https://namillion.com/kak-stat-donorom-yajcekletki.html
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Искусственное оплодотворение даёт женщине уникальную возможность произвести зачатие ребёнка без участия мужчины, что актуально в том случае, если супружеская пара собирается создать потомство, но не может по той причине, что у мужа есть проблемы с репродуктивным здоровьем а традиционные методы лечения бесплодия не оказывают должного воздействия.
По сути, этот вариант – последний шанс для женщин, мечтающих о материнстве, но почти что утративших надежду на это. Такой метод зачатия, который осуществляется в специализированных клиниках, может помочь даже в том случае, если женская матка утратила способность к внедрению эмбриона и вынашиванию ребёнка.
Эта процедура показана при разнообразных проблемах, из-за которых не происходит зачатие. Это:
- затруднение проходимости маточных труб;
- отсутствие маточных труб, что может являться результатом осуществления операции, направленной на удаление внематочной беременности;
- отсутствие нужного результата даже после оперативного и консервативного лечения, длящегося более пяти лет.
Описываемый метод зачатия ребенка позволяет забеременеть женщинам, страдающим от имуннологического бесплодие, при котором зачатие не происходит по двум причинам: из-за того, что количество сперматозоидов недостаточно или из-за относительно малого количества спермы.
Суть экстракорпорального оплодотворения
Этот метод отлично подходит в том случае, если у одного из партнёров в паре, желающей завести ребенка, есть предрасположенность к сложным заболеваниям, передающимся по наследству. Суть процедуры заключается в том, что из организма женщины в период овуляции извлекается яйцеклетка, которая помещается в специальную термостатную пробирку, куда позднее переносят и мужские половые клетки. Эмбрион, находящийся в процессе развития, специалисты прикрепляют к стенке матки.
Впрочем, иногда его просто впускают в маточную трубу. Сроки проведения процедуры могут варьироваться в широких пределах, поэтому этот вопрос необходимо решать со специалистами. Также нужно заблаговременно обсудить вопрос насчёт того, сколько такая процедура стоит. Конечно, нет абсолютной гарантии того, что женщина родит ребёнка даже после зачатия искусственным способом.
Статистика показывает, что среди 100 % всех пациенток, перенёсших эту процедуру, 35% беременеют, а у 26% рождается ребёнок.
Внутриматочная инсеминация, как способ зачатия
Это очень удачный способ, позволяющий забеременеть без непосредственного участия мужчины. Суть этой процедуры заключается в том, что в назначенный день, когда вероятность наступления беременности особенно высока, в цервикальный канал вводятся сперматозоиды, для чего применяется пластиковая трубка. Инсеминация выполняется не под наркозом, так как эта процедура не вызывает болезненных ощущений и занимает относительно немного времени.
Важным её преимуществом является то, что она не вызывает тяжёлых последствий в большинстве случаев. Однако она не может быть осуществлена при полной непроходимости маточных труб, при их закупорке, а также при спайках. Разумеется, что у всех тех, кто не имеет противопоказаний и желает опробовать этот метод возникает вопрос насчёт того, сколько это стоит.
В столице России, где наблюдается наибольшая концентрация специализированных клиник (на данный момент их общее количество превышает 150 штук) это обойдётся примерно в 15 тысяч рублей. Однако этот показатель сильно усреднён. Также следует отметить, что перед тем, как выполнить внутриматочную инсеминацию, врачи проводят комплексное обследование клиентки, что позволяет выявить психологические и общие терапевтические отклонения.
Ещё одно важное замечание: сроки в различных учреждениях, как и кратность введения, могут отличаться.
Гифт и зифт: новые способы искусственного оплодотворения
Эти методы также помогают забеременеть без участия мужчины. Они пользуются немного меньшей популярностью, чем те, что были описаны выше, но, тем не менее, отличаются высокой эффективностью. Их основные преимущества заключаются в следующем:
- показатели успешного результата существенно выше;
- наступление осложнений в процессе беременности возникает довольно редко;
- не оказывают влияния на эмбрион.
При использовании ГИФТ происходит пересадка гаметы, иначе говоря, яйцеклетки со сперматозоидами, сразу в маточную трубу. ЗИФТ отличается тем, что предполагает пересадку яйцеклетки, которая уже была оплодотворена, а также тем, что такой метод даёт возможность в кратчайшие сроки определить наличие или отсутствие беременности за счёт мониторинга.
Для того чтобы выполнить одну из процедур, перечисленных в статье ранее, профессионалы отбирают сразу несколько женских и несколько мужских половых клеток, после чего вводят их женщине. Различие в том, что при ЗИФТ вводится как максимум 5 зигот, а при ГИФТ – намного большее число гамет. Здесь следует отметить, что при необходимости можно использовать сперму, принадлежащую не партнёру клиентки, а проверенному донору.
Эти методы получили не столь широкое распространение по той причине, что они подходят только для тех женщин, у которых нет никаких проблем с маточными трубами. С другой стороны, такие процедуры проводятся исключительно в частных клиниках, причём далеко не всех.
Источник: https://dlya-nas.ru/osobennosti-i-sroki-iskusstvennogo-zachatiya-rebyonka/
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах бесплодия.
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, эмбриолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, какой из методов больше подойдет, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- определение проходимости маточных труб и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары подготовка к искусственной инсеминации может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- спермограмма;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию.
Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать.
Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).
Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют размороженную, то ее можно вводить, ориентируясь только на овуляцию.
Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции.
Это не вредит оплодотворению, так как доказано, яйцеклетка жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки.
Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки.
Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.
Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру.
Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут.
После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Источник: https://ordinartor.ru/vnutrimatochnaya-inseminaciya-dlya-zachatiya-rebenka.html
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Стимуляция овуляции — искусственная активизация женской репродуктивной системы для скорейшего наступления беременности. Проводится под наблюдением врача.
Перед тем, как провести стимуляцию овуляции, будущая мать сдает предварительные анализы на состояние гормонального фона. Для исключения ошибок процедуру проделывают несколько раз: уровень гормонов может меняться за короткий промежуток времени.
Затем проводится УЗИ-мониторинг для установления овуляционных сбоев. УЗИ делают на 8-10 день последнего цикла. Повторяют процедуру каждые 2-3 дня. За это время врач следит за ростом и количеством фолликулов.
Фолликул – один из компонентов половой женской железы, включающий в себя яйцеклетку и окружающие ее ткани. Женщине рекомендуется следить за тем, чтобы месячные шли по циклу.
Используемые препараты для стимуляции овуляции:
- «Хорионический гонадотропин человека»;
- «Гоналом»;
- «Дидрогестерон»;
- «Летрозол»;
- «Клостилбегит».
Показания к процедуре
Искусственная стимуляция вызывает побочные эффекты. Поэтому за здоровьем пациентки и состоянием ее репродуктивной системы после процедуры врач наблюдает длительное время.
Показания:
- бесплодие;
- олигоменорея;
- ожирение или дефицит веса;
- при нарушении работы эндокринной системы;
- экстракорпоральное оплодотворение;
- ановуляторное бесплодие;/li>
- искусственная инсеминация.
Процедура противопоказана женщинам, которым диагностировали злокачественные опухоли и тиреотоксикоз.
Смотрите видео по теме:
Естественная овуляция
Естественная овуляция — физиологический, ничем не стимулированный процесс в женской репродуктивной системе. Используется при проведении ЭКО для созревания здоровой яйцеклетки, оплодотворенной искусственным путем.
В отличие от стимулированной овуляции естественная считается безопаснее из-за отсутствия нагрузки на организм гормональными препаратами.
Причины проведения:
- Мужское бесплодие.
- Непроходимость маточных труб.
- Невозможность формирования эмбрионов после ЭКО. Наблюдается при оперированных онкозаболеваниях, несвертываемости крови, заболеваниях почек.
- Слабая стимуляция яичников.
Стимуляция медикаментами вызывает гиперовуляцию, из-за чего созревает не одна, а две и более яйцеклеток. Стимуляция овуляции естественным путем сокращает время на оплодотворение и стоимость ЭКО в несколько раз.
Стимулированная овуляция
На женский организм оказывают отрицательное влияние стресс, неправильное питание, заболевания, плохая экология. Поэтому появляются сложности с зачатием и вынашиванием ребенка. Стимулированная овуляция возвращает репродуктивные способности в норму для дальнейшего оплодотворения.
Стимуляция яичников и ЭКО
Применение гормональных препаратов для стимулирования яичников приводит к образованию нескольких яйцеклеток. Лекарства подбирают для каждой женщины индивидуально. Данный метод увеличивает шанс зачатия ребенка.
В зависимости от причины бесплодия, наличия хронических заболеваний, особенностей гормональной активности и других факторов, врач-репродуктолог устанавливает, какая необходима схема лечения, протокол. Суть ЭКО – внешнее оплодотворение яйцеклетки здоровым спермотозоидом в лабораторных условиях. После эмбрион попадает в полость материнской матки.
Виды протоколов, сроки проведения:
- Короткий — стимуляция препаратами на 2, 3 день менструального цикла через 14 дней;
- Длинный — назначается на 20-21 день цикла из-за кисты яичников, доброкачественных новообразований.
- Супердлинный — длится до 6 месяцев после диагностики миомы, эндометриоза.
- Шанхайский — двойная стимуляция за один менструальный цикл на третьи сутки.
- Французский — гонадотропные гормоны назначают в минимальных дозах.
На момент искусственного оплодотворения ЭКО яичники стимулируются за счет препаратов: «Пурегон», «Клостилбегит», «Диферелин» и других.
Цикл после стимуляции овуляции
Цикл после стимуляции проходит с болезненными ощущениями внизу живота, приступами жара, развитием синдрома гиперстимуляции. Синдром появляется на 3-4 сутки начала менструации: появляются отечности, диарея, низкое давление. Если боль не утихает через 10 дней, обращаются в стационар. Базальная температура без изменений.
Выделения становятся похожими на сгустки свернувшейся крови. Это продолжается до двух недель. В других случаях менструальный цикл не наступает вообще или задерживается на продолжительное время. Данные ситуации требуют медицинского наблюдения.
Какова вероятность зачатия при приеме Клостилбегита
«Клостилбегит» — нестероидное медицинское средство, которое стимулирует овуляцию для зачатия за счет активизации работы гонадотропинов. Когда вещество попадает в организм, увеличивается рост фолликулов, и яйцеклетка готова к оплодотворению. Клостилбегит увеличивает результат зачатия на 10-13% за первые приемы, при окончании курса на 60 %.
Хорошим аналогом стимуляции овуляции для зачатия ребенка принято считать «Летрозол». Количество забеременевших составило 37,6%. Дополнительно таблетки используются для лечения рака молочной железы.
К просмотру видео о применении препарата:
Стимуляция посредством уколов ХГЧ
Для быстрого наступления беременности делают укол ХГЧ (хорионический гонадотропин человека). Укол ХГЧ назначается для:
- искусственного оплодотворения;
- предотвращения образования кисты;
- сохранения беременности и работоспособности желтого тела;
- уменьшения рисков выкидыша.
После введения инъекции фолликулы увеличиваются в размерах, что приводит к быстрому наступлению овуляции.
Смотрите видео о действии укола-ХГЧ:
Возможные осложнения после стимуляции овуляции
Из-за медицинского вмешательства организм женщины претерпевает изменения. Всемирная Организация Здравоохранения установила цикловую норму для проведения стимуляции – не более 6 раз за 12 месяцев.
Синдром гиперстимуляции яичников возникает из-за неправильно рассчитанной дозировки гормональных препаратов. К симптомам относятся: болевые ощущения, вздутие живота, рвота, увеличение яичников, повышение артериального давления.
Среди осложнений после процедуры отмечают скопление жидкости в брюшной полости, риск тромбообразования, скопление транссудата в плевральной полости, разрыв кисты яичника, нарушение работы печени, почек.
При отсутствии возможности самостоятельно зачать ребенка семейные пары обращаются за помощью к врачам-репродуктологам. Они находят причину бесплодия, назначают лечение. Стимуляция овуляции — безопасный способ активизацию женских гормонов за короткий промежуток времени.
Источник: https://helpmommy.ru/stimulacia-ovulacia/
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу. Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом. Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы. Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Источник: https://Lifehacker.ru/planirovanie-beremennosti/
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
Как происходит зачатие
ИО представляет собой технологию, которая применяется для появления ребенка у женщин, страдающих различными типами бесплодия. На сегодняшний день широко применяются 2 наиболее популярных способа оплодотворения, каждый из которых имеет свою специфику:
- Искусственная инсеминация
- Экстракорпоральное оплодотворение
ЭКО предполагает создание условий для зачатия вне организма женщины, в то время как искуственная инсеминация происходит непосредственно внутри него.
Внутриутробный метод осеменения
Внутриутробный метод осеменения
Суть метода заключается во введении мужского семени в женский организм, минуя множество различных преград. Главным условием является проходимость маточных труб. Дело в том, что, несмотря на гарантированное “приземление” в полость матки, сперматозоиды должны сами добраться до яйцеклетки. Но сделать это они могут только по маточным трубам. Если с проходимостью существуют проблемы, данный метод применять не рекомендуют.
Перед тем, как ввести сперму, ее подвергают специальной обработке, в ходе которой оставляют лишь здоровые сперматозоиды. Таким образом, повышается не только качество спермы, но и снижается риск рождения ребенка с патологическими изменениями.
ЭКО – лабораторный путь зарождения жизни
ЭКО – лабораторный путь зарождения жизни
Среди научных достижений двадцатого столетия метод экстракорпорального оплодотворения, пожалуй, является одним из самых выдающихся. С помощью данного метода проблему бесплодия практически полностью удалось решить.
ЭКО представляет собой технологию, позволяющую воспроизводить необходимые условия для зачатия вне человеческого организма. Как правило, к этой процедуре прибегают люди, у которых на протяжении нескольких лет попытки зачать ребенка заканчивались неудачей, а лечение оказалось нерезультативным.
На сегодняшний день на земле существуют около пяти миллионов ЭКО-детей, многие из которых уже сами успели стать родителями. В настоящее время можно смело утверждать, что дети, зачатые в лаборатории, не имеют никаких отличий от малышей, зачатых естественным путем.
Технология ЭКО подразумевает прохождение нескольких этапов, в процессе которых пациенты находятся под постоянным наблюдением врачей.
- Первая фаза подразумевает прием гормональных препаратов, с помощью которых происходит стимуляция овуляции. Данная процедура необходима для созревания большого количества яйцеклеток.
- Второй этап подразумевает трансвагинальную пункцию фолликулов, в ходе которой извлекаются зрелые яйцеклетки.
- Далее наступает третья фаза. Так называемого культивирования эмбрионов: полученную яйцеклетку и сперматозоиды подвергают специальной обработке, после чего происходит их слияние (оплодотворение). Затем эмбрионы должны достичь определенной стадии развития.
- На заключительном этапе происходит перенос эмбрионов в полость матки для их дальнейшего развития.
Как правило, в матку помещают сразу несколько эмбрионов для повышения вероятности благоприятного исхода.
Стоимость процедуры и показатели статистики
Стоимость процедуры и показатели статистики
Нужно отметить, что никто не cможет гарантировать стопроцентный результат, который последует после проведения искуственного зачатия. Некоторым женщинам удается забеременеть таким способом уже после первой попытки, другие же получают отрицательный результат и после нескольких процедур.
В случае искуственной инсеминации вероятность положительного результата составляет около 30%. Стоимость процедуры колеблется от 15 до 30 тысяч рублей.
При использовании экстракорпорального оплодотворения вероятность забеременеть составит около 40%. Цена на проведение ЭКО варьируется от 115 до 200 тысяч рублей.
Если вам не удается зачать ребенка естественным путем, это вовсе не означает, что вы не сможете стать генетическими родителями своего ребенка. Современная медицина и вправду творит настоящие чудеса. Главное, не терять надежды и двигаться только вперед.
Источник: https://babyke.net/beremennost/zachatie/iskusstvennoe-oplodotvorenie.html
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
В каких случаях нужна донорская сперма
Чаще всего процедурой ЭКО с донорской спермой пользуются одинокие женщины, не имеющие полового партнера. Такие девушки имеют мимолетные встречи с мужчинами, которых не видят в роли отца будущего ребенка. Обычно это успешные, занятые, самодостаточные особы, тщательно отбирающие кандидатов для совместного будущего.
Нужен донор семейным парам, в которых диагностирован мужской фактор бесплодия. Решиться на такой шаг супругу бывает непросто, поэтому пара желает в тайне от других воспользоваться донорской спермой для зачатия. Партнерам особенно важно знать, что в будущем никто не будет претендовать на этого ребенка и не узнает о тайне оплодотворения.
Родить от донора может любая желающая женщина. Чаще всего показаниями для такой процедуры становятся:
- формирование антител в отношении семенной жидкости супруга;
- отсутствие активных сперматозоидов и неблагоприятная перспектива лечения;
- высокая вероятность наследственных заболеваний, которые передаются по мужской линии;
- опасные инфекции у супруга, которые могут передаться во время незащищенного полового контакта.
Отбор кандидатов
Отбор кандидатов
Перед протоколом ЭКО с донорской спермой женщина выбирает кандидата. Первое, что необходимо сделать – это обратиться в клинику, специализирующуюся на донорских программах лечения бесплодия.
Для выбора вида программы экстракорпорального оплодотворения женщину обследуют. Чаще всего при использовании донорской спермы выполняется инсеминация в естественном цикле, но при необходимости может проводиться предварительная стимуляция или взятие яйцеклеток для оплодотворения в пробирке (ЭКО). Более сложные методы необходимы, если у пациентки имеются проблемы с репродуктивным здоровьем.
Специалисты, работающие с банком спермы, предостерегают своих пациенток от мошенников. Все чаще можно встретить ответ на вопрос «как найти донора спермы» в поисковой системе, с указанием личного номера телефона или адреса. Попытки купить биологический материал таким способом могут привести к медицинским и юридическим проблемам, вплоть до шантажа.
Юридические аспекты
Юридические аспекты
Зачать ребенка с помощью донорской спермы можно только после подписания договора с клиникой. Донор, в свою очередь, при сдаче спермы тоже заключает соглашение. В нем указано, что мужчина продает свою семенную жидкость и получает за это вознаграждение.
В дальнейшем он не будет пытаться найти женщину или ее ребенка, чтобы на что-то претендовать.
Пациентка при покупке спермы заключает аналогичный договор с банком. Она является законной матерью будущего малыша и не станет пытаться найти биологического отца. Юридический документ позволяет избежать спорных ситуаций в будущем. Договор гарантирует права женщины и обеспечивает защиту от посягательств донора.
Стоимость материала
Стоимость материала
Стоимость порции донорского материала для одного оплодотворения — от 10 до 30 тысяч рублей. В столичных клиниках цены выше, чем на периферии. В известных медицинских учреждениях с хорошей репутацией донорам предъявляются более строгие требования.
Цена за процедуру зависит от состояния здоровья женщины. Если пациентка не имеет препятствий для зачатия, инсеминация обойдется в 20-40 тысяч рублей. Если есть проблемы и надо сделать ЭКО с донорской спермой, то цена будет значительно выше. При проведении ЭКО возникнут затраты на гормональные препараты, наблюдение врачей, наркоз для пункции и содержание эмбрионов.
Свежие фотографии донора для инсеминации никогда не показывают пациентке. Некоторые клиники позволяют изучить детские снимки. Секретной информацией являются личные данные и адрес кандидата. Выбор осуществляется по следующим параметрам:
- состояние здоровья;
- национальность;
- тип внешности;
- цвет волос и глаз;
- профессия и увлечения;
- личный рассказ о себе;
- психологический портрет, составленный психологом;
- запись голоса и почерк.
Выбирая генетический материал для осеменения, женщина должна понимать, что будущий ребенок может быть похож на биологического отца. Если донорство требуется бесплодной паре, стоит поискать кандидата, внешне похожего на мужа.
Требования к здоровью и обследования
Требования к здоровью и обследования
Перед тем, как принять сперму в банк, донор проходит несколько этапов обследования. Женщина может не сомневаться в его здоровье, поскольку семенная жидкость в течение полугода находится на карантине. Потом сперма еще раз обследуется и только после этого допускается к продаже.
Основные этапы обследования донора семенной жидкости:
- анализы на ВИЧ, сифилис, гепатит;
- спермограмма;
- флюорография;
- анализ крови на группу и резус;
- мазок на половые инфекции;
- обследование у узких специалистов;
- консультация и заключение генетика.
Также требования для кандидатов предполагают отсутствие дефектов во внешности, возраст от 18 лет, а некоторые учреждения требуют наличия собственных здоровых детей.
Как проходит инсеминация (ИИСД)
Как проходит инсеминация (ИИСД)
Время для инсеминации донорской спермой пациентка может выбирать самостоятельно. Поэтому можно родить малыша в определенный месяц или под нужным знаком зодиака.
Перед внутриматочной инсеминацией спермой донора женщина проходит обследование. Важно, чтобы у пациентки не было инфекционно-воспалительных заболеваний влагалища и других противопоказаний к процедуре. ВМИ назначается на день овуляции.
Процедура может проводиться как в естественном цикле, так и с предварительной стимуляцией.
Искусственную инсеминацию спермой донора выполняют после предварительной обработки семенной жидкости. Сперматозоидов перемещают в специальную питательную среду, чтобы предотвратить аллергию. Врач вводит биологическую жидкость с помощью шприца через катетер в полость матки. Пациентка еще некоторое время остается в горизонтальном положении и потом отправляется домой.
При ЭКО с донорской спермой алгоритм действий другой. Протокол начинается со стимуляции овуляции: пациентка пьет гормональные препараты по особой схеме. Когда фолликулы достигнут нужного размера, выполняется пункция. В искусственных условиях сперма совмещается с яйцеклетками пациентки, а через 3-5 суток выполняется перенос эмбрионов.
Через 2 недели после ЭКО или ИИСД женщина может сделать тест на беременность или сдать кровь на ХГЧ. УЗИ рекомендуется проводить не ранее, чем через 3 недели после оплодотворения.
Особенности донорской программы ЭКО
Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Данная процедура назначается супружеским парам, в которых один или оба родителя страдают патологиями, не позволяющими им успешно зачать и родить здорового ребенка. Женщинам искусственное оплодотворение предписывается по следующим показаниям:
- Непроходимость или отсутствие маточных труб, самой матки, яичников или придатков вследствие врожденных нарушений женской половой системы, а также травм и оперативного вмешательства;
- Низкое качество (жизнеспособность) яйцеклеток, не позволяющее зачать ребенка естественным путем;
- Иммунологическое бесплодие, обусловленное выработкой женским организмом антител, убивающих сперматозоиды при естественном половом акте;
- Различные генетические, инфекционные, воспалительные, эндокринные заболевания;
- Наличие в анамнезе беременностей, закончившихся выкидышем, мертворождением или рождением ребенка с врожденными аномалиями;
- Возрастные изменения, бесплодие неясной природы.
К заболеваниям мужчин, при которых назначается искусственное оплодотворение, относятся:
- Нарушения в строении и функционировании половых органов (эректильная дисфункция, анэякуляция, непроходимость семявыводящих протоков и т. д.);
- Низкое качество спермы — малое количество или плохая подвижность сперматозоидов, наличие среди них клеток с дефектной морфологией;
- Аутоиммунное бесплодие, заключающееся в уничтожении сперматозоидов в эякуляте антителами, вырабатываемыми мужским организмом;
- Заболевания различной этиологии (онкологические, эндокринные, инфекционные и другие), мешающие полноценному половому акту или зачатию.
Также искусственное оплодотворение назначается одиноким женщинам, не имеющим супруга или постоянного полового партнера, а также состоящим в однополых отношениях. В этих случаях используется сперма доноров, прошедших предварительное обследование и тщательный отбор.
Сделайте первый шаг — запишитесь на прием к врачу! Записаться на прием к врачу
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Эффективность искусственного оплодотворения
Успешность применения репродуктивных технологий определяется множеством факторов, среди которых основную роль играют состояние здоровья обоих родителей, причины бесплодия, используемый метод.
Практика показывает, что искусственное оплодотворение значительно повышает шансы зачать ребенка даже тем родителям, которые в естественных условиях такой возможности не имеют.
Тем не менее, стоит понимать, что эффективность этой технологии не 100-процентная, поэтому для успешного зачатия может потребоваться несколько попыток.
Источник: https://www.vrtcenter.ru/services/eko/iskusstvennoe-oplodotvorenie/
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию.
При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом.
Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
ИСД
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях.
Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту.
Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка.
Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии.
Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
ЗИФТ
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку.
Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой.
Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины.
Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции.
В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки.
Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка.
Все остальные этапы проходят точно так же как и при методе ЭКО.
Источник: http://hochurodit.ru/eko-i-iksi/metody-iskusstvennogo-oplodotvoreniya.html
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Если донор соблюдает условия сотрудничества с клиникой, то последняя берет на себя все расходы по медицинским процедурам, которые ему следует пройти. Также проводятся различные консультации по поддержанию здорового образа жизни.
Таким образом, специалисты помогают донорам обеспечивать клиники качественным биоматериалом. Это в свою очередь исключает возможность рождения ребенка, у которого могут быть те или иные заболевания.
Сколько стоит сдать сперму, донор узнает на первичной консультации у репродуктологов выбранного медучреждения. Цена семенной жидкости в разных российских городах отличается.
Сколько платят за сперму?
Сколько зарабатывает донор спермы? Итак, сумма вознаграждения за одну порцию спермы зависит от конкретной клиники, в которую обратился донор. В среднем за процедуру мужчина получает 1500-3000 рублей. Тем не менее, в России в настоящее время работают банки, которые платят около 200 американских долларов за одну порцию. Таким образом, сколько платят за сперму, можно узнать в медучреждении, которое донор выбрал для сотрудничества.
Чтобы участвовать в донорской программе, необходимо в полной мере соответствовать всем критериям, которые предъявляются к донорам. В частности мужчина должен иметь идеальную физическую форму.
Стоимость спермы
Потенциальный донор должен иметь отличное здоровье. При этом наследственные заболевания полностью отсутствуют. Важно отметить, что такие показатели встречаются далеко не у всех мужчин, поэтому подобрать доноров зачастую очень сложно. Именно по данной причине стоимость спермы является достаточно высокой.
Сколько платят донорам спермы?
На первый взгляд кажется, что 3000 руб. за один забор спермы – это достаточно маленькая сумма. Но если донор сдаст биоматериал хотя бы пятнадцать раз в год, то получит 45000 руб. Хотя это не предел, заработок может быть гораздо выше, что зависит от возможностей и желания самого донора. А донор спермы в Москве может иметь оплату больше указанной суммы.
Сколько стоит донорская сперма и как часто можно сдавать сперму донору?
Теперь каждый потенциальный донор знает, сколько стоит донорская сперма. Как берут спермограмму у мужчин ? Необходимо сказать, что согласно утвержденным нормам банк приема спермы семенную жидкость может принимать не чаще, чем восемь раз в месяц. Если же донор выполняет сдачу спермы более восьми раз, ее качество может значительно ухудшиться. Тогда она не подойдет для применения в программах ЭКО. Донор семенной жидкости в Москве либо другом городе останется без гонорара.
Если подвести итог, можно отметить, что, обращаясь в банк спермы, стоимость оплаты будет составлять 3000 руб. за каждую порцию, то можно получать в месяц около 24000 руб.
Таким дополнительным доходом заинтересованы многие мужчины.Подробнее о вознаграждении за донорство они могут узнать в репродуктивных клиниках.
Сколько получает донор семени?
Как стать донором семенной жидкости? Вполне закономерно, что мужчины интересуются, сколько получает донор семени. Хотя для начала они должны подумать о том, соответствует ли их здоровье необходимым нормам. Только после сдачи анализов, общения с психологом, наркологом и другими специалистами медицины можно рассчитывать на участие в программе. И то если противопоказаний к донорству при обследовании обнаружено не будет.
Источник: https://legacy-bank.ru/czena-na-spermu.html
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Но, прежде чем подарить бесплодной женщине шанс на зачатие ребенка, потенциальный донор должен пройти тщательное медицинское обследование. Более того, женщина-донор должна соответствовать ряду обязательных требований.
Одним из важнейших требований является наличие одного или нескольких детей. Критически важное значение имеет и возраст донора (от 21 до 35 лет), а также отсутствие хронических, генетических и гинекологических заболеваний.
Донорами не могут быть женщины, которые перенесли сложные операции.
Существуют и другие требования к женщине-донору яйцеклетки:
- стандартное телосложение (без избытка и недостачи веса);
- отсутствие операций на яичниках и молочных железах;
- отсутствие вредных привычек (токсикомания, наркомания, алкоголизм).
Для того чтобы продать яйцеклетку, донор ооцитов должен пройти обследования у нарколога, гинеколога, психиатра и терапевта. Для получения разрешения на донорство дополнительно потребуется определение группы крови и резус-фактора, сдача флюорографии, ЭКГ, анализа мочи и мазка на флору. Обязательным пунктом для получения разрешения является сдача анализа на гепатиты В и С, ВИЧ, сифилис и другие заболевания, передающиеся половым путем.
Как проходит донорство?
Донация ооцитов – это сложнейший многоэтапный процесс. Многие женщины даже считают, что данный процесс является болезненным. Отсюда у них возникает вполне резонный вопрос – как это происходит?
На первом этапе потенциальный донор должен посетить врача-репродуктолога, который обследует готовность яйцеклетки к донорству. Специалисты рекомендуют посещать репродуктолога на 2-3 день цикла.
Вторым и, возможно, самым важным этапом является медикаментозная синхронизация циклов донора ооцитов и реципиента. Для этого стимулируется работа яичников донора посредством приема медикаментов. За счет этого происходит быстрое созревание полноценных активных яйцеклеток.
Процесс созревания контролируется при помощи постоянного мониторинга роста фолликулов. Для получения требуемого результата донор должен четко выполнять все назначения врача. В частности, это касается приема медикаментов в строго назначенное время и в требуемом количестве.
Процедура донорства также предусматривает этап подготовки матки реципиента. Это необходимо для обеспечения нормальной жизнедеятельности будущих эмбрионов. Следующий этап – извлечение донорских яйцеклеток. Эта процедура осуществляется амбулаторно.
Для отбора ооцитов используется специальная пункционная игла, которая вводится во влагалище. Благодаря этому прокалываются фолликулы, из которых специалист извлекает необходимое количество яйцеклеток. Пункция фолликулов проводится в течение 15-20 минут под внутривенным наркозом.
Поэтому можно сделать вывод, что процедура донорства является безболезненной.
На следующем этапе проводится отбор наиболее качественных и зрелых ооцитов. Затем отобранные клетки помещаются на 4-5 часов в специальный инкубатор. После этого клиника донорства яйцеклетки осуществляет искусственное оплодотворение донорского ооцита спермой мужа. Наконец, завершающим этапом этого сложного процесса является перенос оплодотворенной донорской яйцеклетки в матку реципиента.
Последствия донорства
Процедура забора созревших яйцеклеток относится к разряду безболезненных. Поэтому после сдачи ооцитов женщина может вести абсолютно привычный образ жизни.
Негативные последствия донорства яйцеклетки заключаются только лишь в ограничении вождения автомобилем в течение одного дня после сдачи ооцитов.
Для того чтобы донор был полностью уверен в своем состоянии здоровья, в большинстве клиник проводится бесплатное диагностическое обследование, позволяющее убедиться в отсутствии негативных последствий забора ооцитов.
Стоит добавить, что во время забора яйцеклеток возможны незначительные кровотечения. Однако на практике потеря крови, как правило, составляет не более одной чайной ложки. Для защиты донора от возможных инфекций назначаются специальные антибиотики. Прием таких препаратов понижает вероятность возникновения инфекции до 0,1%.
Также следует отметить, что во время подготовки к передаче яйцеклеток, женщинам-донорам предписываются гормональные препараты, способствующие стимуляции овуляции. Доноры могут не переживать, эти препараты не будут иметь негативного влияния на организм. У женщин не появится целлюлит или пропадут месячные. Наоборот, прием таких гормонов благоприятно скажется на общем состоянии и самочувствии донора.
В некоторых случаях (до 10%) женщины, принимающие гормональные препараты, могут ощутить временные головные боли и перманентные перепады настроения. Однако такие побочные эффекты возникают редко и исчезают сразу же после окончания курса приема предписанного препарата.
Когда используется донорство яйцеклеток?
База доноров ооцитов была создана специально для тех женщин, которые уже много лет страдают от бесплодия. Такой диагноз может быть обусловлен целым рядом причин. Чаще всего лечение бесплодия посредством донорства осуществляется при отсутствии яичников. Поводом для обращения к подобной репродуктивной программе может быть невозможность получения собственных созревших яйцеклеток или их полное отсутствие ввиду наступления естественной менопаузы.
Банк доноров яйцеклеток может понадобиться при наличии таких проблем:
- отсутствие придатков матки;
- неоднократные неудачные попытки ЭКО;
- в возрасте от 38 лет;
- при регулярном получении эмбрионов неподходящего качества;
- высокая вероятность передачи наследственных генетических заболеваний.
Сколько платят донорам?
Любая программа репродуктивного донорства предусматривает выплату материальной компенсации женщине-донору ооцитов. Денежное вознаграждение обычно осуществляется двумя траншами. Первая часть компенсации выплачивается сразу же после пункции фолликулов. Вторую часть донор получает после посещения репродуктолога в период после очередной менструации. Диагностика позволит оценить текущее состояние яичников донора и в случае необходимости дать ряд рекомендаций.
Сегодня продажа женской яйцеклетки осуществляет на самых разных условиях. В большинстве случаев цена зависит от двух основных факторов. Прежде всего, на стоимость влияет место проведения программы.
Конечно же, в таких городах как Москва или Санкт-Петербург услуги донора будут стоить значительно дороже. Так, на данный момент средняя стоимость донорской яйцеклетки в этих городах составляет порядка 65-80 тысяч рублей.
В провинции данная услуга может стоить в пределах от 45 до 65 тысяч рублей.
Вторым фактором, влияющим на цену услуг донора ооцитов, является наличие опыта участия в подобных программах других клиник. Как правило, опытные доноры получают куда больший гонорар. Конечно же, подобный бонус можно получить только лишь при условии положительного опыта участия.
Для подтверждения результатов участия в программах репродуктивного донорства необходимо будет предоставить протокол процедуры стимуляции и результаты генетических обследований. Нужно сказать, что опытные доноры могут сдавать свои яйцеклетки до 6 раз. Перерыв между циклами донорства должен составлять как минимум 2-3 месяца.
За это время организм и яичники смогут отдохнуть и продолжить функционирование в нормальном режиме.
Дополнительно стоит сказать, что зачастую на стоимость ооцитов может влиять возраст донора. Как правило, услуги более молодых женщин-доноров оцениваются выше. Но в целом каждый случай донорства оценивается индивидуально.
Еще почитать:
Сколько стоит сдать сперму?
Какие требования к суррогатной матери?
Что входит в стоимость донорства?
Решив узнать сколько платят донорам яйцеклетки, стоит обратить внимание на тот факт, что в материальную компенсацию не входит стоимость назначенных медикаментов. А вот за прохождение медицинского обследования и сдачу анализов донор может не беспокоиться. Данные процедуры обычно проводятся за счет клиники донорства.
Конфиденциальность
Цена донорской яйцеклетки – это далеко не единственный вопрос, беспокоящий потенциальных участников программы репродуктивного донорства. Еще одним важным моментом является конфиденциальность. В России действуют исключительно анонимные программы донации.
Это означает, что супружеская пара никогда не узнает личность донора. Более того, реципиент подписывает договор, в котором он обязуется не устанавливать личность донора ни при каких обстоятельствах.
Также в договоре прописывается отсутствие возможности дальнейших связей ребенка с донором.
Единственной информацией, которую получит реципиент, являются антропометрические данные донора (вес и рост). Кроме того, реципиент будет знать особенности внешности участника программы донации, его национальность и семейную историю болезней.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка.
В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям.
Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства.
Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Источник: https://namillion.com/kak-stat-donorom-yajcekletki.html
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Искусственное оплодотворение даёт женщине уникальную возможность произвести зачатие ребёнка без участия мужчины, что актуально в том случае, если супружеская пара собирается создать потомство, но не может по той причине, что у мужа есть проблемы с репродуктивным здоровьем а традиционные методы лечения бесплодия не оказывают должного воздействия.
По сути, этот вариант – последний шанс для женщин, мечтающих о материнстве, но почти что утративших надежду на это. Такой метод зачатия, который осуществляется в специализированных клиниках, может помочь даже в том случае, если женская матка утратила способность к внедрению эмбриона и вынашиванию ребёнка.
Эта процедура показана при разнообразных проблемах, из-за которых не происходит зачатие. Это:
- затруднение проходимости маточных труб;
- отсутствие маточных труб, что может являться результатом осуществления операции, направленной на удаление внематочной беременности;
- отсутствие нужного результата даже после оперативного и консервативного лечения, длящегося более пяти лет.
Описываемый метод зачатия ребенка позволяет забеременеть женщинам, страдающим от имуннологического бесплодие, при котором зачатие не происходит по двум причинам: из-за того, что количество сперматозоидов недостаточно или из-за относительно малого количества спермы.
Суть экстракорпорального оплодотворения
Этот метод отлично подходит в том случае, если у одного из партнёров в паре, желающей завести ребенка, есть предрасположенность к сложным заболеваниям, передающимся по наследству. Суть процедуры заключается в том, что из организма женщины в период овуляции извлекается яйцеклетка, которая помещается в специальную термостатную пробирку, куда позднее переносят и мужские половые клетки. Эмбрион, находящийся в процессе развития, специалисты прикрепляют к стенке матки.
Впрочем, иногда его просто впускают в маточную трубу. Сроки проведения процедуры могут варьироваться в широких пределах, поэтому этот вопрос необходимо решать со специалистами. Также нужно заблаговременно обсудить вопрос насчёт того, сколько такая процедура стоит. Конечно, нет абсолютной гарантии того, что женщина родит ребёнка даже после зачатия искусственным способом.
Статистика показывает, что среди 100 % всех пациенток, перенёсших эту процедуру, 35% беременеют, а у 26% рождается ребёнок.
Внутриматочная инсеминация, как способ зачатия
Это очень удачный способ, позволяющий забеременеть без непосредственного участия мужчины. Суть этой процедуры заключается в том, что в назначенный день, когда вероятность наступления беременности особенно высока, в цервикальный канал вводятся сперматозоиды, для чего применяется пластиковая трубка. Инсеминация выполняется не под наркозом, так как эта процедура не вызывает болезненных ощущений и занимает относительно немного времени.
Важным её преимуществом является то, что она не вызывает тяжёлых последствий в большинстве случаев. Однако она не может быть осуществлена при полной непроходимости маточных труб, при их закупорке, а также при спайках. Разумеется, что у всех тех, кто не имеет противопоказаний и желает опробовать этот метод возникает вопрос насчёт того, сколько это стоит.
В столице России, где наблюдается наибольшая концентрация специализированных клиник (на данный момент их общее количество превышает 150 штук) это обойдётся примерно в 15 тысяч рублей. Однако этот показатель сильно усреднён. Также следует отметить, что перед тем, как выполнить внутриматочную инсеминацию, врачи проводят комплексное обследование клиентки, что позволяет выявить психологические и общие терапевтические отклонения.
Ещё одно важное замечание: сроки в различных учреждениях, как и кратность введения, могут отличаться.
Гифт и зифт: новые способы искусственного оплодотворения
Эти методы также помогают забеременеть без участия мужчины. Они пользуются немного меньшей популярностью, чем те, что были описаны выше, но, тем не менее, отличаются высокой эффективностью. Их основные преимущества заключаются в следующем:
- показатели успешного результата существенно выше;
- наступление осложнений в процессе беременности возникает довольно редко;
- не оказывают влияния на эмбрион.
При использовании ГИФТ происходит пересадка гаметы, иначе говоря, яйцеклетки со сперматозоидами, сразу в маточную трубу. ЗИФТ отличается тем, что предполагает пересадку яйцеклетки, которая уже была оплодотворена, а также тем, что такой метод даёт возможность в кратчайшие сроки определить наличие или отсутствие беременности за счёт мониторинга.
Для того чтобы выполнить одну из процедур, перечисленных в статье ранее, профессионалы отбирают сразу несколько женских и несколько мужских половых клеток, после чего вводят их женщине. Различие в том, что при ЗИФТ вводится как максимум 5 зигот, а при ГИФТ – намного большее число гамет. Здесь следует отметить, что при необходимости можно использовать сперму, принадлежащую не партнёру клиентки, а проверенному донору.
Эти методы получили не столь широкое распространение по той причине, что они подходят только для тех женщин, у которых нет никаких проблем с маточными трубами. С другой стороны, такие процедуры проводятся исключительно в частных клиниках, причём далеко не всех.
Источник: https://dlya-nas.ru/osobennosti-i-sroki-iskusstvennogo-zachatiya-rebyonka/
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах бесплодия.
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, эмбриолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, какой из методов больше подойдет, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- определение проходимости маточных труб и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары подготовка к искусственной инсеминации может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- спермограмма;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию.
Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать.
Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).
Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют размороженную, то ее можно вводить, ориентируясь только на овуляцию.
Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции.
Это не вредит оплодотворению, так как доказано, яйцеклетка жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки.
Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки.
Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.
Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру.
Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут.
После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Источник: https://ordinartor.ru/vnutrimatochnaya-inseminaciya-dlya-zachatiya-rebenka.html
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Стимуляция овуляции — искусственная активизация женской репродуктивной системы для скорейшего наступления беременности. Проводится под наблюдением врача.
Перед тем, как провести стимуляцию овуляции, будущая мать сдает предварительные анализы на состояние гормонального фона. Для исключения ошибок процедуру проделывают несколько раз: уровень гормонов может меняться за короткий промежуток времени.
Затем проводится УЗИ-мониторинг для установления овуляционных сбоев. УЗИ делают на 8-10 день последнего цикла. Повторяют процедуру каждые 2-3 дня. За это время врач следит за ростом и количеством фолликулов.
Фолликул – один из компонентов половой женской железы, включающий в себя яйцеклетку и окружающие ее ткани. Женщине рекомендуется следить за тем, чтобы месячные шли по циклу.
Используемые препараты для стимуляции овуляции:
- «Хорионический гонадотропин человека»;
- «Гоналом»;
- «Дидрогестерон»;
- «Летрозол»;
- «Клостилбегит».
Показания к процедуре
Искусственная стимуляция вызывает побочные эффекты. Поэтому за здоровьем пациентки и состоянием ее репродуктивной системы после процедуры врач наблюдает длительное время.
Показания:
- бесплодие;
- олигоменорея;
- ожирение или дефицит веса;
- при нарушении работы эндокринной системы;
- экстракорпоральное оплодотворение;
- ановуляторное бесплодие;/li>
- искусственная инсеминация.
Процедура противопоказана женщинам, которым диагностировали злокачественные опухоли и тиреотоксикоз.
Смотрите видео по теме:
Естественная овуляция
Естественная овуляция — физиологический, ничем не стимулированный процесс в женской репродуктивной системе. Используется при проведении ЭКО для созревания здоровой яйцеклетки, оплодотворенной искусственным путем.
В отличие от стимулированной овуляции естественная считается безопаснее из-за отсутствия нагрузки на организм гормональными препаратами.
Причины проведения:
- Мужское бесплодие.
- Непроходимость маточных труб.
- Невозможность формирования эмбрионов после ЭКО. Наблюдается при оперированных онкозаболеваниях, несвертываемости крови, заболеваниях почек.
- Слабая стимуляция яичников.
Стимуляция медикаментами вызывает гиперовуляцию, из-за чего созревает не одна, а две и более яйцеклеток. Стимуляция овуляции естественным путем сокращает время на оплодотворение и стоимость ЭКО в несколько раз.
Стимулированная овуляция
На женский организм оказывают отрицательное влияние стресс, неправильное питание, заболевания, плохая экология. Поэтому появляются сложности с зачатием и вынашиванием ребенка. Стимулированная овуляция возвращает репродуктивные способности в норму для дальнейшего оплодотворения.
Стимуляция яичников и ЭКО
Применение гормональных препаратов для стимулирования яичников приводит к образованию нескольких яйцеклеток. Лекарства подбирают для каждой женщины индивидуально. Данный метод увеличивает шанс зачатия ребенка.
В зависимости от причины бесплодия, наличия хронических заболеваний, особенностей гормональной активности и других факторов, врач-репродуктолог устанавливает, какая необходима схема лечения, протокол. Суть ЭКО – внешнее оплодотворение яйцеклетки здоровым спермотозоидом в лабораторных условиях. После эмбрион попадает в полость материнской матки.
Виды протоколов, сроки проведения:
- Короткий — стимуляция препаратами на 2, 3 день менструального цикла через 14 дней;
- Длинный — назначается на 20-21 день цикла из-за кисты яичников, доброкачественных новообразований.
- Супердлинный — длится до 6 месяцев после диагностики миомы, эндометриоза.
- Шанхайский — двойная стимуляция за один менструальный цикл на третьи сутки.
- Французский — гонадотропные гормоны назначают в минимальных дозах.
На момент искусственного оплодотворения ЭКО яичники стимулируются за счет препаратов: «Пурегон», «Клостилбегит», «Диферелин» и других.
Цикл после стимуляции овуляции
Цикл после стимуляции проходит с болезненными ощущениями внизу живота, приступами жара, развитием синдрома гиперстимуляции. Синдром появляется на 3-4 сутки начала менструации: появляются отечности, диарея, низкое давление. Если боль не утихает через 10 дней, обращаются в стационар. Базальная температура без изменений.
Выделения становятся похожими на сгустки свернувшейся крови. Это продолжается до двух недель. В других случаях менструальный цикл не наступает вообще или задерживается на продолжительное время. Данные ситуации требуют медицинского наблюдения.
Какова вероятность зачатия при приеме Клостилбегита
«Клостилбегит» — нестероидное медицинское средство, которое стимулирует овуляцию для зачатия за счет активизации работы гонадотропинов. Когда вещество попадает в организм, увеличивается рост фолликулов, и яйцеклетка готова к оплодотворению. Клостилбегит увеличивает результат зачатия на 10-13% за первые приемы, при окончании курса на 60 %.
Хорошим аналогом стимуляции овуляции для зачатия ребенка принято считать «Летрозол». Количество забеременевших составило 37,6%. Дополнительно таблетки используются для лечения рака молочной железы.
К просмотру видео о применении препарата:
Стимуляция посредством уколов ХГЧ
Для быстрого наступления беременности делают укол ХГЧ (хорионический гонадотропин человека). Укол ХГЧ назначается для:
- искусственного оплодотворения;
- предотвращения образования кисты;
- сохранения беременности и работоспособности желтого тела;
- уменьшения рисков выкидыша.
После введения инъекции фолликулы увеличиваются в размерах, что приводит к быстрому наступлению овуляции.
Смотрите видео о действии укола-ХГЧ:
Возможные осложнения после стимуляции овуляции
Из-за медицинского вмешательства организм женщины претерпевает изменения. Всемирная Организация Здравоохранения установила цикловую норму для проведения стимуляции – не более 6 раз за 12 месяцев.
Синдром гиперстимуляции яичников возникает из-за неправильно рассчитанной дозировки гормональных препаратов. К симптомам относятся: болевые ощущения, вздутие живота, рвота, увеличение яичников, повышение артериального давления.
Среди осложнений после процедуры отмечают скопление жидкости в брюшной полости, риск тромбообразования, скопление транссудата в плевральной полости, разрыв кисты яичника, нарушение работы печени, почек.
При отсутствии возможности самостоятельно зачать ребенка семейные пары обращаются за помощью к врачам-репродуктологам. Они находят причину бесплодия, назначают лечение. Стимуляция овуляции — безопасный способ активизацию женских гормонов за короткий промежуток времени.
Источник: https://helpmommy.ru/stimulacia-ovulacia/
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу. Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом. Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы. Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Источник: https://Lifehacker.ru/planirovanie-beremennosti/
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
ИО представляет собой технологию, которая применяется для появления ребенка у женщин, страдающих различными типами бесплодия. На сегодняшний день широко применяются 2 наиболее популярных способа оплодотворения, каждый из которых имеет свою специфику:
- Искусственная инсеминация
- Экстракорпоральное оплодотворение
ЭКО предполагает создание условий для зачатия вне организма женщины, в то время как искуственная инсеминация происходит непосредственно внутри него.
Внутриутробный метод осеменения
Суть метода заключается во введении мужского семени в женский организм, минуя множество различных преград. Главным условием является проходимость маточных труб. Дело в том, что, несмотря на гарантированное “приземление” в полость матки, сперматозоиды должны сами добраться до яйцеклетки. Но сделать это они могут только по маточным трубам. Если с проходимостью существуют проблемы, данный метод применять не рекомендуют.
Перед тем, как ввести сперму, ее подвергают специальной обработке, в ходе которой оставляют лишь здоровые сперматозоиды. Таким образом, повышается не только качество спермы, но и снижается риск рождения ребенка с патологическими изменениями.
ЭКО – лабораторный путь зарождения жизни
Среди научных достижений двадцатого столетия метод экстракорпорального оплодотворения, пожалуй, является одним из самых выдающихся. С помощью данного метода проблему бесплодия практически полностью удалось решить.
ЭКО представляет собой технологию, позволяющую воспроизводить необходимые условия для зачатия вне человеческого организма. Как правило, к этой процедуре прибегают люди, у которых на протяжении нескольких лет попытки зачать ребенка заканчивались неудачей, а лечение оказалось нерезультативным.
На сегодняшний день на земле существуют около пяти миллионов ЭКО-детей, многие из которых уже сами успели стать родителями. В настоящее время можно смело утверждать, что дети, зачатые в лаборатории, не имеют никаких отличий от малышей, зачатых естественным путем.
Технология ЭКО подразумевает прохождение нескольких этапов, в процессе которых пациенты находятся под постоянным наблюдением врачей.
- Первая фаза подразумевает прием гормональных препаратов, с помощью которых происходит стимуляция овуляции. Данная процедура необходима для созревания большого количества яйцеклеток.
- Второй этап подразумевает трансвагинальную пункцию фолликулов, в ходе которой извлекаются зрелые яйцеклетки.
- Далее наступает третья фаза. Так называемого культивирования эмбрионов: полученную яйцеклетку и сперматозоиды подвергают специальной обработке, после чего происходит их слияние (оплодотворение). Затем эмбрионы должны достичь определенной стадии развития.
- На заключительном этапе происходит перенос эмбрионов в полость матки для их дальнейшего развития.
Как правило, в матку помещают сразу несколько эмбрионов для повышения вероятности благоприятного исхода.
Стоимость процедуры и показатели статистики
Нужно отметить, что никто не cможет гарантировать стопроцентный результат, который последует после проведения искуственного зачатия. Некоторым женщинам удается забеременеть таким способом уже после первой попытки, другие же получают отрицательный результат и после нескольких процедур.
В случае искуственной инсеминации вероятность положительного результата составляет около 30%. Стоимость процедуры колеблется от 15 до 30 тысяч рублей.
При использовании экстракорпорального оплодотворения вероятность забеременеть составит около 40%. Цена на проведение ЭКО варьируется от 115 до 200 тысяч рублей.
Если вам не удается зачать ребенка естественным путем, это вовсе не означает, что вы не сможете стать генетическими родителями своего ребенка. Современная медицина и вправду творит настоящие чудеса. Главное, не терять надежды и двигаться только вперед.
Источник: https://babyke.net/beremennost/zachatie/iskusstvennoe-oplodotvorenie.html
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
Чаще всего процедурой ЭКО с донорской спермой пользуются одинокие женщины, не имеющие полового партнера. Такие девушки имеют мимолетные встречи с мужчинами, которых не видят в роли отца будущего ребенка. Обычно это успешные, занятые, самодостаточные особы, тщательно отбирающие кандидатов для совместного будущего.
Нужен донор семейным парам, в которых диагностирован мужской фактор бесплодия. Решиться на такой шаг супругу бывает непросто, поэтому пара желает в тайне от других воспользоваться донорской спермой для зачатия. Партнерам особенно важно знать, что в будущем никто не будет претендовать на этого ребенка и не узнает о тайне оплодотворения.
Родить от донора может любая желающая женщина. Чаще всего показаниями для такой процедуры становятся:
- формирование антител в отношении семенной жидкости супруга;
- отсутствие активных сперматозоидов и неблагоприятная перспектива лечения;
- высокая вероятность наследственных заболеваний, которые передаются по мужской линии;
- опасные инфекции у супруга, которые могут передаться во время незащищенного полового контакта.
Отбор кандидатов
Перед протоколом ЭКО с донорской спермой женщина выбирает кандидата. Первое, что необходимо сделать – это обратиться в клинику, специализирующуюся на донорских программах лечения бесплодия.
Для выбора вида программы экстракорпорального оплодотворения женщину обследуют. Чаще всего при использовании донорской спермы выполняется инсеминация в естественном цикле, но при необходимости может проводиться предварительная стимуляция или взятие яйцеклеток для оплодотворения в пробирке (ЭКО). Более сложные методы необходимы, если у пациентки имеются проблемы с репродуктивным здоровьем.
Специалисты, работающие с банком спермы, предостерегают своих пациенток от мошенников. Все чаще можно встретить ответ на вопрос «как найти донора спермы» в поисковой системе, с указанием личного номера телефона или адреса. Попытки купить биологический материал таким способом могут привести к медицинским и юридическим проблемам, вплоть до шантажа.
Юридические аспекты
Зачать ребенка с помощью донорской спермы можно только после подписания договора с клиникой. Донор, в свою очередь, при сдаче спермы тоже заключает соглашение. В нем указано, что мужчина продает свою семенную жидкость и получает за это вознаграждение.
В дальнейшем он не будет пытаться найти женщину или ее ребенка, чтобы на что-то претендовать.
Пациентка при покупке спермы заключает аналогичный договор с банком. Она является законной матерью будущего малыша и не станет пытаться найти биологического отца. Юридический документ позволяет избежать спорных ситуаций в будущем. Договор гарантирует права женщины и обеспечивает защиту от посягательств донора.
Стоимость материала
Стоимость порции донорского материала для одного оплодотворения — от 10 до 30 тысяч рублей. В столичных клиниках цены выше, чем на периферии. В известных медицинских учреждениях с хорошей репутацией донорам предъявляются более строгие требования.
Цена за процедуру зависит от состояния здоровья женщины. Если пациентка не имеет препятствий для зачатия, инсеминация обойдется в 20-40 тысяч рублей. Если есть проблемы и надо сделать ЭКО с донорской спермой, то цена будет значительно выше. При проведении ЭКО возникнут затраты на гормональные препараты, наблюдение врачей, наркоз для пункции и содержание эмбрионов.
Свежие фотографии донора для инсеминации никогда не показывают пациентке. Некоторые клиники позволяют изучить детские снимки. Секретной информацией являются личные данные и адрес кандидата. Выбор осуществляется по следующим параметрам:
- состояние здоровья;
- национальность;
- тип внешности;
- цвет волос и глаз;
- профессия и увлечения;
- личный рассказ о себе;
- психологический портрет, составленный психологом;
- запись голоса и почерк.
Выбирая генетический материал для осеменения, женщина должна понимать, что будущий ребенок может быть похож на биологического отца. Если донорство требуется бесплодной паре, стоит поискать кандидата, внешне похожего на мужа.
Требования к здоровью и обследования
Перед тем, как принять сперму в банк, донор проходит несколько этапов обследования. Женщина может не сомневаться в его здоровье, поскольку семенная жидкость в течение полугода находится на карантине. Потом сперма еще раз обследуется и только после этого допускается к продаже.
Основные этапы обследования донора семенной жидкости:
- анализы на ВИЧ, сифилис, гепатит;
- спермограмма;
- флюорография;
- анализ крови на группу и резус;
- мазок на половые инфекции;
- обследование у узких специалистов;
- консультация и заключение генетика.
Также требования для кандидатов предполагают отсутствие дефектов во внешности, возраст от 18 лет, а некоторые учреждения требуют наличия собственных здоровых детей.
Как проходит инсеминация (ИИСД)
Время для инсеминации донорской спермой пациентка может выбирать самостоятельно. Поэтому можно родить малыша в определенный месяц или под нужным знаком зодиака.
Перед внутриматочной инсеминацией спермой донора женщина проходит обследование. Важно, чтобы у пациентки не было инфекционно-воспалительных заболеваний влагалища и других противопоказаний к процедуре. ВМИ назначается на день овуляции.
Процедура может проводиться как в естественном цикле, так и с предварительной стимуляцией.
Искусственную инсеминацию спермой донора выполняют после предварительной обработки семенной жидкости. Сперматозоидов перемещают в специальную питательную среду, чтобы предотвратить аллергию. Врач вводит биологическую жидкость с помощью шприца через катетер в полость матки. Пациентка еще некоторое время остается в горизонтальном положении и потом отправляется домой.
При ЭКО с донорской спермой алгоритм действий другой. Протокол начинается со стимуляции овуляции: пациентка пьет гормональные препараты по особой схеме. Когда фолликулы достигнут нужного размера, выполняется пункция. В искусственных условиях сперма совмещается с яйцеклетками пациентки, а через 3-5 суток выполняется перенос эмбрионов.
Через 2 недели после ЭКО или ИИСД женщина может сделать тест на беременность или сдать кровь на ХГЧ. УЗИ рекомендуется проводить не ранее, чем через 3 недели после оплодотворения.
Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Данная процедура назначается супружеским парам, в которых один или оба родителя страдают патологиями, не позволяющими им успешно зачать и родить здорового ребенка. Женщинам искусственное оплодотворение предписывается по следующим показаниям:
- Непроходимость или отсутствие маточных труб, самой матки, яичников или придатков вследствие врожденных нарушений женской половой системы, а также травм и оперативного вмешательства;
- Низкое качество (жизнеспособность) яйцеклеток, не позволяющее зачать ребенка естественным путем;
- Иммунологическое бесплодие, обусловленное выработкой женским организмом антител, убивающих сперматозоиды при естественном половом акте;
- Различные генетические, инфекционные, воспалительные, эндокринные заболевания;
- Наличие в анамнезе беременностей, закончившихся выкидышем, мертворождением или рождением ребенка с врожденными аномалиями;
- Возрастные изменения, бесплодие неясной природы.
К заболеваниям мужчин, при которых назначается искусственное оплодотворение, относятся:
- Нарушения в строении и функционировании половых органов (эректильная дисфункция, анэякуляция, непроходимость семявыводящих протоков и т. д.);
- Низкое качество спермы — малое количество или плохая подвижность сперматозоидов, наличие среди них клеток с дефектной морфологией;
- Аутоиммунное бесплодие, заключающееся в уничтожении сперматозоидов в эякуляте антителами, вырабатываемыми мужским организмом;
- Заболевания различной этиологии (онкологические, эндокринные, инфекционные и другие), мешающие полноценному половому акту или зачатию.
Также искусственное оплодотворение назначается одиноким женщинам, не имеющим супруга или постоянного полового партнера, а также состоящим в однополых отношениях. В этих случаях используется сперма доноров, прошедших предварительное обследование и тщательный отбор.
Сделайте первый шаг — запишитесь на прием к врачу! Записаться на прием к врачу
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Эффективность искусственного оплодотворения
Успешность применения репродуктивных технологий определяется множеством факторов, среди которых основную роль играют состояние здоровья обоих родителей, причины бесплодия, используемый метод.
Практика показывает, что искусственное оплодотворение значительно повышает шансы зачать ребенка даже тем родителям, которые в естественных условиях такой возможности не имеют.
Тем не менее, стоит понимать, что эффективность этой технологии не 100-процентная, поэтому для успешного зачатия может потребоваться несколько попыток.
Источник: https://www.vrtcenter.ru/services/eko/iskusstvennoe-oplodotvorenie/
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию.
При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом.
Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
ИСД
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях.
Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту.
Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка.
Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии.
Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
ЗИФТ
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку.
Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой.
Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины.
Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции.
В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки.
Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка.
Все остальные этапы проходят точно так же как и при методе ЭКО.
Источник: http://hochurodit.ru/eko-i-iksi/metody-iskusstvennogo-oplodotvoreniya.html
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Если донор соблюдает условия сотрудничества с клиникой, то последняя берет на себя все расходы по медицинским процедурам, которые ему следует пройти. Также проводятся различные консультации по поддержанию здорового образа жизни.
Таким образом, специалисты помогают донорам обеспечивать клиники качественным биоматериалом. Это в свою очередь исключает возможность рождения ребенка, у которого могут быть те или иные заболевания.
Сколько стоит сдать сперму, донор узнает на первичной консультации у репродуктологов выбранного медучреждения. Цена семенной жидкости в разных российских городах отличается.
Сколько платят за сперму?
Сколько зарабатывает донор спермы? Итак, сумма вознаграждения за одну порцию спермы зависит от конкретной клиники, в которую обратился донор. В среднем за процедуру мужчина получает 1500-3000 рублей. Тем не менее, в России в настоящее время работают банки, которые платят около 200 американских долларов за одну порцию. Таким образом, сколько платят за сперму, можно узнать в медучреждении, которое донор выбрал для сотрудничества.
Чтобы участвовать в донорской программе, необходимо в полной мере соответствовать всем критериям, которые предъявляются к донорам. В частности мужчина должен иметь идеальную физическую форму.
Стоимость спермы
Потенциальный донор должен иметь отличное здоровье. При этом наследственные заболевания полностью отсутствуют. Важно отметить, что такие показатели встречаются далеко не у всех мужчин, поэтому подобрать доноров зачастую очень сложно. Именно по данной причине стоимость спермы является достаточно высокой.
Сколько платят донорам спермы?
На первый взгляд кажется, что 3000 руб. за один забор спермы – это достаточно маленькая сумма. Но если донор сдаст биоматериал хотя бы пятнадцать раз в год, то получит 45000 руб. Хотя это не предел, заработок может быть гораздо выше, что зависит от возможностей и желания самого донора. А донор спермы в Москве может иметь оплату больше указанной суммы.
Сколько стоит донорская сперма и как часто можно сдавать сперму донору?
Теперь каждый потенциальный донор знает, сколько стоит донорская сперма. Как берут спермограмму у мужчин ? Необходимо сказать, что согласно утвержденным нормам банк приема спермы семенную жидкость может принимать не чаще, чем восемь раз в месяц. Если же донор выполняет сдачу спермы более восьми раз, ее качество может значительно ухудшиться. Тогда она не подойдет для применения в программах ЭКО. Донор семенной жидкости в Москве либо другом городе останется без гонорара.
Если подвести итог, можно отметить, что, обращаясь в банк спермы, стоимость оплаты будет составлять 3000 руб. за каждую порцию, то можно получать в месяц около 24000 руб.
Таким дополнительным доходом заинтересованы многие мужчины.Подробнее о вознаграждении за донорство они могут узнать в репродуктивных клиниках.
Сколько получает донор семени?
Как стать донором семенной жидкости? Вполне закономерно, что мужчины интересуются, сколько получает донор семени. Хотя для начала они должны подумать о том, соответствует ли их здоровье необходимым нормам. Только после сдачи анализов, общения с психологом, наркологом и другими специалистами медицины можно рассчитывать на участие в программе. И то если противопоказаний к донорству при обследовании обнаружено не будет.
Источник: https://legacy-bank.ru/czena-na-spermu.html
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Но, прежде чем подарить бесплодной женщине шанс на зачатие ребенка, потенциальный донор должен пройти тщательное медицинское обследование. Более того, женщина-донор должна соответствовать ряду обязательных требований.
Одним из важнейших требований является наличие одного или нескольких детей. Критически важное значение имеет и возраст донора (от 21 до 35 лет), а также отсутствие хронических, генетических и гинекологических заболеваний.
Донорами не могут быть женщины, которые перенесли сложные операции.
Существуют и другие требования к женщине-донору яйцеклетки:
- стандартное телосложение (без избытка и недостачи веса);
- отсутствие операций на яичниках и молочных железах;
- отсутствие вредных привычек (токсикомания, наркомания, алкоголизм).
Для того чтобы продать яйцеклетку, донор ооцитов должен пройти обследования у нарколога, гинеколога, психиатра и терапевта. Для получения разрешения на донорство дополнительно потребуется определение группы крови и резус-фактора, сдача флюорографии, ЭКГ, анализа мочи и мазка на флору. Обязательным пунктом для получения разрешения является сдача анализа на гепатиты В и С, ВИЧ, сифилис и другие заболевания, передающиеся половым путем.
Как проходит донорство?
Донация ооцитов – это сложнейший многоэтапный процесс. Многие женщины даже считают, что данный процесс является болезненным. Отсюда у них возникает вполне резонный вопрос – как это происходит?
На первом этапе потенциальный донор должен посетить врача-репродуктолога, который обследует готовность яйцеклетки к донорству. Специалисты рекомендуют посещать репродуктолога на 2-3 день цикла.
Вторым и, возможно, самым важным этапом является медикаментозная синхронизация циклов донора ооцитов и реципиента. Для этого стимулируется работа яичников донора посредством приема медикаментов. За счет этого происходит быстрое созревание полноценных активных яйцеклеток.
Процесс созревания контролируется при помощи постоянного мониторинга роста фолликулов. Для получения требуемого результата донор должен четко выполнять все назначения врача. В частности, это касается приема медикаментов в строго назначенное время и в требуемом количестве.
Процедура донорства также предусматривает этап подготовки матки реципиента. Это необходимо для обеспечения нормальной жизнедеятельности будущих эмбрионов. Следующий этап – извлечение донорских яйцеклеток. Эта процедура осуществляется амбулаторно.
Для отбора ооцитов используется специальная пункционная игла, которая вводится во влагалище. Благодаря этому прокалываются фолликулы, из которых специалист извлекает необходимое количество яйцеклеток. Пункция фолликулов проводится в течение 15-20 минут под внутривенным наркозом.
Поэтому можно сделать вывод, что процедура донорства является безболезненной.
На следующем этапе проводится отбор наиболее качественных и зрелых ооцитов. Затем отобранные клетки помещаются на 4-5 часов в специальный инкубатор. После этого клиника донорства яйцеклетки осуществляет искусственное оплодотворение донорского ооцита спермой мужа. Наконец, завершающим этапом этого сложного процесса является перенос оплодотворенной донорской яйцеклетки в матку реципиента.
Последствия донорства
Процедура забора созревших яйцеклеток относится к разряду безболезненных. Поэтому после сдачи ооцитов женщина может вести абсолютно привычный образ жизни.
Негативные последствия донорства яйцеклетки заключаются только лишь в ограничении вождения автомобилем в течение одного дня после сдачи ооцитов.
Для того чтобы донор был полностью уверен в своем состоянии здоровья, в большинстве клиник проводится бесплатное диагностическое обследование, позволяющее убедиться в отсутствии негативных последствий забора ооцитов.
Стоит добавить, что во время забора яйцеклеток возможны незначительные кровотечения. Однако на практике потеря крови, как правило, составляет не более одной чайной ложки. Для защиты донора от возможных инфекций назначаются специальные антибиотики. Прием таких препаратов понижает вероятность возникновения инфекции до 0,1%.
Также следует отметить, что во время подготовки к передаче яйцеклеток, женщинам-донорам предписываются гормональные препараты, способствующие стимуляции овуляции. Доноры могут не переживать, эти препараты не будут иметь негативного влияния на организм. У женщин не появится целлюлит или пропадут месячные. Наоборот, прием таких гормонов благоприятно скажется на общем состоянии и самочувствии донора.
В некоторых случаях (до 10%) женщины, принимающие гормональные препараты, могут ощутить временные головные боли и перманентные перепады настроения. Однако такие побочные эффекты возникают редко и исчезают сразу же после окончания курса приема предписанного препарата.
Когда используется донорство яйцеклеток?
База доноров ооцитов была создана специально для тех женщин, которые уже много лет страдают от бесплодия. Такой диагноз может быть обусловлен целым рядом причин. Чаще всего лечение бесплодия посредством донорства осуществляется при отсутствии яичников. Поводом для обращения к подобной репродуктивной программе может быть невозможность получения собственных созревших яйцеклеток или их полное отсутствие ввиду наступления естественной менопаузы.
Банк доноров яйцеклеток может понадобиться при наличии таких проблем:
- отсутствие придатков матки;
- неоднократные неудачные попытки ЭКО;
- в возрасте от 38 лет;
- при регулярном получении эмбрионов неподходящего качества;
- высокая вероятность передачи наследственных генетических заболеваний.
Сколько платят донорам?
Любая программа репродуктивного донорства предусматривает выплату материальной компенсации женщине-донору ооцитов. Денежное вознаграждение обычно осуществляется двумя траншами. Первая часть компенсации выплачивается сразу же после пункции фолликулов. Вторую часть донор получает после посещения репродуктолога в период после очередной менструации. Диагностика позволит оценить текущее состояние яичников донора и в случае необходимости дать ряд рекомендаций.
Сегодня продажа женской яйцеклетки осуществляет на самых разных условиях. В большинстве случаев цена зависит от двух основных факторов. Прежде всего, на стоимость влияет место проведения программы.
Конечно же, в таких городах как Москва или Санкт-Петербург услуги донора будут стоить значительно дороже. Так, на данный момент средняя стоимость донорской яйцеклетки в этих городах составляет порядка 65-80 тысяч рублей.
В провинции данная услуга может стоить в пределах от 45 до 65 тысяч рублей.
Вторым фактором, влияющим на цену услуг донора ооцитов, является наличие опыта участия в подобных программах других клиник. Как правило, опытные доноры получают куда больший гонорар. Конечно же, подобный бонус можно получить только лишь при условии положительного опыта участия.
Для подтверждения результатов участия в программах репродуктивного донорства необходимо будет предоставить протокол процедуры стимуляции и результаты генетических обследований. Нужно сказать, что опытные доноры могут сдавать свои яйцеклетки до 6 раз. Перерыв между циклами донорства должен составлять как минимум 2-3 месяца.
За это время организм и яичники смогут отдохнуть и продолжить функционирование в нормальном режиме.
Дополнительно стоит сказать, что зачастую на стоимость ооцитов может влиять возраст донора. Как правило, услуги более молодых женщин-доноров оцениваются выше. Но в целом каждый случай донорства оценивается индивидуально.
Еще почитать:
Сколько стоит сдать сперму?
Какие требования к суррогатной матери?
Что входит в стоимость донорства?
Решив узнать сколько платят донорам яйцеклетки, стоит обратить внимание на тот факт, что в материальную компенсацию не входит стоимость назначенных медикаментов. А вот за прохождение медицинского обследования и сдачу анализов донор может не беспокоиться. Данные процедуры обычно проводятся за счет клиники донорства.
Конфиденциальность
Цена донорской яйцеклетки – это далеко не единственный вопрос, беспокоящий потенциальных участников программы репродуктивного донорства. Еще одним важным моментом является конфиденциальность. В России действуют исключительно анонимные программы донации.
Это означает, что супружеская пара никогда не узнает личность донора. Более того, реципиент подписывает договор, в котором он обязуется не устанавливать личность донора ни при каких обстоятельствах.
Также в договоре прописывается отсутствие возможности дальнейших связей ребенка с донором.
Единственной информацией, которую получит реципиент, являются антропометрические данные донора (вес и рост). Кроме того, реципиент будет знать особенности внешности участника программы донации, его национальность и семейную историю болезней.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка.
В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям.
Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства.
Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Источник: https://namillion.com/kak-stat-donorom-yajcekletki.html
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Искусственное оплодотворение даёт женщине уникальную возможность произвести зачатие ребёнка без участия мужчины, что актуально в том случае, если супружеская пара собирается создать потомство, но не может по той причине, что у мужа есть проблемы с репродуктивным здоровьем а традиционные методы лечения бесплодия не оказывают должного воздействия.
По сути, этот вариант – последний шанс для женщин, мечтающих о материнстве, но почти что утративших надежду на это. Такой метод зачатия, который осуществляется в специализированных клиниках, может помочь даже в том случае, если женская матка утратила способность к внедрению эмбриона и вынашиванию ребёнка.
Эта процедура показана при разнообразных проблемах, из-за которых не происходит зачатие. Это:
- затруднение проходимости маточных труб;
- отсутствие маточных труб, что может являться результатом осуществления операции, направленной на удаление внематочной беременности;
- отсутствие нужного результата даже после оперативного и консервативного лечения, длящегося более пяти лет.
Описываемый метод зачатия ребенка позволяет забеременеть женщинам, страдающим от имуннологического бесплодие, при котором зачатие не происходит по двум причинам: из-за того, что количество сперматозоидов недостаточно или из-за относительно малого количества спермы.
Суть экстракорпорального оплодотворения
Этот метод отлично подходит в том случае, если у одного из партнёров в паре, желающей завести ребенка, есть предрасположенность к сложным заболеваниям, передающимся по наследству. Суть процедуры заключается в том, что из организма женщины в период овуляции извлекается яйцеклетка, которая помещается в специальную термостатную пробирку, куда позднее переносят и мужские половые клетки. Эмбрион, находящийся в процессе развития, специалисты прикрепляют к стенке матки.
Впрочем, иногда его просто впускают в маточную трубу. Сроки проведения процедуры могут варьироваться в широких пределах, поэтому этот вопрос необходимо решать со специалистами. Также нужно заблаговременно обсудить вопрос насчёт того, сколько такая процедура стоит. Конечно, нет абсолютной гарантии того, что женщина родит ребёнка даже после зачатия искусственным способом.
Статистика показывает, что среди 100 % всех пациенток, перенёсших эту процедуру, 35% беременеют, а у 26% рождается ребёнок.
Внутриматочная инсеминация, как способ зачатия
Это очень удачный способ, позволяющий забеременеть без непосредственного участия мужчины. Суть этой процедуры заключается в том, что в назначенный день, когда вероятность наступления беременности особенно высока, в цервикальный канал вводятся сперматозоиды, для чего применяется пластиковая трубка. Инсеминация выполняется не под наркозом, так как эта процедура не вызывает болезненных ощущений и занимает относительно немного времени.
Важным её преимуществом является то, что она не вызывает тяжёлых последствий в большинстве случаев. Однако она не может быть осуществлена при полной непроходимости маточных труб, при их закупорке, а также при спайках. Разумеется, что у всех тех, кто не имеет противопоказаний и желает опробовать этот метод возникает вопрос насчёт того, сколько это стоит.
В столице России, где наблюдается наибольшая концентрация специализированных клиник (на данный момент их общее количество превышает 150 штук) это обойдётся примерно в 15 тысяч рублей. Однако этот показатель сильно усреднён. Также следует отметить, что перед тем, как выполнить внутриматочную инсеминацию, врачи проводят комплексное обследование клиентки, что позволяет выявить психологические и общие терапевтические отклонения.
Ещё одно важное замечание: сроки в различных учреждениях, как и кратность введения, могут отличаться.
Гифт и зифт: новые способы искусственного оплодотворения
Эти методы также помогают забеременеть без участия мужчины. Они пользуются немного меньшей популярностью, чем те, что были описаны выше, но, тем не менее, отличаются высокой эффективностью. Их основные преимущества заключаются в следующем:
- показатели успешного результата существенно выше;
- наступление осложнений в процессе беременности возникает довольно редко;
- не оказывают влияния на эмбрион.
При использовании ГИФТ происходит пересадка гаметы, иначе говоря, яйцеклетки со сперматозоидами, сразу в маточную трубу. ЗИФТ отличается тем, что предполагает пересадку яйцеклетки, которая уже была оплодотворена, а также тем, что такой метод даёт возможность в кратчайшие сроки определить наличие или отсутствие беременности за счёт мониторинга.
Для того чтобы выполнить одну из процедур, перечисленных в статье ранее, профессионалы отбирают сразу несколько женских и несколько мужских половых клеток, после чего вводят их женщине. Различие в том, что при ЗИФТ вводится как максимум 5 зигот, а при ГИФТ – намного большее число гамет. Здесь следует отметить, что при необходимости можно использовать сперму, принадлежащую не партнёру клиентки, а проверенному донору.
Эти методы получили не столь широкое распространение по той причине, что они подходят только для тех женщин, у которых нет никаких проблем с маточными трубами. С другой стороны, такие процедуры проводятся исключительно в частных клиниках, причём далеко не всех.
Источник: https://dlya-nas.ru/osobennosti-i-sroki-iskusstvennogo-zachatiya-rebyonka/
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах бесплодия.
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, эмбриолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, какой из методов больше подойдет, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- определение проходимости маточных труб и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары подготовка к искусственной инсеминации может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- спермограмма;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию.
Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать.
Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).
Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют размороженную, то ее можно вводить, ориентируясь только на овуляцию.
Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции.
Это не вредит оплодотворению, так как доказано, яйцеклетка жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки.
Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки.
Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.
Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру.
Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут.
После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Источник: https://ordinartor.ru/vnutrimatochnaya-inseminaciya-dlya-zachatiya-rebenka.html
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Стимуляция овуляции — искусственная активизация женской репродуктивной системы для скорейшего наступления беременности. Проводится под наблюдением врача.
Перед тем, как провести стимуляцию овуляции, будущая мать сдает предварительные анализы на состояние гормонального фона. Для исключения ошибок процедуру проделывают несколько раз: уровень гормонов может меняться за короткий промежуток времени.
Затем проводится УЗИ-мониторинг для установления овуляционных сбоев. УЗИ делают на 8-10 день последнего цикла. Повторяют процедуру каждые 2-3 дня. За это время врач следит за ростом и количеством фолликулов.
Фолликул – один из компонентов половой женской железы, включающий в себя яйцеклетку и окружающие ее ткани. Женщине рекомендуется следить за тем, чтобы месячные шли по циклу.
Используемые препараты для стимуляции овуляции:
- «Хорионический гонадотропин человека»;
- «Гоналом»;
- «Дидрогестерон»;
- «Летрозол»;
- «Клостилбегит».
Показания к процедуре
Искусственная стимуляция вызывает побочные эффекты. Поэтому за здоровьем пациентки и состоянием ее репродуктивной системы после процедуры врач наблюдает длительное время.
Показания:
- бесплодие;
- олигоменорея;
- ожирение или дефицит веса;
- при нарушении работы эндокринной системы;
- экстракорпоральное оплодотворение;
- ановуляторное бесплодие;/li>
- искусственная инсеминация.
Процедура противопоказана женщинам, которым диагностировали злокачественные опухоли и тиреотоксикоз.
Смотрите видео по теме:
Естественная овуляция
Естественная овуляция — физиологический, ничем не стимулированный процесс в женской репродуктивной системе. Используется при проведении ЭКО для созревания здоровой яйцеклетки, оплодотворенной искусственным путем.
В отличие от стимулированной овуляции естественная считается безопаснее из-за отсутствия нагрузки на организм гормональными препаратами.
Причины проведения:
- Мужское бесплодие.
- Непроходимость маточных труб.
- Невозможность формирования эмбрионов после ЭКО. Наблюдается при оперированных онкозаболеваниях, несвертываемости крови, заболеваниях почек.
- Слабая стимуляция яичников.
Стимуляция медикаментами вызывает гиперовуляцию, из-за чего созревает не одна, а две и более яйцеклеток. Стимуляция овуляции естественным путем сокращает время на оплодотворение и стоимость ЭКО в несколько раз.
Стимулированная овуляция
На женский организм оказывают отрицательное влияние стресс, неправильное питание, заболевания, плохая экология. Поэтому появляются сложности с зачатием и вынашиванием ребенка. Стимулированная овуляция возвращает репродуктивные способности в норму для дальнейшего оплодотворения.
Стимуляция яичников и ЭКО
Применение гормональных препаратов для стимулирования яичников приводит к образованию нескольких яйцеклеток. Лекарства подбирают для каждой женщины индивидуально. Данный метод увеличивает шанс зачатия ребенка.
В зависимости от причины бесплодия, наличия хронических заболеваний, особенностей гормональной активности и других факторов, врач-репродуктолог устанавливает, какая необходима схема лечения, протокол. Суть ЭКО – внешнее оплодотворение яйцеклетки здоровым спермотозоидом в лабораторных условиях. После эмбрион попадает в полость материнской матки.
Виды протоколов, сроки проведения:
- Короткий — стимуляция препаратами на 2, 3 день менструального цикла через 14 дней;
- Длинный — назначается на 20-21 день цикла из-за кисты яичников, доброкачественных новообразований.
- Супердлинный — длится до 6 месяцев после диагностики миомы, эндометриоза.
- Шанхайский — двойная стимуляция за один менструальный цикл на третьи сутки.
- Французский — гонадотропные гормоны назначают в минимальных дозах.
На момент искусственного оплодотворения ЭКО яичники стимулируются за счет препаратов: «Пурегон», «Клостилбегит», «Диферелин» и других.
Цикл после стимуляции овуляции
Цикл после стимуляции проходит с болезненными ощущениями внизу живота, приступами жара, развитием синдрома гиперстимуляции. Синдром появляется на 3-4 сутки начала менструации: появляются отечности, диарея, низкое давление. Если боль не утихает через 10 дней, обращаются в стационар. Базальная температура без изменений.
Выделения становятся похожими на сгустки свернувшейся крови. Это продолжается до двух недель. В других случаях менструальный цикл не наступает вообще или задерживается на продолжительное время. Данные ситуации требуют медицинского наблюдения.
Какова вероятность зачатия при приеме Клостилбегита
«Клостилбегит» — нестероидное медицинское средство, которое стимулирует овуляцию для зачатия за счет активизации работы гонадотропинов. Когда вещество попадает в организм, увеличивается рост фолликулов, и яйцеклетка готова к оплодотворению. Клостилбегит увеличивает результат зачатия на 10-13% за первые приемы, при окончании курса на 60 %.
Хорошим аналогом стимуляции овуляции для зачатия ребенка принято считать «Летрозол». Количество забеременевших составило 37,6%. Дополнительно таблетки используются для лечения рака молочной железы.
К просмотру видео о применении препарата:
Стимуляция посредством уколов ХГЧ
Для быстрого наступления беременности делают укол ХГЧ (хорионический гонадотропин человека). Укол ХГЧ назначается для:
- искусственного оплодотворения;
- предотвращения образования кисты;
- сохранения беременности и работоспособности желтого тела;
- уменьшения рисков выкидыша.
После введения инъекции фолликулы увеличиваются в размерах, что приводит к быстрому наступлению овуляции.
Смотрите видео о действии укола-ХГЧ:
Возможные осложнения после стимуляции овуляции
Из-за медицинского вмешательства организм женщины претерпевает изменения. Всемирная Организация Здравоохранения установила цикловую норму для проведения стимуляции – не более 6 раз за 12 месяцев.
Синдром гиперстимуляции яичников возникает из-за неправильно рассчитанной дозировки гормональных препаратов. К симптомам относятся: болевые ощущения, вздутие живота, рвота, увеличение яичников, повышение артериального давления.
Среди осложнений после процедуры отмечают скопление жидкости в брюшной полости, риск тромбообразования, скопление транссудата в плевральной полости, разрыв кисты яичника, нарушение работы печени, почек.
При отсутствии возможности самостоятельно зачать ребенка семейные пары обращаются за помощью к врачам-репродуктологам. Они находят причину бесплодия, назначают лечение. Стимуляция овуляции — безопасный способ активизацию женских гормонов за короткий промежуток времени.
Источник: https://helpmommy.ru/stimulacia-ovulacia/
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу. Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом. Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы. Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Источник: https://Lifehacker.ru/planirovanie-beremennosti/
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
Как происходит зачатие
ИО представляет собой технологию, которая применяется для появления ребенка у женщин, страдающих различными типами бесплодия. На сегодняшний день широко применяются 2 наиболее популярных способа оплодотворения, каждый из которых имеет свою специфику:
- Искусственная инсеминация
- Экстракорпоральное оплодотворение
ЭКО предполагает создание условий для зачатия вне организма женщины, в то время как искуственная инсеминация происходит непосредственно внутри него.
Внутриутробный метод осеменения
Внутриутробный метод осеменения
Суть метода заключается во введении мужского семени в женский организм, минуя множество различных преград. Главным условием является проходимость маточных труб. Дело в том, что, несмотря на гарантированное “приземление” в полость матки, сперматозоиды должны сами добраться до яйцеклетки. Но сделать это они могут только по маточным трубам. Если с проходимостью существуют проблемы, данный метод применять не рекомендуют.
Перед тем, как ввести сперму, ее подвергают специальной обработке, в ходе которой оставляют лишь здоровые сперматозоиды. Таким образом, повышается не только качество спермы, но и снижается риск рождения ребенка с патологическими изменениями.
ЭКО – лабораторный путь зарождения жизни
ЭКО – лабораторный путь зарождения жизни
Среди научных достижений двадцатого столетия метод экстракорпорального оплодотворения, пожалуй, является одним из самых выдающихся. С помощью данного метода проблему бесплодия практически полностью удалось решить.
ЭКО представляет собой технологию, позволяющую воспроизводить необходимые условия для зачатия вне человеческого организма. Как правило, к этой процедуре прибегают люди, у которых на протяжении нескольких лет попытки зачать ребенка заканчивались неудачей, а лечение оказалось нерезультативным.
На сегодняшний день на земле существуют около пяти миллионов ЭКО-детей, многие из которых уже сами успели стать родителями. В настоящее время можно смело утверждать, что дети, зачатые в лаборатории, не имеют никаких отличий от малышей, зачатых естественным путем.
Технология ЭКО подразумевает прохождение нескольких этапов, в процессе которых пациенты находятся под постоянным наблюдением врачей.
- Первая фаза подразумевает прием гормональных препаратов, с помощью которых происходит стимуляция овуляции. Данная процедура необходима для созревания большого количества яйцеклеток.
- Второй этап подразумевает трансвагинальную пункцию фолликулов, в ходе которой извлекаются зрелые яйцеклетки.
- Далее наступает третья фаза. Так называемого культивирования эмбрионов: полученную яйцеклетку и сперматозоиды подвергают специальной обработке, после чего происходит их слияние (оплодотворение). Затем эмбрионы должны достичь определенной стадии развития.
- На заключительном этапе происходит перенос эмбрионов в полость матки для их дальнейшего развития.
Как правило, в матку помещают сразу несколько эмбрионов для повышения вероятности благоприятного исхода.
Стоимость процедуры и показатели статистики
Стоимость процедуры и показатели статистики
Нужно отметить, что никто не cможет гарантировать стопроцентный результат, который последует после проведения искуственного зачатия. Некоторым женщинам удается забеременеть таким способом уже после первой попытки, другие же получают отрицательный результат и после нескольких процедур.
В случае искуственной инсеминации вероятность положительного результата составляет около 30%. Стоимость процедуры колеблется от 15 до 30 тысяч рублей.
При использовании экстракорпорального оплодотворения вероятность забеременеть составит около 40%. Цена на проведение ЭКО варьируется от 115 до 200 тысяч рублей.
Если вам не удается зачать ребенка естественным путем, это вовсе не означает, что вы не сможете стать генетическими родителями своего ребенка. Современная медицина и вправду творит настоящие чудеса. Главное, не терять надежды и двигаться только вперед.
Источник: https://babyke.net/beremennost/zachatie/iskusstvennoe-oplodotvorenie.html
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
В каких случаях нужна донорская сперма
Чаще всего процедурой ЭКО с донорской спермой пользуются одинокие женщины, не имеющие полового партнера. Такие девушки имеют мимолетные встречи с мужчинами, которых не видят в роли отца будущего ребенка. Обычно это успешные, занятые, самодостаточные особы, тщательно отбирающие кандидатов для совместного будущего.
Нужен донор семейным парам, в которых диагностирован мужской фактор бесплодия. Решиться на такой шаг супругу бывает непросто, поэтому пара желает в тайне от других воспользоваться донорской спермой для зачатия. Партнерам особенно важно знать, что в будущем никто не будет претендовать на этого ребенка и не узнает о тайне оплодотворения.
Родить от донора может любая желающая женщина. Чаще всего показаниями для такой процедуры становятся:
- формирование антител в отношении семенной жидкости супруга;
- отсутствие активных сперматозоидов и неблагоприятная перспектива лечения;
- высокая вероятность наследственных заболеваний, которые передаются по мужской линии;
- опасные инфекции у супруга, которые могут передаться во время незащищенного полового контакта.
Отбор кандидатов
Отбор кандидатов
Перед протоколом ЭКО с донорской спермой женщина выбирает кандидата. Первое, что необходимо сделать – это обратиться в клинику, специализирующуюся на донорских программах лечения бесплодия.
Для выбора вида программы экстракорпорального оплодотворения женщину обследуют. Чаще всего при использовании донорской спермы выполняется инсеминация в естественном цикле, но при необходимости может проводиться предварительная стимуляция или взятие яйцеклеток для оплодотворения в пробирке (ЭКО). Более сложные методы необходимы, если у пациентки имеются проблемы с репродуктивным здоровьем.
Специалисты, работающие с банком спермы, предостерегают своих пациенток от мошенников. Все чаще можно встретить ответ на вопрос «как найти донора спермы» в поисковой системе, с указанием личного номера телефона или адреса. Попытки купить биологический материал таким способом могут привести к медицинским и юридическим проблемам, вплоть до шантажа.
Юридические аспекты
Юридические аспекты
Зачать ребенка с помощью донорской спермы можно только после подписания договора с клиникой. Донор, в свою очередь, при сдаче спермы тоже заключает соглашение. В нем указано, что мужчина продает свою семенную жидкость и получает за это вознаграждение.
В дальнейшем он не будет пытаться найти женщину или ее ребенка, чтобы на что-то претендовать.
Пациентка при покупке спермы заключает аналогичный договор с банком. Она является законной матерью будущего малыша и не станет пытаться найти биологического отца. Юридический документ позволяет избежать спорных ситуаций в будущем. Договор гарантирует права женщины и обеспечивает защиту от посягательств донора.
Стоимость материала
Стоимость материала
Стоимость порции донорского материала для одного оплодотворения — от 10 до 30 тысяч рублей. В столичных клиниках цены выше, чем на периферии. В известных медицинских учреждениях с хорошей репутацией донорам предъявляются более строгие требования.
Цена за процедуру зависит от состояния здоровья женщины. Если пациентка не имеет препятствий для зачатия, инсеминация обойдется в 20-40 тысяч рублей. Если есть проблемы и надо сделать ЭКО с донорской спермой, то цена будет значительно выше. При проведении ЭКО возникнут затраты на гормональные препараты, наблюдение врачей, наркоз для пункции и содержание эмбрионов.
Свежие фотографии донора для инсеминации никогда не показывают пациентке. Некоторые клиники позволяют изучить детские снимки. Секретной информацией являются личные данные и адрес кандидата. Выбор осуществляется по следующим параметрам:
- состояние здоровья;
- национальность;
- тип внешности;
- цвет волос и глаз;
- профессия и увлечения;
- личный рассказ о себе;
- психологический портрет, составленный психологом;
- запись голоса и почерк.
Выбирая генетический материал для осеменения, женщина должна понимать, что будущий ребенок может быть похож на биологического отца. Если донорство требуется бесплодной паре, стоит поискать кандидата, внешне похожего на мужа.
Требования к здоровью и обследования
Требования к здоровью и обследования
Перед тем, как принять сперму в банк, донор проходит несколько этапов обследования. Женщина может не сомневаться в его здоровье, поскольку семенная жидкость в течение полугода находится на карантине. Потом сперма еще раз обследуется и только после этого допускается к продаже.
Основные этапы обследования донора семенной жидкости:
- анализы на ВИЧ, сифилис, гепатит;
- спермограмма;
- флюорография;
- анализ крови на группу и резус;
- мазок на половые инфекции;
- обследование у узких специалистов;
- консультация и заключение генетика.
Также требования для кандидатов предполагают отсутствие дефектов во внешности, возраст от 18 лет, а некоторые учреждения требуют наличия собственных здоровых детей.
Как проходит инсеминация (ИИСД)
Как проходит инсеминация (ИИСД)
Время для инсеминации донорской спермой пациентка может выбирать самостоятельно. Поэтому можно родить малыша в определенный месяц или под нужным знаком зодиака.
Перед внутриматочной инсеминацией спермой донора женщина проходит обследование. Важно, чтобы у пациентки не было инфекционно-воспалительных заболеваний влагалища и других противопоказаний к процедуре. ВМИ назначается на день овуляции.
Процедура может проводиться как в естественном цикле, так и с предварительной стимуляцией.
Искусственную инсеминацию спермой донора выполняют после предварительной обработки семенной жидкости. Сперматозоидов перемещают в специальную питательную среду, чтобы предотвратить аллергию. Врач вводит биологическую жидкость с помощью шприца через катетер в полость матки. Пациентка еще некоторое время остается в горизонтальном положении и потом отправляется домой.
При ЭКО с донорской спермой алгоритм действий другой. Протокол начинается со стимуляции овуляции: пациентка пьет гормональные препараты по особой схеме. Когда фолликулы достигнут нужного размера, выполняется пункция. В искусственных условиях сперма совмещается с яйцеклетками пациентки, а через 3-5 суток выполняется перенос эмбрионов.
Через 2 недели после ЭКО или ИИСД женщина может сделать тест на беременность или сдать кровь на ХГЧ. УЗИ рекомендуется проводить не ранее, чем через 3 недели после оплодотворения.
Особенности донорской программы ЭКО
Искусственное оплодотворение
Счастье быть родителем — одна из главных целей и важнейший мотивирующий фактор для подавляющего большинства людей. Однако многие из них не имеют возможности зачать ребенка естественным путем из-за проблем со здоровьем или отсутствия спутника жизни.
В таких случаях бесплодным семейным парам и одиноким женщинам клиника “За Здоровье” предлагает пройти искусственное оплодотворение в Москве.
Располагая современными диагностическими и терапевтическими технологиями, опытным и хорошо обученным персоналом, мы гарантируем высокие шансы на успешное зачатие и последующее рождение ребенка в том числе людям с серьезными патологиями репродуктивной системы.
Показания к проведению искусственного оплодотворения
Данная процедура назначается супружеским парам, в которых один или оба родителя страдают патологиями, не позволяющими им успешно зачать и родить здорового ребенка. Женщинам искусственное оплодотворение предписывается по следующим показаниям:
- Непроходимость или отсутствие маточных труб, самой матки, яичников или придатков вследствие врожденных нарушений женской половой системы, а также травм и оперативного вмешательства;
- Низкое качество (жизнеспособность) яйцеклеток, не позволяющее зачать ребенка естественным путем;
- Иммунологическое бесплодие, обусловленное выработкой женским организмом антител, убивающих сперматозоиды при естественном половом акте;
- Различные генетические, инфекционные, воспалительные, эндокринные заболевания;
- Наличие в анамнезе беременностей, закончившихся выкидышем, мертворождением или рождением ребенка с врожденными аномалиями;
- Возрастные изменения, бесплодие неясной природы.
К заболеваниям мужчин, при которых назначается искусственное оплодотворение, относятся:
- Нарушения в строении и функционировании половых органов (эректильная дисфункция, анэякуляция, непроходимость семявыводящих протоков и т. д.);
- Низкое качество спермы — малое количество или плохая подвижность сперматозоидов, наличие среди них клеток с дефектной морфологией;
- Аутоиммунное бесплодие, заключающееся в уничтожении сперматозоидов в эякуляте антителами, вырабатываемыми мужским организмом;
- Заболевания различной этиологии (онкологические, эндокринные, инфекционные и другие), мешающие полноценному половому акту или зачатию.
Также искусственное оплодотворение назначается одиноким женщинам, не имеющим супруга или постоянного полового партнера, а также состоящим в однополых отношениях. В этих случаях используется сперма доноров, прошедших предварительное обследование и тщательный отбор.
Сделайте первый шаг — запишитесь на прием к врачу! Записаться на прием к врачу
Технологии искусственного оплодотворения
В нашей клинике искусственного оплодотворения используются передовые методики, позволяющие эффективно преодолеть бесплодие:
- Экстракорпоральное оплодотворение (ЭКО). Эта технология представляет собой искусственное зачатие эмбрионов из предварительно отобранных половых клеток родителей в специальном инкубаторе. Выращенные “в пробирке” зародыши впоследствии переносятся в организм матери для последующего вынашивания и родов естественным путем. ЭКО назначается в тех случаях, когда естественное зачатие по каким-либо причинам невозможно.
- Искусственная инсеминация. Под ним подразумевается введение спермы непосредственно в полость матки для последующего зачатия и вынашивания ребенка. В отличие от ЭКО, само оплодотворение яйцеклетки происходит естественным образом. Искусственная инсеминация назначается в тех случаях, когда сперматозоиды мужчины по каким-либо причинам не могут попасть в полость матки.
Искусственное оплодотворение также включает комплекс вспомогательных репродуктивных технологий:
- ИКСИ (ИМСИ). Принудительная инъекция сперматозоида в яйцеклетку, используемая, в частности, при низком качестве спермы у мужчин, наличии неудачных беременностей у женщины в анамнезе и т. д. При этом для повышения шансов на успешное зачатие используются тщательно отобранные половые клетки.
- Стимуляция яичников. Заключается в приеме женщиной гормональных препаратов, увеличивающих количество образующихся яйцеклеток в одном менструальном цикле. Благодаря этому возрастает число оплодотворенных эмбрионов и, тем самым, повышаются шансы на успешную беременность.
- Суррогатное материнство. Эта услуга заключается в пересадке эмбрионов в матку женщины, не являющейся генетической матерью будущего ребенка. Назначается в тех случаях, когда генетическая мать по каким-либо причинам не способна к естественному вынашиванию и деторождению.
- Использование донорских клеток. В этом случае зачатие осуществляется половыми клетками одного из родителей и донора. Оно назначается в том случае, если родители страдают бесплодием, исключающим образование у них здоровых жизнеспособных сперматозоидов и яйцеклеток. Также с помощью донорского материала осуществляется искусственное оплодотворение без партнера у одиноких женщин или однополых пар.
Выбор той или иной технологии обусловлен медицинскими показаниями и противопоказаниями, а также индивидуальными пожеланиями клиентов. Для этого врач-репродуктолог ориентируется на результаты диагностических обследований потенциальных родителей, информацию об их родственников и другие данные.
Эффективность искусственного оплодотворения
Успешность применения репродуктивных технологий определяется множеством факторов, среди которых основную роль играют состояние здоровья обоих родителей, причины бесплодия, используемый метод.
Практика показывает, что искусственное оплодотворение значительно повышает шансы зачать ребенка даже тем родителям, которые в естественных условиях такой возможности не имеют.
Тем не менее, стоит понимать, что эффективность этой технологии не 100-процентная, поэтому для успешного зачатия может потребоваться несколько попыток.
Источник: https://www.vrtcenter.ru/services/eko/iskusstvennoe-oplodotvorenie/
Методы искусственного оплодотворения
Очень часто, когда речь заходит об искусственных способах наступления беременности как раз представляется один самый распространенный метод – ЭКО (экстракорпорального оплодотворения яйцеклетки). Действительно – эффективность ЭКО доказано временем. На него, в настоящее время, не просто соглашаются, а выстаиваются в очередь, чтобы наступила долгожданная беременность.
Помимо того, что есть экстракорпоральное оплодотворение яйцеклетки мало кто знает, что существуют другие методы искусственного оплодотворения. Каждый из способов проводится при определенных условиях, имеет показания и противопоказания и др.
Рассмотрим более подробно наиболее распространенные виды искусственного оплодотворения, к которым относятся: ИСМ, ИСД, ИКСИ, ЭКО, ЭКО ОД, ЗИФТ, ГИФТ.
ИСМ
Внутриматочная инсеминация спермой мужа, сокращенно называется ИСМ. Данное оплодотворение яйцеклетки применяется в случаях: когда в репродуктивной системе женщины нет никаких изменений, то есть ее маточные трубы проходимы и не имеют извилин, спаек и др. Искусственное оплодотворение с помощью ИСМ осуществляется при снижении способности спермы к полноценному зачатию.
При ИСМ создаются особые условия, которые наделяют сперматозоиды достаточными свойствами и оплодотворение, после введения спермы в матку искусственным путем, происходит успешно. Так же ИСМ применяется при несовместимости супругов, причина которой — отрицательное воздействие слизи матки на сперматозоиды. Процесс введения сперматозоидов сразу в матку предупреждает контакт спермы со слизью влагалища, что увеличивает шанс благоприятного слияния яйцеклетки со сперматозоидом.
Сколько можно раз проводить инсеминацию? За один менструальный цикл в благоприятное время для зачатия инсеминация может проводиться 2 – 4 раза.
ИСД
В том случае, когда обнаруживается, что сперма супруга некачественная или барьер несовместимости непреодолим, супружеской паре на основании совместного согласия предлагается искусственное оплодотворение донорской спермой. Сокращенно данное оплодотворение называется ИСД. Процесс введения спермы от донора мало чем отличается от введения спермы от мужа. ИСД и ИСМ происходят при одинаковых условиях.
Сколько раз можно проводить ИСД? Ровно столько, сколько и ИСМ – от 2 до 4 раз за один менструальный цикл. Делают искусственное оплодотворение, предварительно подготовив организм женщины. В день благоприятного зачатия в полость матки вводится подготовленная сперма донора. Одна процедура ИСМ приравнивается к совершенному половому акту.
Согласно статистике эффективность ИСМ среднем равна 40%, а ИСД в 70% случаев.
ГИФТ
ГИФТ – искусственное оплодотворение, при котором в маточную трубу переносятся перемешанная сперма и предварительно взятая у женщины яйцеклетка.
Условия, при которых происходит успешное оплодотворение: своевременность проведения манипуляции метода ГИФТ, а также полноценная проходимость маточных труб. Показания для проведения те же, что и при мужском бесплодии.
Сколько раз можно совершать попыток соединения яйцеклетки и сперматозоида методом ГИФТ? Учитывая, что овуляция за один менструальный цикл происходит один раз, то, соответственно, можно осуществить всего одну попытку.
ЗИФТ
Метод ЗИФТ — оплодотворение яйцеклетки вне организма женщины, после которого происходит перенос эмбриона в маточную трубу. Считается, что метод ЗИФТ – сильно повышает вероятность новой беременности. Методы ЗИФТ и ГИФТ делают в условиях стационара с использованием лапароскопии под контролем УЗИ.
Отличие двух методов заключается в следующем. При ГИФТ методе введение смеси спермы и яйцеклетки происходит со стороны брюшной полости (делается небольшой прокол), а при ЗИФТ методе сформировавшийся эмбрион вводится через шейку матки.
Сколько раз за один цикл можно проводить ЗИФТ? Считается что только один раз, после овуляции в подготовленную гормональными препаратами матку женщины.
Примечательно, что последние два метода практически не делают в нашей стране.
ИКСИ
ИКСИ – процедура оплодотворения яйцеклетки, в процессе которой делают внутриплазматическую инъекцию сперматозоида. Всего лишь один единственный сперматозоид, наиболее активный и жизнеспособный помещается в тончайшую иглу и вспрыскивается в яйцеклетку.
Метод применяется в том случае, когда попытки ЭКО, а так же остальные методы оплодотворения остались неэффективными. Данным методом осуществляется искусственное оплодотворение и при мужском бесплодии, когда в сперме имеется совсем немного «полноценных» сперматозоидов. Их путем прокола извлекают из яичек и соединяют с яйцеклеткой.
Метод ИКСИ считается достаточно эффективным, так как после него оплодотворение яйцеклетки наступает у каждой третьей женщины.
ЭКО
ЭКО – самое распространенное оплодотворение, осуществляемое в искусственных условиях вне организма женщины.
Показания для проведения ЭКО: полная непроходимость маточных труб или их отсутствие (врожденное, приобретенное), при которой никогда не сможет наступить оплодотворение яйцеклетки и зародыш никогда не сможет попасть естественным путем в полость матки; гормональные нарушения; эндометриоз; бесплодие неясного происхождения и др. Эффективность ЭКО доказана многочисленными удачными беременностями.
Как происходит процедура ЭКО? Сначала, с помощью специальных гормональных препаратов перестраивается гормональный фон женщины. С их помощью можно подавить секрецию и сделать процесс созревания яйцеклетки управляемым. Во время подготовки женщина находится в домашних условиях и лишь по мере необходимости посещает специалиста. После этого, стимулируется созревание яйцеклеток в яичнике. Созревшие яйцеклетки под контролем УЗИ извлекаются с помощью пункции.
В это время муж сдает сперму, которая в особых условиях соединяется с яйцеклеткой и помещается на несколько дней в инкубатор. После того, как наступило оплодотворение яйцеклетки — эмбриолог следит за развитием зародышей. Наиболее жизнеспособные переносятся с помощью специального катетера в полость матки. После этого, уже в домашних условиях женщина ждет результатов успешного слияния сперматозоида и яйцеклетки.
Женщине назначается гормональные препараты для закрепления беременности и спустя 15дней можно делать тест на беременность. Появление двух полосок на нем свидетельствует о выработке ХГЧ – хорионического гонадотропина человека. Его наличие свидетельствует о наступлении долгожданной беременности. В том случае, когда у женщины не происходит созревание полноценных яйцеклеток можно попробовать метод ЭКО ОД, при котором используется донорская яйцеклетка.
Все остальные этапы проходят точно так же как и при методе ЭКО.
Источник: http://hochurodit.ru/eko-i-iksi/metody-iskusstvennogo-oplodotvoreniya.html
Цена на сперму
Донорство спермы – это не только шаг, заслуживающий уважения, но и средство заработка. Сдача спермы оплачивается в довольно приличном объеме в зависимости от клиники и городе, где происходит донация.
Где можно сдать сперму в спермобанк? Практически все клиники репродуктивной медицины имеют в своем составе банки донорских клеток, куда и стоит обращаться для донации спермы.
Сколько денег дают за сдачу спермы?
Большинство мужчин, которые планирую сдать биоматериал для получения денежного вознаграждения, в первую очередь интересуются, какая цена на сперму. В этом случае можно сказать только одно – стоимость биоматериала оглашается только при непосредственном посещении клиник.
Что нужно чтобы стать донором спермы? Для начала специалисты медучреждения определяют, подойдет ли мужчина в качестве донора, и проводят соответствующие анализы еще до того, как в банк сдается сперма. При этом стоимость самого обследования для каждого потенциального донора является абсолютно разной. Сколько платит донор сперматозоидов за такое обследование? Потенциальные доноры проходят обследование полностью бесплатно.
Сколько стоит сдать сперму и как стать донором спермы в Москве?
Если донор соблюдает условия сотрудничества с клиникой, то последняя берет на себя все расходы по медицинским процедурам, которые ему следует пройти. Также проводятся различные консультации по поддержанию здорового образа жизни.
Таким образом, специалисты помогают донорам обеспечивать клиники качественным биоматериалом. Это в свою очередь исключает возможность рождения ребенка, у которого могут быть те или иные заболевания.
Сколько стоит сдать сперму, донор узнает на первичной консультации у репродуктологов выбранного медучреждения. Цена семенной жидкости в разных российских городах отличается.
Сколько платят за сперму?
Сколько зарабатывает донор спермы? Итак, сумма вознаграждения за одну порцию спермы зависит от конкретной клиники, в которую обратился донор. В среднем за процедуру мужчина получает 1500-3000 рублей. Тем не менее, в России в настоящее время работают банки, которые платят около 200 американских долларов за одну порцию. Таким образом, сколько платят за сперму, можно узнать в медучреждении, которое донор выбрал для сотрудничества.
Чтобы участвовать в донорской программе, необходимо в полной мере соответствовать всем критериям, которые предъявляются к донорам. В частности мужчина должен иметь идеальную физическую форму.
Стоимость спермы
Потенциальный донор должен иметь отличное здоровье. При этом наследственные заболевания полностью отсутствуют. Важно отметить, что такие показатели встречаются далеко не у всех мужчин, поэтому подобрать доноров зачастую очень сложно. Именно по данной причине стоимость спермы является достаточно высокой.
Сколько платят донорам спермы?
На первый взгляд кажется, что 3000 руб. за один забор спермы – это достаточно маленькая сумма. Но если донор сдаст биоматериал хотя бы пятнадцать раз в год, то получит 45000 руб. Хотя это не предел, заработок может быть гораздо выше, что зависит от возможностей и желания самого донора. А донор спермы в Москве может иметь оплату больше указанной суммы.
Сколько стоит донорская сперма и как часто можно сдавать сперму донору?
Теперь каждый потенциальный донор знает, сколько стоит донорская сперма. Как берут спермограмму у мужчин ? Необходимо сказать, что согласно утвержденным нормам банк приема спермы семенную жидкость может принимать не чаще, чем восемь раз в месяц. Если же донор выполняет сдачу спермы более восьми раз, ее качество может значительно ухудшиться. Тогда она не подойдет для применения в программах ЭКО. Донор семенной жидкости в Москве либо другом городе останется без гонорара.
Если подвести итог, можно отметить, что, обращаясь в банк спермы, стоимость оплаты будет составлять 3000 руб. за каждую порцию, то можно получать в месяц около 24000 руб.
Таким дополнительным доходом заинтересованы многие мужчины.Подробнее о вознаграждении за донорство они могут узнать в репродуктивных клиниках.
Сколько получает донор семени?
Как стать донором семенной жидкости? Вполне закономерно, что мужчины интересуются, сколько получает донор семени. Хотя для начала они должны подумать о том, соответствует ли их здоровье необходимым нормам. Только после сдачи анализов, общения с психологом, наркологом и другими специалистами медицины можно рассчитывать на участие в программе. И то если противопоказаний к донорству при обследовании обнаружено не будет.
Источник: https://legacy-bank.ru/czena-na-spermu.html
Как стать донором яйцеклетки за деньги?
В России 20% супружеский пар страдают от бесплодия. Чаще всего причиной такой проблемы являются женщины, которые не могут забеременеть из-за отсутствия или низкого качества яйцеклеток в яичниках.
При обнаружении такой проблемы единственным способом ощутить радость материнства является получение донорской яйцеклетки, которая даст возможность зачать, выносить и родить здорового ребенка.
Учитывая такую статистику, неудивительно, что донорство яйцеклетки сегодня является достаточно прибыльным делом. Поэтому многие женщины все чаще задаются вопросом как стать донором яйцеклетки за деньги?
Требования к донору
Но, прежде чем подарить бесплодной женщине шанс на зачатие ребенка, потенциальный донор должен пройти тщательное медицинское обследование. Более того, женщина-донор должна соответствовать ряду обязательных требований.
Одним из важнейших требований является наличие одного или нескольких детей. Критически важное значение имеет и возраст донора (от 21 до 35 лет), а также отсутствие хронических, генетических и гинекологических заболеваний.
Донорами не могут быть женщины, которые перенесли сложные операции.
Существуют и другие требования к женщине-донору яйцеклетки:
- стандартное телосложение (без избытка и недостачи веса);
- отсутствие операций на яичниках и молочных железах;
- отсутствие вредных привычек (токсикомания, наркомания, алкоголизм).
Для того чтобы продать яйцеклетку, донор ооцитов должен пройти обследования у нарколога, гинеколога, психиатра и терапевта. Для получения разрешения на донорство дополнительно потребуется определение группы крови и резус-фактора, сдача флюорографии, ЭКГ, анализа мочи и мазка на флору. Обязательным пунктом для получения разрешения является сдача анализа на гепатиты В и С, ВИЧ, сифилис и другие заболевания, передающиеся половым путем.
Как проходит донорство?
Донация ооцитов – это сложнейший многоэтапный процесс. Многие женщины даже считают, что данный процесс является болезненным. Отсюда у них возникает вполне резонный вопрос – как это происходит?
На первом этапе потенциальный донор должен посетить врача-репродуктолога, который обследует готовность яйцеклетки к донорству. Специалисты рекомендуют посещать репродуктолога на 2-3 день цикла.
Вторым и, возможно, самым важным этапом является медикаментозная синхронизация циклов донора ооцитов и реципиента. Для этого стимулируется работа яичников донора посредством приема медикаментов. За счет этого происходит быстрое созревание полноценных активных яйцеклеток.
Процесс созревания контролируется при помощи постоянного мониторинга роста фолликулов. Для получения требуемого результата донор должен четко выполнять все назначения врача. В частности, это касается приема медикаментов в строго назначенное время и в требуемом количестве.
Процедура донорства также предусматривает этап подготовки матки реципиента. Это необходимо для обеспечения нормальной жизнедеятельности будущих эмбрионов. Следующий этап – извлечение донорских яйцеклеток. Эта процедура осуществляется амбулаторно.
Для отбора ооцитов используется специальная пункционная игла, которая вводится во влагалище. Благодаря этому прокалываются фолликулы, из которых специалист извлекает необходимое количество яйцеклеток. Пункция фолликулов проводится в течение 15-20 минут под внутривенным наркозом.
Поэтому можно сделать вывод, что процедура донорства является безболезненной.
На следующем этапе проводится отбор наиболее качественных и зрелых ооцитов. Затем отобранные клетки помещаются на 4-5 часов в специальный инкубатор. После этого клиника донорства яйцеклетки осуществляет искусственное оплодотворение донорского ооцита спермой мужа. Наконец, завершающим этапом этого сложного процесса является перенос оплодотворенной донорской яйцеклетки в матку реципиента.
Последствия донорства
Процедура забора созревших яйцеклеток относится к разряду безболезненных. Поэтому после сдачи ооцитов женщина может вести абсолютно привычный образ жизни.
Негативные последствия донорства яйцеклетки заключаются только лишь в ограничении вождения автомобилем в течение одного дня после сдачи ооцитов.
Для того чтобы донор был полностью уверен в своем состоянии здоровья, в большинстве клиник проводится бесплатное диагностическое обследование, позволяющее убедиться в отсутствии негативных последствий забора ооцитов.
Стоит добавить, что во время забора яйцеклеток возможны незначительные кровотечения. Однако на практике потеря крови, как правило, составляет не более одной чайной ложки. Для защиты донора от возможных инфекций назначаются специальные антибиотики. Прием таких препаратов понижает вероятность возникновения инфекции до 0,1%.
Также следует отметить, что во время подготовки к передаче яйцеклеток, женщинам-донорам предписываются гормональные препараты, способствующие стимуляции овуляции. Доноры могут не переживать, эти препараты не будут иметь негативного влияния на организм. У женщин не появится целлюлит или пропадут месячные. Наоборот, прием таких гормонов благоприятно скажется на общем состоянии и самочувствии донора.
В некоторых случаях (до 10%) женщины, принимающие гормональные препараты, могут ощутить временные головные боли и перманентные перепады настроения. Однако такие побочные эффекты возникают редко и исчезают сразу же после окончания курса приема предписанного препарата.
Когда используется донорство яйцеклеток?
База доноров ооцитов была создана специально для тех женщин, которые уже много лет страдают от бесплодия. Такой диагноз может быть обусловлен целым рядом причин. Чаще всего лечение бесплодия посредством донорства осуществляется при отсутствии яичников. Поводом для обращения к подобной репродуктивной программе может быть невозможность получения собственных созревших яйцеклеток или их полное отсутствие ввиду наступления естественной менопаузы.
Банк доноров яйцеклеток может понадобиться при наличии таких проблем:
- отсутствие придатков матки;
- неоднократные неудачные попытки ЭКО;
- в возрасте от 38 лет;
- при регулярном получении эмбрионов неподходящего качества;
- высокая вероятность передачи наследственных генетических заболеваний.
Сколько платят донорам?
Любая программа репродуктивного донорства предусматривает выплату материальной компенсации женщине-донору ооцитов. Денежное вознаграждение обычно осуществляется двумя траншами. Первая часть компенсации выплачивается сразу же после пункции фолликулов. Вторую часть донор получает после посещения репродуктолога в период после очередной менструации. Диагностика позволит оценить текущее состояние яичников донора и в случае необходимости дать ряд рекомендаций.
Сегодня продажа женской яйцеклетки осуществляет на самых разных условиях. В большинстве случаев цена зависит от двух основных факторов. Прежде всего, на стоимость влияет место проведения программы.
Конечно же, в таких городах как Москва или Санкт-Петербург услуги донора будут стоить значительно дороже. Так, на данный момент средняя стоимость донорской яйцеклетки в этих городах составляет порядка 65-80 тысяч рублей.
В провинции данная услуга может стоить в пределах от 45 до 65 тысяч рублей.
Вторым фактором, влияющим на цену услуг донора ооцитов, является наличие опыта участия в подобных программах других клиник. Как правило, опытные доноры получают куда больший гонорар. Конечно же, подобный бонус можно получить только лишь при условии положительного опыта участия.
Для подтверждения результатов участия в программах репродуктивного донорства необходимо будет предоставить протокол процедуры стимуляции и результаты генетических обследований. Нужно сказать, что опытные доноры могут сдавать свои яйцеклетки до 6 раз. Перерыв между циклами донорства должен составлять как минимум 2-3 месяца.
За это время организм и яичники смогут отдохнуть и продолжить функционирование в нормальном режиме.
Дополнительно стоит сказать, что зачастую на стоимость ооцитов может влиять возраст донора. Как правило, услуги более молодых женщин-доноров оцениваются выше. Но в целом каждый случай донорства оценивается индивидуально.
Еще почитать:
Сколько стоит сдать сперму?
Какие требования к суррогатной матери?
Что входит в стоимость донорства?
Решив узнать сколько платят донорам яйцеклетки, стоит обратить внимание на тот факт, что в материальную компенсацию не входит стоимость назначенных медикаментов. А вот за прохождение медицинского обследования и сдачу анализов донор может не беспокоиться. Данные процедуры обычно проводятся за счет клиники донорства.
Конфиденциальность
Цена донорской яйцеклетки – это далеко не единственный вопрос, беспокоящий потенциальных участников программы репродуктивного донорства. Еще одним важным моментом является конфиденциальность. В России действуют исключительно анонимные программы донации.
Это означает, что супружеская пара никогда не узнает личность донора. Более того, реципиент подписывает договор, в котором он обязуется не устанавливать личность донора ни при каких обстоятельствах.
Также в договоре прописывается отсутствие возможности дальнейших связей ребенка с донором.
Единственной информацией, которую получит реципиент, являются антропометрические данные донора (вес и рост). Кроме того, реципиент будет знать особенности внешности участника программы донации, его национальность и семейную историю болезней.
Где можно стать донором яйцеклетки?
Женщины, задающиеся вопросом где можно продать яйцеклетку, должны обращаться в специализированные клиники донорства или репродуктивные центры. Именно в такие учреждения обращаются семейные пары, которые страдают от невозможности зачать ребенка.
В репродуктивных клиниках используются современные технологии забора, оплодотворения и пересадки ооцитов. Благодаря этому в таких клиниках вся процедура проходит максимально быстро, качественно и безболезненно как для донора, так и для реципиента.
Вне зависимости от объема материальной компенсации, женщина, желающая принять участие в программе донорства, должна соответствовать вышеперечисленным требованиям.
Для проверки соответствия потенциальный донор должен пройти обследование и сдать необходимые анализы. Также потребуется встреча с психологом, который проведет психологический анализ и расскажет обо всех нюансах процедуры донорства.
Дополнительно потребуется предоставление фотографии, которая позволит подбирать доноров, наиболее похожих на реципиентов.
Источник: https://namillion.com/kak-stat-donorom-yajcekletki.html
Особенности и сроки искусственного зачатия ребёнка
Современной женщине не стоит беспокоиться насчёт того, что она не сможет найти подходящего мужчину, чтобы завести ребёнка. Благодаря медицинскому прогрессу теперь практически каждая представительница прекрасного пола может воспроизвести потомство, даже не вступая в половую близость с человеком противоположного пола.
Сейчас существуют методы, позволяющие произвести зачатие ребёнка без участия мужчины. Это очень удобный вариант для деловых женщин, идущих в ногу со временем, точно знающих свои цели и стремящихся к ним, вне зависимости от жизненных обстоятельств. Существуют особые клиники, специализация которых – искусственное зачатие.
При выборе подходящей организации подобного профиля в обязательном порядке стоит поинтересоваться её сроком работы, а также узнать сроки осуществления зачатия и то, сколько оно будет стоить в конечном итоге. Также желательно почитать рекомендации о клинике, которая выполняет искусственное зачатие. С тем, чтобы найти их в Интернете, не должно возникнуть особых проблем.
Репутация лечебного заведения, помогающего завести ребёнка, это один из наиболее важных критериев, по которым нужно его оценивать.
Искусственное оплодотворение без мужчины: выход из ситуации
Искусственное оплодотворение даёт женщине уникальную возможность произвести зачатие ребёнка без участия мужчины, что актуально в том случае, если супружеская пара собирается создать потомство, но не может по той причине, что у мужа есть проблемы с репродуктивным здоровьем а традиционные методы лечения бесплодия не оказывают должного воздействия.
По сути, этот вариант – последний шанс для женщин, мечтающих о материнстве, но почти что утративших надежду на это. Такой метод зачатия, который осуществляется в специализированных клиниках, может помочь даже в том случае, если женская матка утратила способность к внедрению эмбриона и вынашиванию ребёнка.
Эта процедура показана при разнообразных проблемах, из-за которых не происходит зачатие. Это:
- затруднение проходимости маточных труб;
- отсутствие маточных труб, что может являться результатом осуществления операции, направленной на удаление внематочной беременности;
- отсутствие нужного результата даже после оперативного и консервативного лечения, длящегося более пяти лет.
Описываемый метод зачатия ребенка позволяет забеременеть женщинам, страдающим от имуннологического бесплодие, при котором зачатие не происходит по двум причинам: из-за того, что количество сперматозоидов недостаточно или из-за относительно малого количества спермы.
Суть экстракорпорального оплодотворения
Этот метод отлично подходит в том случае, если у одного из партнёров в паре, желающей завести ребенка, есть предрасположенность к сложным заболеваниям, передающимся по наследству. Суть процедуры заключается в том, что из организма женщины в период овуляции извлекается яйцеклетка, которая помещается в специальную термостатную пробирку, куда позднее переносят и мужские половые клетки. Эмбрион, находящийся в процессе развития, специалисты прикрепляют к стенке матки.
Впрочем, иногда его просто впускают в маточную трубу. Сроки проведения процедуры могут варьироваться в широких пределах, поэтому этот вопрос необходимо решать со специалистами. Также нужно заблаговременно обсудить вопрос насчёт того, сколько такая процедура стоит. Конечно, нет абсолютной гарантии того, что женщина родит ребёнка даже после зачатия искусственным способом.
Статистика показывает, что среди 100 % всех пациенток, перенёсших эту процедуру, 35% беременеют, а у 26% рождается ребёнок.
Внутриматочная инсеминация, как способ зачатия
Это очень удачный способ, позволяющий забеременеть без непосредственного участия мужчины. Суть этой процедуры заключается в том, что в назначенный день, когда вероятность наступления беременности особенно высока, в цервикальный канал вводятся сперматозоиды, для чего применяется пластиковая трубка. Инсеминация выполняется не под наркозом, так как эта процедура не вызывает болезненных ощущений и занимает относительно немного времени.
Важным её преимуществом является то, что она не вызывает тяжёлых последствий в большинстве случаев. Однако она не может быть осуществлена при полной непроходимости маточных труб, при их закупорке, а также при спайках. Разумеется, что у всех тех, кто не имеет противопоказаний и желает опробовать этот метод возникает вопрос насчёт того, сколько это стоит.
В столице России, где наблюдается наибольшая концентрация специализированных клиник (на данный момент их общее количество превышает 150 штук) это обойдётся примерно в 15 тысяч рублей. Однако этот показатель сильно усреднён. Также следует отметить, что перед тем, как выполнить внутриматочную инсеминацию, врачи проводят комплексное обследование клиентки, что позволяет выявить психологические и общие терапевтические отклонения.
Ещё одно важное замечание: сроки в различных учреждениях, как и кратность введения, могут отличаться.
Гифт и зифт: новые способы искусственного оплодотворения
Эти методы также помогают забеременеть без участия мужчины. Они пользуются немного меньшей популярностью, чем те, что были описаны выше, но, тем не менее, отличаются высокой эффективностью. Их основные преимущества заключаются в следующем:
- показатели успешного результата существенно выше;
- наступление осложнений в процессе беременности возникает довольно редко;
- не оказывают влияния на эмбрион.
При использовании ГИФТ происходит пересадка гаметы, иначе говоря, яйцеклетки со сперматозоидами, сразу в маточную трубу. ЗИФТ отличается тем, что предполагает пересадку яйцеклетки, которая уже была оплодотворена, а также тем, что такой метод даёт возможность в кратчайшие сроки определить наличие или отсутствие беременности за счёт мониторинга.
Для того чтобы выполнить одну из процедур, перечисленных в статье ранее, профессионалы отбирают сразу несколько женских и несколько мужских половых клеток, после чего вводят их женщине. Различие в том, что при ЗИФТ вводится как максимум 5 зигот, а при ГИФТ – намного большее число гамет. Здесь следует отметить, что при необходимости можно использовать сперму, принадлежащую не партнёру клиентки, а проверенному донору.
Эти методы получили не столь широкое распространение по той причине, что они подходят только для тех женщин, у которых нет никаких проблем с маточными трубами. С другой стороны, такие процедуры проводятся исключительно в частных клиниках, причём далеко не всех.
Источник: https://dlya-nas.ru/osobennosti-i-sroki-iskusstvennogo-zachatiya-rebyonka/
Внутриматочная Инсеминация Для Зачатия Ребенка
Из всех методов ВРТ самым приближенным к естественному процессу зачатия является только искусственная инсеминация (ИИ). Прельщает стоимость этой процедуры по сравнению с ЭКО, но не всем она подходит.
Метод искусственной инсеминации применяется дольше, чем само ЭКО. Его делают в репродуктивных центрах по всему миру. Репродуктологами по методике проведения накоплен большой опыт, в связи с чем применяется широко и приносит ожидаемые результаты.
Суть ИИ заключается во введении очищенных сперматозоидов в половые органы (внутренние) женщины.
Исторически было сформировано четыре варианта инсеминации по месту доставки мужских половых клеток:
- Во влагалище, поближе к шейке матки. Сейчас такой метод получил название «искусственная инсеминация в домашних условиях». Эффективность варианта сомнительная, но есть женщины, которым удалось забеременеть таким способом.
- Непосредственно в шейку матки. Ныне используется крайне редко из-за отсутствия эффективности.
- В полость матки. На сегодняшний день – это наиболее используемый и результативный метод искусственной инсеминации. О нем и пойдет речь дальше.
Как и ко всем пациентам, требующим репродуктивного вспоможения, при проведении ИИ врачи соблюдают индивидуальный подход. Учитываются показания, противопоказания и физиологические возможности организмов будущих родителей.
Поэтому искусственная внутриматочная инсеминация может проходить разными путями:
- с медикаментозной стимуляцией яичников (результативность повышается, так как в одном цикле созревает сразу 2-3 яйцеклетки);
- без стимуляции – в естественном цикле.
Исходя их характеристик спермы, может быть рекомендована инсеминация спермой донора или супруга.
Что значит мужской фактор бесплодия
Для одиноких женщин клиники предусматривают особую программу, согласно которой процедура проводится желающим зачать, родить и воспитать ребенка самостоятельно (без участия мужчины).
Искусственная инсеминация: показания
Проведение ИИ может осуществляться при мужском и женском факторах бесплодия.
Для женщин показания к искусственной инсеминации следующие:
- бесплодие невыясненного происхождения;
- эндоцервицит;
- половое расстройство – вагинизм – состояние, при котором естественный половой контакт невозможен;
- аномальные варианты расположения матки;
- иммунологическая несовместимость – присутствие антиспермальных антител в слизи цервикального канала;
- нарушение овуляторной функции;
- желание женщины забеременеть без полового акта.
Показания к искусственной инсеминации со стороны мужчин:
- импотенция или отсутствие эякуляции;
- мужская субфертильность – снижение активности сперматозоидов;
- ретроградная эякуляция – сперма при эякуляции забрасывается в мочевой пузырь;
- малый объем эякулята;
- повышенная вязкость спермы;
- гипоспадия – врожденное неправильное строение мочеиспускательного канала;
- химиотерапия.
Этапы ИИ
Несмотря на механическую простоту, ИИ – тонкая и ответственная работа команды специалистов – гинеколога-репродуктолога, эмбриолога, сотрудников лаборатории клиники, врачей смежных специальностей. Методика проведения предусматривает ступенчатый и последовательный подход.
Этапы искусственной инсеминации:
- Обследование. На этом этапе проводится основательное изучение состояния здоровья обоих партнеров, выявленных причин бесплодия и определяется стратегия проведения процедуры.
- Лечение. При выявлении любых соматических и инфекционных заболеваний проводится их лечение. Доктора принимают меры, чтобы улучшить состояние организма женщины, обеспечить вынашивание беременности и избежать возможных осложнений в родах и самой беременности. При необходимости лечение назначают мужчине для улучшения качества спермы.
- Если план подготовки предусматривает стимулирующее воздействие на яичники – проводится гормональная симуляция.
- Непосредственно проведение искусственной инсеминации.
- Определение беременности методом контроля ХГЧ. При отсутствии беременности процедуру согласно регламентирующим документам повторяют до 6–8 раз. Хотя последнее время специалисты пришли к заключению, что если 3 попытки ИИ были нерезультативными, то нужно менять тактику и рассмотреть возможность проведения искусственного оплодотворения другим способом. Например, ЭКО, ИКСИ, ПИКСИ, ИМСИ.
Подготовка к искусственной инсеминации
От того насколько точной будет диагностика зависит эффективность искусственной инсеминации. На этом этапе доктора решают, какой из методов больше подойдет, нужна ли стимуляция и каким способом нужно очистить сперму.
Подготовка женщины включает:
- детальный врачебный осмотр гинекологом, терапевтом, эндокринологом, кардиологом;
- анализы;
- ультразвуковой мониторинг;
- лечение обнаруженных хронических заболеваний, в том числе инфекций и воспалений половых органов;
- изучение менструального цикла (нужно для определения цикличности и регулярности овуляции);
- определение проходимости маточных труб и состояния внутренней оболочки матки;
- после лечения сдаются контрольные анализы;
- медикаментозную стимуляцию яичников.
В зависимости от индивидуальных особенностей семейной пары подготовка к искусственной инсеминации может занять период от нескольких недель до шести месяцев.
Подготовка мужчины:
- консультация уролога;
- анализы на половые инфекции;
- анализ секрета предстательной железы;
- спермограмма;
- дополнительно может быть назначен массаж предстательной железы;
- лечение и коррекция выявленных нарушений.
На какой день цикла проводится искусственная инсеминация?
Проведение искусственной инсеминации эффективно только в периовуляторном периоде – это несколько дней цикла, в которые возможен выход яйцеклетки (или яйцеклеток при стимуляции) из фолликула. Поэтому сначала проводится мониторинг за фазами менструального цикла. Для этого можно измерять ректальную температуру и строить графики, использовать тесты на овуляцию.
Но самым точным методом контроля над развитием и созреванием яйцеклетки является ультразвуковой. Поэтому после критических дней УЗИ проводят достаточно часто, с периодичностью 1–3 дня. Частота УЗИ может варьировать.
Чем выше степень зрелости женской половой клетки, тем чаще делают УЗИ (чтобы не пропустить овуляцию и определить на какой день цикла искусственную инсеминацию начинать).
Идеальный вариант введения сперматозоидов в матку в периовуляторный период 1–3 раза. Первый раз ее вводят за сутки – двое до овуляции, второй – непосредственно в день овуляции. А если в яичниках зреют несколько фолликулов, они могут лопаться с периодичностью 1–2 дня. Тогда проводят введение спермы еще раз. Так повышается эффективность процедуры в целом.
Одним из определяющих факторов, на какой день цикла проводить искусственную инсеминацию, является происхождение спермы. Если используют размороженную, то ее можно вводить, ориентируясь только на овуляцию.
Если используют сперму свежую (нативную), то учитывают тот факт, что высокое качество сперматозоидов может быть только при воздержании не менее 3 дней. Поэтому сперму могут вводить и сразу после овуляции.
Это не вредит оплодотворению, так как доказано, яйцеклетка жизнеспособна до 7 дней.
Как происходит искусственная инсеминация?
В назначенный день супружеская пара прибывает в клинику. Женщине делают УЗИ. Мужчина сдает пробу спермы. Сперма не может быть введена в полость матки тотчас без предварительной подготовки.
Это чревато анафилактическим шоком. Развивается этот вид аллергической реакции довольно редко, но течение его угрожает жизни пациентки.
Подготовка спермы (очистка и концентрация жизнеспособной фракции) занимает около двух часов.
Как проходит искусственная инсеминация? Быстро, безболезненно, в стерильных условиях. За это можно не переживать. Да и ощущения будут минимальны – только в момент прохождения гибким тончайшим катетером шеечного канала матки.
Женщина перемещается в гинекологическое кресло. Зеркалами открывается доступ к шейке матки. Подготовленные сперматозоиды вместе со средой набирают в шприц и подсоединяют к катетеру.
Легким движением катетера проникают в полость матки и аккуратно вводят из шприца подготовленную взвесь «лучших» сперматозоидов. На первый день – все. Манипуляция завершена. А женщина остается в горизонтальном положении 15–25 минут.
После чего возвращается к повседневной жизни.
В определенные сроки манипуляция повторяется еще 1–2 раза. Мониторинг за фолликулами продолжается до овуляции. А через две недели делают оценку результативности инсеминации – определяют уровень гормона беременности – хорионического гонадотропина человека. Если беременность не подтверждается, ИИ повторяется в следующем цикле.
Эффективность и шансы забеременеть
Шанс забеременеть при искусственной инсеминации выше у женщин до 30 лет, с проходимостью обеих маточных труб и нормальной овуляторной функцией. Среднестатистический показатель эффективности одной процедуры – 18%. Это чуть больше, чем при естественном половом акте. В положительном исходе ИИ весомую роль играет качество используемых сперматозоидов.
Источник: https://ordinartor.ru/vnutrimatochnaya-inseminaciya-dlya-zachatiya-rebenka.html
Стимуляция овуляции для зачатия ребенка: гормональные препараты и естественный способ
Овуляция наступает за 14 дней до начала менструации. Если яйцеклетка не выходит из яичника в маточную трубу, необходимо провести искусственную стимуляцию для зачатия ребенка.
Что это такое
Стимуляция овуляции — искусственная активизация женской репродуктивной системы для скорейшего наступления беременности. Проводится под наблюдением врача.
Перед тем, как провести стимуляцию овуляции, будущая мать сдает предварительные анализы на состояние гормонального фона. Для исключения ошибок процедуру проделывают несколько раз: уровень гормонов может меняться за короткий промежуток времени.
Затем проводится УЗИ-мониторинг для установления овуляционных сбоев. УЗИ делают на 8-10 день последнего цикла. Повторяют процедуру каждые 2-3 дня. За это время врач следит за ростом и количеством фолликулов.
Фолликул – один из компонентов половой женской железы, включающий в себя яйцеклетку и окружающие ее ткани. Женщине рекомендуется следить за тем, чтобы месячные шли по циклу.
Используемые препараты для стимуляции овуляции:
- «Хорионический гонадотропин человека»;
- «Гоналом»;
- «Дидрогестерон»;
- «Летрозол»;
- «Клостилбегит».
Показания к процедуре
Искусственная стимуляция вызывает побочные эффекты. Поэтому за здоровьем пациентки и состоянием ее репродуктивной системы после процедуры врач наблюдает длительное время.
Показания:
- бесплодие;
- олигоменорея;
- ожирение или дефицит веса;
- при нарушении работы эндокринной системы;
- экстракорпоральное оплодотворение;
- ановуляторное бесплодие;/li>
- искусственная инсеминация.
Процедура противопоказана женщинам, которым диагностировали злокачественные опухоли и тиреотоксикоз.
Смотрите видео по теме:
Естественная овуляция
Естественная овуляция — физиологический, ничем не стимулированный процесс в женской репродуктивной системе. Используется при проведении ЭКО для созревания здоровой яйцеклетки, оплодотворенной искусственным путем.
В отличие от стимулированной овуляции естественная считается безопаснее из-за отсутствия нагрузки на организм гормональными препаратами.
Причины проведения:
- Мужское бесплодие.
- Непроходимость маточных труб.
- Невозможность формирования эмбрионов после ЭКО. Наблюдается при оперированных онкозаболеваниях, несвертываемости крови, заболеваниях почек.
- Слабая стимуляция яичников.
Стимуляция медикаментами вызывает гиперовуляцию, из-за чего созревает не одна, а две и более яйцеклеток. Стимуляция овуляции естественным путем сокращает время на оплодотворение и стоимость ЭКО в несколько раз.
Стимулированная овуляция
На женский организм оказывают отрицательное влияние стресс, неправильное питание, заболевания, плохая экология. Поэтому появляются сложности с зачатием и вынашиванием ребенка. Стимулированная овуляция возвращает репродуктивные способности в норму для дальнейшего оплодотворения.
Стимуляция яичников и ЭКО
Применение гормональных препаратов для стимулирования яичников приводит к образованию нескольких яйцеклеток. Лекарства подбирают для каждой женщины индивидуально. Данный метод увеличивает шанс зачатия ребенка.
В зависимости от причины бесплодия, наличия хронических заболеваний, особенностей гормональной активности и других факторов, врач-репродуктолог устанавливает, какая необходима схема лечения, протокол. Суть ЭКО – внешнее оплодотворение яйцеклетки здоровым спермотозоидом в лабораторных условиях. После эмбрион попадает в полость материнской матки.
Виды протоколов, сроки проведения:
- Короткий — стимуляция препаратами на 2, 3 день менструального цикла через 14 дней;
- Длинный — назначается на 20-21 день цикла из-за кисты яичников, доброкачественных новообразований.
- Супердлинный — длится до 6 месяцев после диагностики миомы, эндометриоза.
- Шанхайский — двойная стимуляция за один менструальный цикл на третьи сутки.
- Французский — гонадотропные гормоны назначают в минимальных дозах.
На момент искусственного оплодотворения ЭКО яичники стимулируются за счет препаратов: «Пурегон», «Клостилбегит», «Диферелин» и других.
Цикл после стимуляции овуляции
Цикл после стимуляции проходит с болезненными ощущениями внизу живота, приступами жара, развитием синдрома гиперстимуляции. Синдром появляется на 3-4 сутки начала менструации: появляются отечности, диарея, низкое давление. Если боль не утихает через 10 дней, обращаются в стационар. Базальная температура без изменений.
Выделения становятся похожими на сгустки свернувшейся крови. Это продолжается до двух недель. В других случаях менструальный цикл не наступает вообще или задерживается на продолжительное время. Данные ситуации требуют медицинского наблюдения.
Какова вероятность зачатия при приеме Клостилбегита
«Клостилбегит» — нестероидное медицинское средство, которое стимулирует овуляцию для зачатия за счет активизации работы гонадотропинов. Когда вещество попадает в организм, увеличивается рост фолликулов, и яйцеклетка готова к оплодотворению. Клостилбегит увеличивает результат зачатия на 10-13% за первые приемы, при окончании курса на 60 %.
Хорошим аналогом стимуляции овуляции для зачатия ребенка принято считать «Летрозол». Количество забеременевших составило 37,6%. Дополнительно таблетки используются для лечения рака молочной железы.
К просмотру видео о применении препарата:
Стимуляция посредством уколов ХГЧ
Для быстрого наступления беременности делают укол ХГЧ (хорионический гонадотропин человека). Укол ХГЧ назначается для:
- искусственного оплодотворения;
- предотвращения образования кисты;
- сохранения беременности и работоспособности желтого тела;
- уменьшения рисков выкидыша.
После введения инъекции фолликулы увеличиваются в размерах, что приводит к быстрому наступлению овуляции.
Смотрите видео о действии укола-ХГЧ:
Возможные осложнения после стимуляции овуляции
Из-за медицинского вмешательства организм женщины претерпевает изменения. Всемирная Организация Здравоохранения установила цикловую норму для проведения стимуляции – не более 6 раз за 12 месяцев.
Синдром гиперстимуляции яичников возникает из-за неправильно рассчитанной дозировки гормональных препаратов. К симптомам относятся: болевые ощущения, вздутие живота, рвота, увеличение яичников, повышение артериального давления.
Среди осложнений после процедуры отмечают скопление жидкости в брюшной полости, риск тромбообразования, скопление транссудата в плевральной полости, разрыв кисты яичника, нарушение работы печени, почек.
При отсутствии возможности самостоятельно зачать ребенка семейные пары обращаются за помощью к врачам-репродуктологам. Они находят причину бесплодия, назначают лечение. Стимуляция овуляции — безопасный способ активизацию женских гормонов за короткий промежуток времени.
Источник: https://helpmommy.ru/stimulacia-ovulacia/
Планирование беременности: 12 вещей, которые делают правильные родители
Первое, о чём нужно помнить:
Беременность — это не болезнь.
В целом, здоровая женщина может и вовсе ни к чему не готовиться. Но, во-первых, кто знает, насколько мы здоровы, а во-вторых, нет предела совершенству. Поэтому 2–3 месяца жизни можно посвятить подготовке. Чтобы за это время успеть всё, что нужно.
1. Соберите информацию о беременности
Начинать надо всегда с информации. Разберитесь, почему вообще наступает беременность, как она проходит, как будет развиваться плод и чего ждать от родов. Это нужно сделать заранее. Тогда хотя бы будет понятно, как поведёт себя организм.
Спрашивать и учиться нужно у специалистов, а не у народных экспертов с форумов. Существуют школы и курсы будущих родителей, которые можно и нужно посещать не только во время беременности, но и до неё.
Собирайте информацию вместе с партнёром. Это не только женское занятие.
2. Посетите терапевта
Во-первых, к врачу нужно идти, если у вас есть хронические заболевания. Спросите, что вам делать, раз вы планируете беременность. Возможно, придётся скорректировать диету или заменить какие-то лекарства.
Во-вторых, если никаких заболеваний нет, надо в этом убедиться и хотя бы сдать кровь, чтобы проверить уровень сахара.
3. Сходите к стоматологу
К зубному идти всё равно придётся после постановки на учёт по беременности. Но именно лечить зубы лучше до этого, чтобы не принимать дополнительные лекарства (те же обезболивающие) и не нервничать. Тем более что во время беременности частота кариеса и заболеваний дёсен увеличивается.
4. И к гинекологу (а будущий папа — к урологу)
Гинеколог и уролог должны проверить, насколько вы в целом здоровы и готовы к беременности. Идти к профильным врачам можно в последнюю очередь. Заодно сдадите обязательные анализы на инфекции, передающиеся половым путём, и стандартные мазки.
На этом основной список врачей заканчивается.
К генетику всем подряд бежать не надо. Только тем, у кого были в роду генетические заболевания, чтобы проверить, есть ли риски. В противном случае экспертиза скорее посеет ненужные сомнения, чем поможет.
5. Сдайте анализы
Кроме анализов на ИППП, которыми займутся гинеколог и уролог, потребуется ещё несколько важных обследований. Их можно совмещать с походом к терапевту или делать самостоятельно.
И мужчине, и женщине надо узнать ВИЧ-статус и провериться на наличие антител к гепатиту B. Даже если вы думаете, что такие заболевания вас никогда не коснутся, убедитесь в этом ещё раз.
Женщине желательно проверить, есть ли у неё иммунитет к краснухе и токсоплазмозу:
- КраснухаВирусное заболевание, наиболее опасное именно для беременных. Заражение приводит к порокам, из-за которых плод становится нежизнеспособным. Поэтому от краснухи нужно прививаться. После этой процедуры беременность рекомендуют отложить на три месяца. Если женщина делала прививку или болела краснухой в детстве, повторная вакцинация не нужна: иммунитет уже есть.
- ТоксоплазмозЭто инфекционное заболевание, которое передают кошки. Оно опасно, если им заразиться во время беременности. Прививок от него не существует. Поэтому если иммунитета к нему нет, то всю беременность лучше держаться подальше от кошачьих туалетов и уличных кошек.
У нас обычно отправляют сдавать анализ на TORCH-инфекции — скрининг, показывающий наличие антител к токсоплазмозу, краснухе, цитомегаловирусу и герпесу. Но это довольно дорогой и не особенно информативный анализ: вирусом простого герпеса инфицированы почти все, как и цитомегаловирусом. Защититься от них ничем нельзя, а заразиться можно в любой момент: хоть за день до беременности, хоть во время неё. Поэтому обследоваться на эти инфекции лучше по показаниям .
6. Начните принимать фолиевую кислоту
Фолиевая кислота — это витамин, который нужен, чтобы у будущего плода правильно сформировалась нервная трубка и не было дефектов нервной системы.
Для подготовки к беременности рекомендуют принимать 400 мкг фолиевой кислоты каждый день. Приём продолжают до 12-й недели беременности. При некоторых заболеваниях, например при диабете или эпилепсии, доза может быть увеличена, но это надо обсуждать с врачом.
А вот витамин E, который тоже любят назначать для подготовки к беременности и на ранних сроках, не нужен. На самом деле нет убедительных доказательств того, что этот витамин как-то предотвращает выкидыши или помогает забеременеть.
7. Бросайте курить
Курение во время беременности приводит к массе проблем, которые могут сказаться на здоровье ребёнка, причём фатально. Например, у курящих матерей чаще случаются выкидыши, преждевременные роды, а дети чаще погибают от синдрома внезапной младенческой смертности .
Близких тоже надо заранее приучить к тому, чтобы переставали курить в доме: пассивное курение также влияет на здоровье. Привыкнуть к новому режиму без сигарет надо до беременности, чтобы не подвергать ребёнка опасности.
8. Бросайте пить
И даже выпивать — на всякий случай. Пока нет доказательств того, что алкоголь как-то влияет на яйцеклетки матери. Зато доказано, что он вредит ребёнку. Спирт проникает через плацентарный барьер, а неразвитая печень плода не может его переработать. В итоге повышается риск выкидышей и преждевременных родов, а ребёнок может впоследствии страдать от отклонений в развитии.
Беременность на ранних сроках трудно заметить. Поэтому если вы планируете ребёнка и работаете над этим, откажитесь от алкоголя. Скорее всего, половина бокала шампанского на вечеринке не нанесёт вреда. Но зачем рисковать, когда можно просто не пить?
9. Похудейте
Обычно приводить себя в форму начинают после родов. Но если у вас есть лишний вес или ожирение, то желательно похудеть заранее. Речь именно о медицинской проблеме, а не о том, чтобы обязательно влезть в одежду размера XXS.
Лишний вес начинается при индексе массы тела больше 25, а ожирение — когда ИМТ больше 30. Вообще, это не самый точный параметр, потому что у всех разное соотношение мышечной и жировой массы. Но, скорее всего, индекс массы тела со значением, приближающимся к 30, будет либо у атлетов (которые пристально следят за своим состоянием и знают, есть ли у них проблемы с весом), либо у людей с ожирением.
А это может плохо сказаться на беременности. Из-за лишнего веса у беременных чаще повышается давление, образуются тромбы и развивается гестационный диабет. Эти состояния могут навредить матери и ребёнку, поставив под угрозу всю беременность.
10. Найдите любимый вид спорта
Во время беременности очень нужна физическая активность. Но не всякий спорт полезен для матери и ребёнка. Поэтому лучше заранее определиться, какой вариант вам больше по душе: плавание, йога или ходьба. Начинайте заниматься ещё во время планирования, чтобы во время беременности не получить неожиданно большую нагрузку.
11. Пересчитайте бюджет
Беременность — дорого. Дети — тоже дорого. Не то чтобы заоблачно, но дорого. Как не разориться на ребёнке и всём, что с этим связано:
- Посчитать деньгиПлатную или бесплатную клинику выбрать? Сколько это будет стоить? Кто уходит в декрет, ведь по закону это может сделать не только мама или папа, но даже бабушка и дедушка?
- Составить список покупокЧто придётся покупать, а что нет? Брать новые вещи или купить подержанные, зато гораздо дешевле?
- Начать копить деньгиЕсли до рождения ребёнка вы могли позволить себе жить от зарплаты до зарплаты, то в статусе родителей такой режим не пройдёт. Должна быть подушка безопасности.
12. Приступайте
Не старайтесь забеременеть как можно быстрее. Возможно, на это потребуется несколько месяцев, вплоть до года . И это совершенно нормально.
Желание завести ребёнка иногда толкает родителей на странные поступки: постоянное вычисление овуляции, секс по расписанию и бесконечные поиски чудесных средств и поз, в то время как лучший способ забеременеть — это расслабиться и регулярно заниматься любовью. Не зацикливайтесь на обязательном зачатии, прочитайте лучшие статьи о сексе на Лайфхакере. И пусть о том периоде, когда вы собирались стать родителями, у вас останутся лучшие воспоминания.
Источник: https://Lifehacker.ru/planirovanie-beremennosti/
Виды искусственного оплодотворения — Стоимость, отзывы, влияние на детей
В настоящее время с помощью новых репродуктивных технологий процесс зачатия искусственным путем дарит многим бездетным парам с диагнозом “бесплодие” надежду стать родителями.
Как происходит зачатие
ИО представляет собой технологию, которая применяется для появления ребенка у женщин, страдающих различными типами бесплодия. На сегодняшний день широко применяются 2 наиболее популярных способа оплодотворения, каждый из которых имеет свою специфику:
- Искусственная инсеминация
- Экстракорпоральное оплодотворение
ЭКО предполагает создание условий для зачатия вне организма женщины, в то время как искуственная инсеминация происходит непосредственно внутри него.
Внутриутробный метод осеменения
Суть метода заключается во введении мужского семени в женский организм, минуя множество различных преград. Главным условием является проходимость маточных труб. Дело в том, что, несмотря на гарантированное “приземление” в полость матки, сперматозоиды должны сами добраться до яйцеклетки. Но сделать это они могут только по маточным трубам. Если с проходимостью существуют проблемы, данный метод применять не рекомендуют.
Перед тем, как ввести сперму, ее подвергают специальной обработке, в ходе которой оставляют лишь здоровые сперматозоиды. Таким образом, повышается не только качество спермы, но и снижается риск рождения ребенка с патологическими изменениями.
ЭКО – лабораторный путь зарождения жизни
Среди научных достижений двадцатого столетия метод экстракорпорального оплодотворения, пожалуй, является одним из самых выдающихся. С помощью данного метода проблему бесплодия практически полностью удалось решить.
ЭКО представляет собой технологию, позволяющую воспроизводить необходимые условия для зачатия вне человеческого организма. Как правило, к этой процедуре прибегают люди, у которых на протяжении нескольких лет попытки зачать ребенка заканчивались неудачей, а лечение оказалось нерезультативным.
На сегодняшний день на земле существуют около пяти миллионов ЭКО-детей, многие из которых уже сами успели стать родителями. В настоящее время можно смело утверждать, что дети, зачатые в лаборатории, не имеют никаких отличий от малышей, зачатых естественным путем.
Технология ЭКО подразумевает прохождение нескольких этапов, в процессе которых пациенты находятся под постоянным наблюдением врачей.
- Первая фаза подразумевает прием гормональных препаратов, с помощью которых происходит стимуляция овуляции. Данная процедура необходима для созревания большого количества яйцеклеток.
- Второй этап подразумевает трансвагинальную пункцию фолликулов, в ходе которой извлекаются зрелые яйцеклетки.
- Далее наступает третья фаза. Так называемого культивирования эмбрионов: полученную яйцеклетку и сперматозоиды подвергают специальной обработке, после чего происходит их слияние (оплодотворение). Затем эмбрионы должны достичь определенной стадии развития.
- На заключительном этапе происходит перенос эмбрионов в полость матки для их дальнейшего развития.
Как правило, в матку помещают сразу несколько эмбрионов для повышения вероятности благоприятного исхода.
Стоимость процедуры и показатели статистики
Нужно отметить, что никто не cможет гарантировать стопроцентный результат, который последует после проведения искуственного зачатия. Некоторым женщинам удается забеременеть таким способом уже после первой попытки, другие же получают отрицательный результат и после нескольких процедур.
В случае искуственной инсеминации вероятность положительного результата составляет около 30%. Стоимость процедуры колеблется от 15 до 30 тысяч рублей.
При использовании экстракорпорального оплодотворения вероятность забеременеть составит около 40%. Цена на проведение ЭКО варьируется от 115 до 200 тысяч рублей.
Если вам не удается зачать ребенка естественным путем, это вовсе не означает, что вы не сможете стать генетическими родителями своего ребенка. Современная медицина и вправду творит настоящие чудеса. Главное, не терять надежды и двигаться только вперед.
Источник: https://babyke.net/beremennost/zachatie/iskusstvennoe-oplodotvorenie.html
Оплодотворение донорской спермой: как найти и выбрать донора для инсеминации или ЭКО, сколько это стоит
Оплодотворение донорской спермой дает женщине хорошие шансы забеременеть и родить здорового ребенка. Все кандидаты проходят тщательное обследование и только самые здоровые допускаются до сдачи генетического материала.
Донорская семенная жидкость – это удобный метод зачатия для женщин, не имеющих полового партнера, и тех семей, в которых выявлен мужской фактор бесплодия.
Отправляясь на поиски донора, женщине предстоит изучить все нюансы процедуры, ведь перед покупкой материала придется подписать важные бумаги и выбрать кандидата.
В каких случаях нужна донорская сперма
Чаще всего процедурой ЭКО с донорской спермой пользуются одинокие женщины, не имеющие полового партнера. Такие девушки имеют мимолетные встречи с мужчинами, которых не видят в роли отца будущего ребенка. Обычно это успешные, занятые, самодостаточные особы, тщательно отбирающие кандидатов для совместного будущего.
Нужен донор семейным парам, в которых диагностирован мужской фактор бесплодия. Решиться на такой шаг супругу бывает непросто, поэтому пара желает в тайне от других воспользоваться донорской спермой для зачатия. Партнерам особенно важно знать, что в будущем никто не будет претендовать на этого ребенка и не узнает о тайне оплодотворения.
Родить от донора может любая желающая женщина. Чаще всего показаниями для такой процедуры становятся:
- формирование антител в отношении семенной жидкости супруга;
- отсутствие активных сперматозоидов и неблагоприятная перспектива лечения;
- высокая вероятность наследственных заболеваний, которые передаются по мужской линии;
- опасные инфекции у супруга, которые могут передаться во время незащищенного полового контакта.
Отбор кандидатов
Перед протоколом ЭКО с донорской спермой женщина выбирает кандидата. Первое, что необходимо сделать – это обратиться в клинику, специализирующуюся на донорских программах лечения бесплодия.
Для выбора вида программы экстракорпорального оплодотворения женщину обследуют. Чаще всего при использовании донорской спермы выполняется инсеминация в естественном цикле, но при необходимости может проводиться предварительная стимуляция или взятие яйцеклеток для оплодотворения в пробирке (ЭКО). Более сложные методы необходимы, если у пациентки имеются проблемы с репродуктивным здоровьем.
Специалисты, работающие с банком спермы, предостерегают своих пациенток от мошенников. Все чаще можно встретить ответ на вопрос «как найти донора спермы» в поисковой системе, с указанием личного номера телефона или адреса. Попытки купить биологический материал таким способом могут привести к медицинским и юридическим проблемам, вплоть до шантажа.
Юридические аспекты
Зачать ребенка с помощью донорской спермы можно только после подписания договора с клиникой. Донор, в свою очередь, при сдаче спермы тоже заключает соглашение. В нем указано, что мужчина продает свою семенную жидкость и получает за это вознаграждение.
В дальнейшем он не будет пытаться найти женщину или ее ребенка, чтобы на что-то претендовать.
Пациентка при покупке спермы заключает аналогичный договор с банком. Она является законной матерью будущего малыша и не станет пытаться найти биологического отца. Юридический документ позволяет избежать спорных ситуаций в будущем. Договор гарантирует права женщины и обеспечивает защиту от посягательств донора.
Стоимость материала
Стоимость порции донорского материала для одного оплодотворения — от 10 до 30 тысяч рублей. В столичных клиниках цены выше, чем на периферии. В известных медицинских учреждениях с хорошей репутацией донорам предъявляются более строгие требования.
Цена за процедуру зависит от состояния здоровья женщины. Если пациентка не имеет препятствий для зачатия, инсеминация обойдется в 20-40 тысяч рублей. Если есть проблемы и надо сделать ЭКО с донорской спермой, то цена будет значительно выше. При проведении ЭКО возникнут затраты на гормональные препараты, наблюдение врачей, наркоз для пункции и содержание эмбрионов.
Свежие фотографии донора для инсеминации никогда не показывают пациентке. Некоторые клиники позволяют изучить детские снимки. Секретной информацией являются личные данные и адрес кандидата. Выбор осуществляется по следующим параметрам:
- состояние здоровья;
- национальность;
- тип внешности;
- цвет волос и глаз;
- профессия и увлечения;
- личный рассказ о себе;
- психологический портрет, составленный психологом;
- запись голоса и почерк.
Выбирая генетический материал для осеменения, женщина должна понимать, что будущий ребенок может быть похож на биологического отца. Если донорство требуется бесплодной паре, стоит поискать кандидата, внешне похожего на мужа.
Требования к здоровью и обследования
Перед тем, как принять сперму в банк, донор проходит несколько этапов обследования. Женщина может не сомневаться в его здоровье, поскольку семенная жидкость в течение полугода находится на карантине. Потом сперма еще раз обследуется и только после этого допускается к продаже.
Основные этапы обследования донора семенной жидкости:
- анализы на ВИЧ, сифилис, гепатит;
- спермограмма;
- флюорография;
- анализ крови на группу и резус;
- мазок на половые инфекции;
- обследование у узких специалистов;
- консультация и заключение генетика.
Также требования для кандидатов предполагают отсутствие дефектов во внешности, возраст от 18 лет, а некоторые учреждения требуют наличия собственных здоровых детей.
Как проходит инсеминация (ИИСД)
Время для инсеминации донорской спермой пациентка может выбирать самостоятельно. Поэтому можно родить малыша в определенный месяц или под нужным знаком зодиака.
Перед внутриматочной инсеминацией спермой донора женщина проходит обследование. Важно, чтобы у пациентки не было инфекционно-воспалительных заболеваний влагалища и других противопоказаний к процедуре. ВМИ назначается на день овуляции.
Процедура может проводиться как в естественном цикле, так и с предварительной стимуляцией.
Искусственную инсеминацию спермой донора выполняют после предварительной обработки семенной жидкости. Сперматозоидов перемещают в специальную питательную среду, чтобы предотвратить аллергию. Врач вводит биологическую жидкость с помощью шприца через катетер в полость матки. Пациентка еще некоторое время остается в горизонтальном положении и потом отправляется домой.
При ЭКО с донорской спермой алгоритм действий другой. Протокол начинается со стимуляции овуляции: пациентка пьет гормональные препараты по особой схеме. Когда фолликулы достигнут нужного размера, выполняется пункция. В искусственных условиях сперма совмещается с яйцеклетками пациентки, а через 3-5 суток выполняется перенос эмбрионов.
Через 2 недели после ЭКО или ИИСД женщина может сделать тест на беременность или сдать кровь на ХГЧ. УЗИ рекомендуется проводить не ранее, чем через 3 недели после оплодотворения.
Особенности донорской программы ЭКО
Процедура экстракорпорального оплодотворения с использованием донорского материала считается безопасной. Кандидаты в доноры тщательно обследуются. Пациентке гарантируется полная анонимность. Донор никогда не узнает о том, кто воспользовался его генетическим материалом и сколько детей родилось.
Качество сперматозоидов также тщательно исследуется до и после заморозки. Перед тем, как взять сперму донора на хранение в банк, донор проходит простой тест: сдает материал, который замораживают и размораживают, а потом оценивают, насколько уменьшилось количество зрелых сперматозоидов.
Кандидаты, у которых семенная жидкость стала не пригодна для зачатия, не допускаются к донорской сдаче спермы.
Донорская программа ЭКО — более дорогая процедура, чем стандартная. Однако она показывает хорошие результаты. У здоровых женщин, использующих для зачатия донорскую сперму, реже бывают проблемы во время беременности и осложнения в родах. У них нечасто рождаются дети с отклонениями, поскольку кандидаты и их генетический материал подвергаются тщательному многоступенчатому обследованию.
Источник: https://MyZachatie.ru/vrt/oplodotvorenie-donorskoj-spermoj.html