Диагностика и лечение эндокринного бесплодия
Эндокринное бесплодие – один из основных диагнозов, который слышат супружеские пары при невозможности зачатия. Это комплекс гормональных нарушений, в основе которого лежит дисфункция яичников: нерегулярная овуляция или ее отсутствие. Нарушение взаимодействия щитовидной железы, надпочечников коры головного мозга, половых желез приводит к тому, что женщина не может забеременеть в течение длительного периода.
Эндокринное бесплодие у женщин не всегда поддается ранней диагностике ввиду отсутствия выраженной симптоматики. Только тщательное обследование организма с применением лабораторных и инструментальных методов исследования позволит установить правильный диагноз.
Диагностика заболевания
Чтобы подтвердить диагноз «эндокринное бесплодие», необходимо найти причину, способствующую нарушению репродуктивной функции. Диагностика бесплодия требует не только стандартного гинекологического осмотра с изучением анамнеза пациентки. Это также комплекс диагностических мероприятий с применением лабораторных анализов, инструментального исследования, наблюдение за гормональным фоном в течение длительного времени (как минимум 6 менструальных циклов).
Стандартная схема диагностики эндокринного бесплодия включает следующие процедуры:
- изучение менструального цикла пациентки с учетом регулярности, задержек менструаций, имеющихся отклонений;
- общий анализ крови, в том числе на гормоны (пролактин, прогестерон, ЛГ, ФСГ, тестостерон, эстрадиол, антимюллеров гормон, ДГЭАС);
- анализ суточной мочи на содержание в ней 17-кетостероидов для оценки общего функционального состояния надпочечников;
- ведение графика базальной температуры тела;
- диагностика функции щитовидной железы (гормоны, УЗИ);
- глюкозотолерантный тест;
- определение количества стероидных гормонов в фолликуле;
- определение эхографического признака овуляции с помощью УЗИ во второй половине менструального цикла;
- МРТ или компьютерно-резонансная томография области турецкого седла на предмет выявления микроаденом;
- диагностическая лапароскопия;
- рентгенография черепа при невозможности определить причину патологии;
- гистологическое исследование секрета, выделяемого эндометрием в период подъема базальной температуры тела;
- супрессивная проба с Дексаметазоном у женщин андрогенного типа;
- эстроген-прогестероновая проба с Дюфастоном для дифференцирования яичниковой и маточной форм аменореи;
- проба с Церукалом для определения уровня пролактина в крови;
- генетический анализ (наследственный фактор).
Эндокринное бесплодие развивается в следующих формах:
- Ановуляция — отсутствие созревания и выхода яйцеклетки в брюшную полость.
- Недостаточность лютеиновой фазы менструального цикла (нехватка прогестерона, нарушение течения второй фазы цикла и неготовность организма к наступлению беременности);
- Синдром лютеинизации неовулирующего фолликула (состояние, при котором фолликул превращается в желтое тело раньше, чем происходит овуляция).
Факторы, способствующие появлению патологии
Среди основных факторов развития эндокринного бесплодия выделяют следующие:
- избыток пролактина, нарушающий процесс созревания и выхода яйцеклетки из яичника;
- недостаток прогестерона, эстрогена;
- наличие гормонопродуцирующей опухоли;
- повышенное содержание андрогенов (андрогенный тип внешности);
- дисфункция щитовидной железы;
- ожирение и иные нарушения метаболизма;
- патология надпочечников;
- дистрофия;
- ранняя менопауза (в том числе истощение яичников);
- нерациональное применение гормональной терапии (в том числе длительное применение противозачаточных препаратов);
- инфекционно-воспалительные заболевания головного мозга, опухоль;
- травмы и операции на головном мозге;
- внутриутробные аномалии развития половых желез;
- гормональная терапия у матери в период беременности;
- нарушение развития в пубертатном периоде (преждевременное или позднее появление менструации);
- гермафродитизм;
- стрессовые ситуации;
- повышенная физическая и психическая нагрузка.
Симптомы эндокринного бесплодия
Основным признаком эндокринного бесплодия является репродуктивная дисфункция: первичное или вторичное бесплодие. Такой диагноз ставят при условии регулярной половой жизни в течение 12 месяцев без использования любых противозачаточных средств.
Помимо невозможности забеременеть, женщина может наблюдать такие симптомы:
- нарушения менструального цикла (сокращение срока менструации или ее полное отсутствие);
- появление межменструальных кровотечений невыясненной этиологии;
- выраженный предменструальный синдром;
- аномальные менструальные выделения (присутствие сгустков крови);
- отсутствие вязкого эластичного секрета во время предполагаемой даты овуляции;
- оволосение по мужскому типу;
- снижение тембра голоса;
- угревая сыпь на лице, груди, спине;
- увеличение массы тела;
- отсутствие признака овуляции (повышение температуры) на графике базальной температуры тела;
- заболевания щитовидной железы и сопутствующие им симптомы.
Чтобы убедиться в предполагаемом диагнозе самостоятельно, можно использовать тест на овуляцию, приобретенный в аптеке. Его проводят в течение нескольких менструальных циклов во время предполагаемой даты овуляции. Одна полоска на тесте указывает на недостаточную выработку лютеинизирующего гормона в организме. Выбор лучше остановить на проверенных торговых марках с хорошей репутацией: Eviplan, Frautest, Clearblue.
Тактика лечения
Лечением эндокринного бесплодия занимается врач гинеколог-эндокринолог. Сегодня существует множество центров репродуктивной медицины, которые устраняют данную патологию в 80% случаев. Новые методики и современное оборудование позволяют диагностировать эндокринное бесплодие на ранней стадии развития. Тщательная диагностика и адекватная терапия дают женщинам возможность забеременеть естественным путем, несмотря на отсутствие положительного результата в прошлом.
Перед началом лечения врач должен убедиться в том, что половой партнер не имеет проблем с репродуктивной функцией. В качестве диагностики используют спермограмму.
Если данные спермограммы указывают на высокую подвижность сперматозоидов, отсутствие аномалий, врач начинает обследовать женщину. При исключении иных причин бесплодия (непроходимость маточных труб, аномалии развития половых органов, патология шейки матки, воспалительные процессы, нарушения в системе гемостаза) и подтвержденных лабораторно изменениях в гормональном фоне женщины доктор подбирает соответствующую терапию.
Эндокринное бесплодие предусматривает следующее лечение:
- Коррекция питания у пациенток с повышенной массой тела с помощью сбалансированной диеты (акцент – на пищу белкового происхождения), применения гиполипидемических средств для лечения ожирения, в состав которых входят вещества, блокирующие расщепление жиров в желудке и кишечнике (Орлистат, Сибутрамин, Метформин).
- Стимуляция овуляции с помощью рекомбинантного фолликулостимулирующего гормона с целью восстановления баланса гормонов (Гонал-Ф, Пурегон). Если не получается забеременеть естественным путем, прибегают к процедуре экстракорпорального оплодотворения. В этом случае используют препараты Клостилбегит, Гонал-ф.
- Для поддержки лютеиновой фазы назначают синтетические аналоги прогестерона (Прогестерон, Дюфастон, Утрожестан, Крайнон). Натуральный прогестерон содержат препараты Ипрожин, Праджисан.
- При гипоплазии эндометрия показаны Эстрофем, Эстрожель, Прогинова.
- Аналоги гонадотропин-рилизинг гормона назначают с целью контроля над ростом фолликулов (Диферелин, Декапептил). Преждевременную овуляцию подавляют антагонистами Гн-Рт (Цетротид, Оргалутран).
- При наличии кист в яичниках проводят стимуляцию препаратами гестагенов, ФСГ, ЛГ. При отсутствии положительного результата производят резекцию яичника с последующей стимуляцией.
- Если после назначенного лечения у пациентки по-прежнему сохраняется инфертильность, в этом случае проводят диагностическую лапароскопию для определения дальнейшей тактики лечения.
- Антиоксидантными и иммуномодулирующими свойствами обладают Метилурацил, Унитиол, Токоферола ацетат, Левамизол.
- В комплекс противовоспалительной терапии входят лекарственные средства, обладающие регенерирующими, рассасывающими, противоотечными свойствами (Вобэнзим, Лидаза, Серта).
- Витаминотерапия повышает резистентность организма, улучшает обменные процессы (Аевит, Прегнавит, Мульти-табс, Доктор Тайсс, рутин, аскорбиновая кислота).
- Санаторно-курортное лечение, сероводородные ванны, грязелечение положительно воздействуют на репродуктивную функцию. Выбор можно остановить на таких курортных зонах, как Саки, Евпатория, Нальчик, Ундоры, Приморск, Анапа.
Эндокринное бесплодие не является приговором. Шансы на успешный результат увеличиваются при своевременной диагностике и выявлении причины нарушения репродуктивной функции. Компетентный подход и адекватная терапия воплотят в реальность мечту о материнстве.
Источник: https://DrLady.ru/diagnostics/diagnostika-i-lechenie-jendokrinnogo-besplodija.html
Эндокринное бесплодие
Эндокринное бесплодие – состояние, при котором женщина не может зачать ребенка из-за гормональных нарушений в организме. Они могут быть вызваны дисфункцией гипофиза, гипоталамуса, надпочечников, яичников и других органов. В большинстве случаев для лечения эндокринных заболеваний применяют гормональные препараты, после чего у женщины наступает беременность.
Причины эндокринного бесплодия
Патология может возникнуть вследствие таких причин:
- Заболевания яичников – синдром истощения яичников или поликистоз, что приводит к дефициту нормальных яйцеклеток и фолликулов в организме.
- Онкология, системные ревматологические и инфекционные заболевания – гормонпродуцирующие опухоли яичников, цирроз печени на фоне гепатита, туберкулез.
- Наследственные болезни – синдром Шерешевского-Тернера, гермафродитизм.
- Заболевания гипоталамо-гипофизарной системы – гиперпролактинемия, гипоталамический синдром, опухоль гипофиза, что приводит к снижению выработки гормонов гипофиза.
- Болезни желез внутренней секреции – сахарный диабет, болезнь Аддисона, адреногенитальный синдром.
Также спровоцировать эндокринное бесплодие может недостаточный или избыточный вес. Процент жира в организме оказывает непосредственное влияние на функционирование яичников. Их дисфункция приводит к нарушению менструального цикла. По этой причине в организме женщины не созревают качественные яйцеклетки, и беременность не наступает.
Ключевыми факторами, провоцирующими эндокринное бесплодие у женщин, считаются следующие:
- неполноценное питание;
- малоподвижный образ жизни;
- частые стрессы;
- плохая экология;
- хронические заболевания внутренних половых органов;
- недостаточное количество эстрогенов.
Повышенный уровень мужских гормонов приводит к тому, что беременность не наступает. Недостаток женских половых гормонов вызывает дисфункцию эндометрия, на фоне чего деформируются маточные трубы, и плодное яйцо не способно к ним прикрепиться. Женщина в таком случае может забеременеть, но спустя несколько недель произойдет выкидыш.
К провоцирующим факторам развития эндокринного бесплодия у мужчин относятся:
- инфекционно-воспалительные заболевания органов малого таза;
- химиотерапия или лучевое облучение, примененное с терапевтической целью;
- нарушения в работе гипофиза;
- врожденные аномалии развития половых органов;
- гиперэстрогения;
- сахарный диабет;
- ожирение.
Иногда эндокринное бесплодие у мужчин диагностируется после тяжелой психологической травмы. Также на мужском здоровье негативно сказываются перенесенные половые инфекции и нездоровый образ жизни.
Симптоматика
Эндокринное бесплодие у женщин сопровождается такими симптомами:
- полное отсутствие месячных или нерегулярный менструальный цикл;
- прыщи на лице и теле;
- обильное регулярное менструальное кровотечение;
- ожирение;
- патологические выделения из влагалища;
- избыточный рост волос на теле (при усиленной выработке андрогенов);
- частые циститы;
- поясничная боль, отдающая в нижнюю часть живота;
- выделение молока из груди (при высоком уровне пролактина).
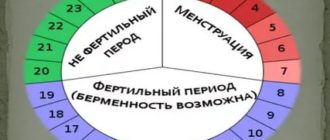
Женщине стоит обратиться к гинекологу при систематическом отсутствии овуляции. В норме она наступает в середине менструального цикла.
Повышенный уровень пролактина у мужчин проявляется отсутствием либидо, половой акт не сопровождается эякуляцией, в семенной жидкости малое количество сперматозоидов, они неактивны. Также при сниженном уровне выработки половых гормонов у мужчины отмечаются вегетососудистые нарушения, приступы стенокардии, изменение вторичных половых признаков. При грамотном лечении возможно полное восстановление фертильности.
Диагностика
Для диагностики эндокринного бесплодия потребуется комплексное обследование. Сперва врач проводит опрос женщины, чтобы выяснить, присутствуют ли гинекологические заболевания в анамнезе, перенесенные хирургические вмешательства, благополучная или неудачная беременность, нарушения менструального цикла.
Комплексная диагностика включает в себя следующие методы:
- Измерение метрических параметров тела. Врач рассчитывает индекс массы тела, анализирует характер волосяного покрова и развитие вторичных половых признаков.
- Гинекологический осмотр. Врач исследует строение и форму матки и влагалища, оценивает состояние половых органов. Во время осмотра можно обнаружить недоразвитие или синдром поликистозных яичников.
- Тесты на овуляцию. Проводится мочевой тест и измерение базальной температуры с целью определения наличия или отсутствия овуляции.
- УЗИ. Обследование проводится с использованием современного прибора, который позволяет обнаружить даже незначительные изменения, указывающие на наличие заболеваний органов малого таза. Также выполняется ультразвуковой мониторинг роста фолликулов в яичниках.
- Аспирационная биопсия эндометрия. Забор ткани осуществляется при помощи гистероскопа – инструмента, оснащенного небольшой видеокамерой на конце. Процедура выполняется в амбулаторных условиях под общим или местным обезболиванием.
- Эндокринологическое обследование. Женщину консультирует врач-эндокринолог, после чего ей следует сдать анализы на гормоны щитовидной железы, пролактин, прогестерон, тестостерон, эстрадиол, лютеинизирующий и фолликулостимулирующий гормоны. Такое обследование позволяет дать оценку общему состоянию гормонального фона пациентки.
Применение комплексного подхода в диагностике и современного высокоточного оборудования позволяет врачам получать достоверные результаты. На их основании подбирается наиболее эффективная лечебная тактика.
Основным методом диагностики эндокринного бесплодия у мужчин считается сдача крови на гормоны и спермограммы, на основании чего врач делает выводы об имеющихся нарушениях сперматогенеза. Для получения достоверных результатов забор крови выполняют в утренние часы натощак.
Методы лечения
Лечение предполагает использование щадящих и безопасных методик. Выбор медикаментов зависит от имеющихся у женщин симптомов. Основная цель лечения – побороть эндокринное бесплодие и дождаться наступления беременности.
Терапия проводится в 2 этапа. На первом этапе требуется коррекция работы эндокринных органов. При наличии избыточного веса пациентке следует изменить рацион питания и вести активный образ жизни. Также могут быть назначены лекарственные препараты. При высоком уровне пролактина проводится гормональная терапия или хирургическое вмешательство, если обнаружена опухоль в гипофизе.
При поликистозе яичников показана низкокалорийная диета и препараты, нормализирующие усвояемость глюкозы. Если консервативное лечение неэффективно, проводится лапароскопическая каутеризация яичников. Процедура хорошо переносится и в 85% случаев позволяет забеременеть. При гиперандрогении для устранения причин дисбаланса гормонов проводят гормонотерапию. Нередко требуется лечение функциональных расстройств щитовидной железы и печени.
Если у женщины обнаружен опухолевый процесс, не обойтись без оперативного вмешательства.
На втором этапе лечения необходима стимуляция овуляции. Процедура выполняется в амбулаторных условиях. Врач составляет индивидуальный протокол с учетом состояния здоровья пациентки, возраста, имеющихся нарушений в работе репродуктивной системы. Затем проводится лечение гормональными препаратами. Также во время стимуляции овуляции проводится ультразвуковой мониторинг фолликулогенеза.
Для нормализации работы эндокринной системы у мужчин требуется прием гормональных препаратов. Схема лечения зависит от патологии, которая спровоцировала эндокринное бесплодие. При адекватном лечении нормализуется производство тестостерона, сперматогенез возвращается на требуемый уровень. Также гормонотерапия излечивает мужской гипогонадизм, при котором перестает вырабатываться гормон гонадотропин.
Прогноз
Прогноз в восстановлении репродуктивной функции как у женщин, так и мужчин, при своевременном рациональном лечении эндокринного бесплодия благоприятный.
Если восстановление овуляции произошло и нет других факторов бесплодия, примерно 60% женщин беременеет на протяжении первых шести циклов стимулирующей гормональной терапии.
Важно при наступлении беременности не пренебрегать тщательным наблюдением с ранних сроков у врача и при малейших признаках угрозы прерывания беременности ложиться в больницу. Нередко отмечаются слабость родовой деятельности и дискоординация.
Рекомендуем
Источник: https://solaclinica.ru/ginekologija/endokrinnoe-besplodie
Бесплодие эндокринное
Эндокринное бесплодие (ЭБ) занимает почти 40% в структуре бесплодного брака.
Несмотря на большое разнообразие клинических и лабораторных проявлений его, существует единый признак для всех форм — ановуляция.
Ановуляция возникает при нарушении связей в системе «гипоталамус-гипофиз-яичники».
В ЦЭЛТ вы можете получить консультацию специалиста-гинеколога.
- Стоимость первичной консультации — 2 700
- Стоимость консультации с УЗИ — 4 200
Записаться на прием
Формы эндокринного бесплодия
Выделяют несколько форм при ановуляторном бесплодии у женщин в зависимости от причины и клинических проявлений:
- недостаточность яичников;
- гипоталамо-гипофизарная недостаточность;
- гиперпролактинемия;
- синдром поликистозных яичников (СПКЯ) центрального генеза;
- СПКЯ надпочечникового генеза;
- СПКЯ яичникового генеза;
- гипотиреоз.
Диагностика эндокринного бесплодия
Правильная диагностика ЭБ возможна только после определения концентрации гормонов в плазме крови.
На 5-7-й день менструального цикла (естественного или стимулированного) или на фоне аменореи изучают концентрации в крови гормонов — лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), пролактина, тиреотропного (ТТГ), эстрадиола, прогестерона, тестостерона свободного, дигидротестостерона, 17-оксипрогестерона, дигидроэпиандростендиона, андростендиона, кортизола, свободного тироксина. Однократное исследование гормонов позволяет выявить лишь синдром резистентных яичников (синдром преждевременного истощения яичников). Для уточнения форм ЭБ проводят диагностические пробы (прогестероновую, дексаметазоновую, с гонадолиберином и др).
Лечение эндокринного бесплодия
Принципом лечения эндокринного женского бесплодия является обеспечение овуляции. Соответственно выявленной форме проводится лечение препаратами, снижающими уровень пролактина, андрогенов; компенсирующими инсулинорезистентность и гипотиреоз. Вслед за чем переходят к стимуляции овуляции и суперовуляции.
Схемы стимуляции принципиально одинаковые и при ВРТ (вспомогательных репродуктивных технологиях). Индукция овуляция проводится под тщательным ультразвуковым и гормональным мониторингом фолликулогенеза.
При правильном определении причин ановуляторных нарушений и выборе соответствующего лечения с использованием современных индукторов овуляции можно добиться высокой эффективности реабилитации репродуктивной функции у женщин, страдающих эндокринным бесплодием.
Прогноз эндокринного бесплодия
Чтобы сделать точный прогноз и установить диагноз, требуется комплексная консультация эндокринолога и гинеколога. Более чем в 70% случаев можно избавиться от заболевания без хирургического вмешательства.
При восстановлении овуляции и отсутствии тяжелых травм беременность наступает уже в течение 7-8 циклов употребления гормональных препаратов. Если беременность наступила, то проводится госпитализация для тщательного контроля (часто происходят нарушения координации и слабость родовой деятельности).
При нарушениях в работе гипофиза и гипоталамуса и значительного снижения ЛГ и ФСГ достичь результатов исключительно при помощи гормональной терапии намного сложнее.
Профилактика
Приступить к профилактике эндокринного бесплодия нужно с ранних лет. В детском возрасте привести к развитию патологии могут следующие заболевания:
- Токсоплазма.
- Инфекции.
- Хронический тонзиллит.
- Грипп.
- Ревматизм.
Часто болезнь развивается на фоне дисбаланса в гормональной системе, который вызван сильнейшими стрессами и эмоциональными переживаниями. Поэтому физическому и эмоциональному воспитанию нужно уделять важное внимание.
В подростковом и взрослом возрасте бесплодие появляется по следующим причинам:
- Изнасилования и сексуальные травмы.
- Осложнения во время родов.
- Аборт.
- Воспалительные процессы в половой системе.
- Интоксикации.
Ведение здорового образа жизни, исключение физических и психологических травм, а также регулярное посещение гинеколога и эндокринолога позволят предупредить развитие патологии на раннем этапе и провести консервативное лечение.
Многопрофильная клиника ЦЭЛТ в Москве располагает широким спектром лабораторной и инструментальной диагностики эндокринного и других видов бесплодия, квалифицированные врачи-гинекологи всегда готовы прийти на помощь в лечении.
Наши услуги
Источник: https://www.celt.ru/napravlenija/gynec/zabolevanija/besplodie-endokrinnoe/
Эндокринное бесплодие у женщин: причины и лечение
У многих женщин, планирующих беременность, обнаруживается эндокринное бесплодие. Подобная патология характеризуется различными нарушениями, итогом которых становится отсутствие нормальной овуляции.
Гормональное расстройство репродуктивной функции лечится только после комплексного обследования, а также дифференциальной диагностики. Очень важно выявить первопричину гормонального расстройства. К сожалению, не все формы болезни можно вылечить.
Однако даже в случае отсутствия терапевтического эффекта от лечения, всегда помогут вспомогательные репродуктивные методики.
Эндокринное бесплодие диагностируется очень часто. По мнению многих специалистов, эта форма бесплодия является самой распространенной.
Признаки эндокринного бесплодия
Главный симптом гормонального бесплодия – отсутствие беременности на фоне регулярной половой жизни без применения контрацептивных средств на протяжении одного года. Убедиться в том, что проблема имеет именно гормональное происхождение, можно по нескольким дополнительным признакам:
- Нестабильный менструальный цикл, обильные или, наоборот, мажущие выделения.
- Выделение жидкости из молочных желез.
- Изменение тела по мужскому типу.
- Чрезмерное оволосение.
- Снижение либидо.
- Выраженные перепады настроения.
- Возникновение угревой сыпи.
Иногда при гормональном бесплодии месячные циклы не нарушаются. Женщина живет обычной жизнью, совершенно не подозревая о присутствии расстройства. Выделения при этом являются всего лишь менструальноподобным кровотечением. Чаще всего эндокринное бесплодие обнаруживается у пациенток из следующего списка:
- Достигшие 25-летнего возраста.
- Злоупотребляющие гормональными препаратами.
- Принимающие алкоголь и наркотические средства.
- Имеющие в анамнезе опухоли половых желез.
Также бесплодие гормонального типа нередко диагностируют у женщин, которые занимаются профессиональными видами спорта, часто делают аборты, увлекаются приемом различных трав. В группу риска входят лица, рано начавшие жить половой жизнью.
Обязательно нужно посмотреть это видео. Врач к.м.н. подробно рассказывает об эндокринном бесплодии:
Методы диагностики
Определить причины патологии возможно только после проведения разных видов диагностики. Первый этап обследования – это сбор анамнеза, в ходе которого врач задает вопросы о самочувствии, особенностях месячного цикла, хронических заболеваниях, беременностях, перенесенных оперативных вмешательствах. Вся эта информация нужна для того, чтобы определиться с дальнейшими действиями, понять, какие обследования необходимо выполнить.
Также во время первого визита к врачу осуществляется гинекологический осмотр в кресле, позволяющий:
- осмотреть шейку матки;
- оценить расположение и размеры репродуктивных органов;
- взять мазок для проведения анализа на микрофлору.
В основе диагностики гормонального бесплодия лежат инструментальные и аппаратные методы, а также лабораторные анализы.
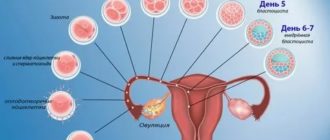
Обязательно проводится ультразвуковое сканирование, с помощью которого определяется состояние матки и придатков, оценивается овариальный запас. Также УЗИ показывает особенности функционального слоя (эндометрия) в главном репродуктивном женском органе – матке.
Затем наступает очередь сдачи крови для исследования на гормоны. Ультразвуковая диагностика позволяет определить, в какой именно день необходимо осуществлять сбор биоматериала. Кровь для анализа на гормоны сдают из вены. Чтобы выяснить, насколько хорошо яичники выполняют свои функции, и наступает ли овуляция, проводятся анализы на:
- Гормоны щитовидной железы.
- Эстрадиол.
- Фолликулостимулирующий гормон.
- Лютеотропин.
- Прогестерон.
- Тестостерон.
- Пролактин.
- ДГЭАС.
Дополнительные диагностические методики, позволяющие наиболее точно установить природу возникновения бесплодия:
- Магнитно-резонансная томография.
- Лапароскопия.
- Компьютерная томография.
- Рентгенография черепа.
- Биопсия функционального маточного слоя.
Формы и причины эндокринного бесплодия
Гормональное бесплодие провоцируется нарушениями деятельности нервной системы, иммунной, эндокринной, гипоталамо-гипофизарной. Беременность не может наступить вследствие отклонений в функционировании желез внутренней секреции. Не исключены комплексные расстройства. Дело в том, что сбои в работе одного органа неминуемо влекут за собой проблемы в деятельности другого. В результате возникают гормональные сбои.
Очень неблагоприятно, если нарушается работа гипоталамо-гипофизарной системы, регулирующей деятельность большинства эндокринных желез. Патологические изменения обычно возникают на фоне травм, либо формирования опухолей.
Они сопутствуют повышению концентрации пролактина, вследствие чего происходит уменьшение выработки фоллитропина, стимулирующего рост граафовых пузырьков, и лютеинизирующего гормона, который способствует овуляции.
Следствием всех этих процессов становится секреторное или эндокринное бесплодие.
Эндокринное бесплодие зачастую сопровождается либо нарушениями менструального цикла, либо аменореей.
Нарушение функций яичников
Когда половые железы перестают работать как нужно, у женщины развивается эндокринное бесплодие. При данном заболевании отмечается уменьшение производства эстрадиола, необходимого для нормальных процессов созревания яйцеклеток и для роста эндометриального маточного слоя. При климаксе такое состояние является естественным, поскольку у женщины в связи с возрастными изменениями происходит угасание репродуктивной функции.
Когда у пациентки в яичниках присутствуют фолликулы, но отсутствует реакция на выработку гормонов, то такие яичники называют резистентными. При истощенных яичниках овариальный запас уменьшается. Объясняется это перенесенными хирургическими операциями, а также различными заболеваниями.
Синдром поликистозных яичников
СПКЯ – это довольно частая причина гормонального бесплодия. При такой патологии строение половых желез изменяется, формируется плотная капсула. Кроме того, отмечается снижение чувствительности к инсулину. Многие женщины и не подозревают о наличии у себя этой болезни. В качестве симптомов можно рассматривать длинный менструальный цикл, чрезмерное оволосение тела, ожирение и др.
Избыток пролактина
Выработка пролактина увеличивается во время грудного вскармливания. Этот гормон считается природным контрацептивом, поскольку он подавляет активность половых желез при лактации. Но его избыточная концентрация, не связанная с послеродовым периодом, провоцирует развитие эндокринного бесплодия. Гиперпролактинемия вызывает прекращение ежемесячных кровотечений, овуляция не наступает.
Недостаточный или избыточный вес
Гормональный сбой может возникнуть на фоне резкого изменения массы тела.
Внезапное похудение или, наоборот, прибавка в весе, как правило, вызывают нарушения баланса в организме.
Активность половых желез восстанавливается самостоятельно, если индекс массы тела соответствует норме. При недостатке жировой ткани или ее переизбытке снижается синтез половых гормонов.
Однако нужно учитывать, что чрезмерно худым женщинам гораздо сложнее зачать, нежели страдающим ожирением. Это следует взять на заметку любительницам строгих диет.
Гиперандрогения
Андрогены являются мужскими гормонами. Но в небольших количествах они присутствуют и в женском организме, обеспечивая нормальный процесс полового созревания и поддерживая деятельность желез внутренней секреции. Если андрогенов становится слишком много, то подавляется выработка прогестерона и эстрадиола.
Первичная форма болезни обычно возникает вследствие генетических отклонений. А приобретенная обусловлена формированием опухолей, которые приводят к повышенному производству андрогенов надпочечниками. Симптомы патологии – это отсутствие зачатия из-за ановуляторных циклов, изменения строения тела по мужскому типу.
Дисфункция щитовидной железы
Болезни щитовидки неминуемо приводят к патологиям в половой сфере и к гормональным сбоям. Чтобы ликвидировать дисбаланс необходимо установить, в какую сторону отклоняются показатели гормонов.
В эндокринологии существует такое понятие, как гипертиреоз, характеризующийся избытком гормонов, и гипотиреоз, означающий недостаточную выработку этих веществ. Подобные нарушения отрицательно воздействуют на работу яичников, повышают секрецию пролактина.
Результатом становится либо бесплодие, либо неспособность выносить ребенка.
Прогноз после лечения
Эндокринное бесплодие в большинстве случаев хорошо лечится. По статистике восьми женщинам из десяти удается забеременеть вскоре после проведенной терапии. Легче всего устраняются нарушения в функционировании яичников, гиперпролактинемия и отклонения, вызванные переизбытком андрогенов. Но если беременность не наступает вследствие гипоталамо-гипофизарных расстройств, то тут все намного сложнее.
При беременности, наступившей после терапии эндокринного бесплодия, необходим тщательный врачебный контроль. У таких пациенток гормональная система в любой момент может дать сбой. Поэтому если существует угроза прерывания, либо преждевременных родов, рекомендована госпитализация. Врачи должны постоянно наблюдать за состоянием организма будущей мамы и самочувствием плода. Во многих случаях после эндокринного бесплодия пациентки нуждаются в применении стимуляторов родовой деятельности.
Чтобы предотвратить секреторное бесплодие рекомендуется следить за здоровьем с детства. Родители должны с повышенным вниманием относиться к инфекционным и вирусным заболеваниям, своевременно принимать меры. Нужно учитывать, что к расстройству репродуктивной функции может привести даже обычная ангина в хронической форме.
Напоследок посмотрите еще одно короткое видео от опытного врача акушера-гинеколога о диагностике и лечении эндокринного бесплодия:
Напишите в комментариях, какие симптомы у вас наблюдаются? Почему вы считаете, что у вас именно эндокринное бесплодие? Задавайте вопросы, делитесь советами и опытом. Не забудьте поставить оценку статье. Спасибо за посещение. Будьте здоровы и беременны!
Источник: https://ekobesplodie.ru/besplodie/endokrinnoe-besplodie-u-zhenshhin-prichiny-i-lechenie
Что такое эндокринное бесплодие?
Эндокринное бесплодие у женщин – это совокупность гормональных нарушений, которые вызывают проблемы с овуляцией и ухудшение качества спермы у мужчин. Развивается недуг из-за дисфункции щитовидки, патологий гипофиза и гипоталамуса. Эндокринное бесплодие можно лечить, устраняя первопричину и клинические проявления, тогда 75% пациенток удается забеременеть без ЭКО.
Эндокринное бесплодие: что нужно знать?
Бесплодие эндокринного генеза – целый комплекс нарушений, из-за которых у женщин не бывает овуляции, а качество спермы мужчин становится гораздо хуже. Основные причины – патологии щитовидки, дисфункция гипоталамуса и гипофиза.
При адекватном лечении до 80% женщин возвращают детородные функции, остальным же приходится прибегнуть к процедуре ЭКО. Как считают специалисты, эндокринный фактор бесплодия возникает при патологиях в эндокринной системе и ЩЖ.
Эндокринное бесплодие – комбинированное понятие, которое включает нарушения в гормональной регуляции цикла месячных, затрагивая гипоталамус и гипофиз, кору надпочечников и половые железы. Данное нарушение заключается все в неправильной работе яичников, что характеризуется отсутствием овуляции или же нестойкими ее проявлениями.
Причины и факторы риска
Эндокринные причины бесплодия и сбои в цикле отмечаются при:
- травмах мозга, черепа и грудины;
- опухолях в зоне гипофиза;
- гиперандрогении и поликистозных яичниках, аменорее;
- гиперплазии коры надпочечников;
- зобе токсического типа;
- наличии гипотиреоза;
- нехватке гормонов, чаще всего эстрогена или прогестерона;
- тяжелых соматических заболеваниях (цирроз, гепатит), онкологии или аутоиммунных патологиях;
- ожирении или напротив при недостатке жировой ткани;
- синдроме резистентных яичников;
- ранней менопаузе;
- мутациях и генетических аномалиях.
Симптоматические проявления
Главный признак эндокринного бесплодия – отсутствие овуляции, нарушение цикла месячных и бесплодие.
Среди других проявлений недуга:
- месячные наступают с задержкой, отличаются болями, сильным кровотечением или совсем отсутствуют;
- мажущие выделения между менструациями;
- боль внизу живота и спине;
- цистит;
- тяжесть груди;
- ухудшение настроения перед месячными;
- акне и алопеция;
- повышенное давление;
- изменение веса.
Методы диагностики
Если подозревается эндокринная форма бесплодия, на осмотре врач должен собрать подробную информацию о цикле месячных, овуляции, ее продолжительности, беременностях, наличии осложнений и виде используемой контрацепции.
На консультации гинеколог проводит такие тесты:
- сбор анамнеза;
- внешний осмотр с изучением состояния влагалища и матки, придатков и шейки матки;
- анализ базальной температуры;
- забор соскоба;
- анализ крови на гормоны, а именно прогестерон, пролактин, Т4, Т3, тестостерон;
- УЗИ для изучения процесса формирования фолликула.
Показатели базальной температуры способны выявить овуляцию, степень выработки прогестерона. Дополнительно могут назначать:
Ставить диагноз должен врач после получения результатов всех анализов, исключения мужского фактора бесплодия и болезней матки, иммунной системы.
Методы терапии
Лечение эндокринного бесплодия подразумевает восстановление всех нарушений в работе эндокринной системы – регулирование диабета, ожирения, удаление новообразований.
Далее терапия направлена на стимуляцию созревания фолликула и овуляции.
В качестве лечения в большинстве случаев назначается Кломифен цитрат. Однако он в 15% случаев способен вызвать многоплодную беременность. Если прием данного препарата не дает результата на протяжении 6 циклов, назначаются к приему гонадотропины, но от этого могут возникать побочные эффекты.
Зачастую достаточно ЗГТ, к операциям прибегают редко. При наличии синдрома поликистозных яичников требуется проведение клиновидной резекции или лапароскопической термокаутеризации. Это дает больше всего результатов, так как оплодотворение наступает в 90% случаев без осложнений в виде образования спаек.
Если эндокринное бесплодие сопровождается снижением качества спермы, пациенткам рекомендовано проведение ЭКО.
Нужно понимать, что наступление беременности возможно, если будет использован комплексный подход к решению проблемы с устранением не только симптомов, но и первопричины.
Прогнозы и предупреждение патологии
Сейчас эндокринное бесплодие – не является приговором, ведь благодаря новым методам терапии удается успешно лечить большинство женщин (до 90%), причем только медикаментозным способом.
Если восстанавливается овуляция и нет других факторов бесплодия, то уже через шесть месяцев у 60% пациенток наступает долгожданная беременность.
Не очень благоприятный исход ждет тех, у кого предпосылки к появлению недуга кроются в дисфункции гипоталамуса или же гипофиза. Таким женщинам во время гестации следует находиться под контролем врача в стационаре.
Предотвратить бесплодие сложно, но возможно снизить риски, для этого рекомендуется:
- снизить риски появления хронических недугов, особенно эндокринной системы;
- избегать перенапряжений (как физических, так и эмоциональных), психологических травм у девочек;
- избегать абортов, воспалений в половых органах, интоксикации организма;
- разумно применять гормональные препараты и контрацептивы.
Лучше в период планирования беременности пройти консультацию и комплексное обследование у каждого врача. Тогда можно заранее определить проблемы и снизить риски, как для матери, так и для будущего ребенка.
Соблюдение профилактики еще в подростковом возрасте гарантирует счастливую и легкую беременность без осложнений. Чем раньше будут найдены отклонения, тем проще от них избавиться!
Источник: https://infamedik.ru/chto-takoe-endokrinnoe-besplodie/
Эндокринное бесплодие: формы, причины, симптомы, диагностика
Эндокринное бесплодие — гормональное нарушение, которое у женщин обычно приводит к нерегулярной овуляции, ее отсутствию из-за дисфункций в работе яичников, бесплодию.
Эндокринное бесплодие у женщин можно вылечить путем устранения причин бесплодия, коррекции нарушений, нормализации гормонального фона. В 80% случаев после лечения женщины способны забеременеть естественным путем. В остальных случаях применяется ЭКО.
Если у пациентки выявили эндокринный фактор бесплодия, ей необходима консультация гинеколога эндокринолога.
Организм является механизмом, который работает по определенной схеме. Процессы в нем отлажены и последовательны. Но если течение одного процесса сбивается, сбивается работа всей системы. То же происходит с эндокринной системой организма. Сбой в одном звене выводит из строя налаженную работу: эндокринная часть половых желез начинает функционировать с нарушениями, способствуя развитию дисфункций репродуктивной системы, отсутствию овуляции и бесплодию.
Формы
Одной из форм гормонального бесплодия является синдром хронической ановуляции. Это состояние, характеризующееся отсутствием регулярного менструального цикла. Но функция фолликулов в яичниках при этом сохранена, а при надлежащем лечении вероятность нормализации овуляции остается.
Хроническая ановуляция проявляется аменореей и другими заболеваниями. Бесплодие при этой патологии смешанное: нарушенная функция овуляции может сопровождаться трубным, внутриматочным и церквиальным факторами. Причинами тому служит отрицательное влияние дисбаланса половых органов женщины на маточные трубы, эндометрий и церквиальную слизь.
Другая форма — недостаточность лютеиновой фазы. Происходит дисфункция желтого тела, которое вырабатывает прогестерон (гормон, который способствует развитию беременности). Если его функция нарушается, снижается выработка прогестерона, и это способствует неправильному функционированию эндометрия. Такой эндометрий не подходит для имплантации оплодотворенной яйцеклетки и сохранения беременности. По этой причине возможны бесплодие, выкидыши на раннем сроке.
Причинами НЛФ являются:
- стресс, травмы;
- высокий уровень андрогенов;
- сильное воспаление придатков;
- заболевания щитовидной железы.
Синдром лютеинизации неовулировавшего фолликула тоже является формой гормонального бесплодия. Фолликул зреет, и этот процесс обычно завершается созреванием ооцита, фолликул разрывается, яйцеклетка высвобождается. Но при этом синдроме фолликул не разрывается, яйцеклетка остается, беременность не наступает. Он характеризуется преждевременной лютеинизацией фолликула.
гормонов, показания базальной температуры и другие тесты указывают на двухфазный цикл, но это только имитация. Овуляции нет. Такой синдром возможен из-за стресса или воспаления в яичниках. ЛНФ является следствием эндометриоза, служит причиной бесплодия в 10% случаях и распространенной причиной самопроизвольного прерывания беременности.
Ультразвук и лапароскопия являются достаточно информативным методом диагностики синдрома. Определенного лечения именно этого синдрома не существует: причины заболевания еще четко не установлены. Врач прописывает применение гормональных препаратов.
Гиперпролактинемию сопровождает повышение уровня пролактина, что способствует появлению ановуляции. Пролактин тормозит синтез стероидных гормонов, способствует нарушению секреции прогестерона желтым телом. К симптомам относят: нерегулярность цикла, снижение полового влечения, болезненный половой акт. Также из молочных желез может самопроизвольно течь молоко.
Гипоталамо-гипофизарная недостаточность характеризуется понижением уровня эстрадиола, приводит к аменорее. Симптомами являются нерегулярный цикл, уменьшенные молочные железы и наружные половые органы.
Причины
Эндокринное бесплодие имеет множество разных причин образования:
- нарушение функционирования щитовидной железы;
- лишний вес или его дефицит;
- стрессы, сидячий образ жизни;
- поликистоз яичников;
- переизбыток пролактина, который угнетает функцию яичников;
- недостаток прогестерона;
- преждевременная менопауза;
- переизбыток андрогена.
Сбой в функционировании щитовидной железы характеризуются неправильной выработкой гормонов. Завышенный уровень андрогена способствует дисфункции в работе яичников и других органов. Пациентка нередко страдает поликистозом яичников, ожирением, редкими месячными.
Гормоны вырабатываются хаотично при затяжных заболеваниях. Распространенным явлением стала проблема истощенных яичников, при которой уровень яйцеклеток критически мал, наступает преждевременный климакс.
Факторы риска
Эндокринное бесплодие имеет факторы риска. В блок социально-гигиенических факторов входят:
- плохая экология;
- алкогольная, наркотическая зависимость, курение;
- нагрузка, стрессы.
К блоку медико-биологических факторов относят:
- наследственный фактор;
- нарушения менструации;
- слишком поздняя или ранняя первая менструация;
- аборт;
- кисты, онкология половых органов.
Симптомы
Первый и самый явный симптом — отсутствие беременности, если половая жизнь регулярна, а пара не прибегает к методам контрацепции. Но часто женщину могут беспокоить другие симптомы:
- кровянистые выделения в середине цикла;
- менструальная функция нарушена: сбои цикла, регулярные задержки;
- менструация отсутствует;
- в период месячных кровопотеря превышает норму, слишком густая консистенция выделений или слишком острая боль;
- тяжелый предменструальный синдром;
- отсутствие овуляции.
Симптомы бесплодия различаются в зависимости от причины развития. Поэтому возможны артериальная гипертония, ожирение, истощение, растяжки на коже. При гиперандрогении появляются угри, гирсутизм, гипертрихоз, алопеция.
Эндокринное бесплодие у женщин: что это, формы и возможные причины, методы лечения и профилактики сбоев, советы докторов
Эндокринное бесплодие – один из основных диагнозов, который слышат супружеские пары при невозможности зачатия.
Это комплекс гормональных нарушений, в основе которого лежит дисфункция яичников: нерегулярная овуляция или ее отсутствие.
Нарушение взаимодействия щитовидной железы, надпочечников коры головного мозга, половых желез приводит к тому, что женщина не может забеременеть в течение длительного периода.
Эндокринное бесплодие у женщин не всегда поддается ранней диагностике ввиду отсутствия выраженной симптоматики. Только тщательное обследование организма с применением лабораторных и инструментальных методов исследования позволит установить правильный диагноз.
Этимология
Эндокринное бесплодие у женщин – наиболее часто встречающийся вид бесплодия (в 35 – 40 % случаев ставят именно такой диагноз), включающий в себя различные гормональные нарушения в организме.
Если пара не может зачать ребёнка в течение года регулярной половой жизни без использования средств контрацепции, есть смысл обратиться к врачу для обследования и выяснения причин не наступающей беременности. Такое заболевание, как гормональное бесплодие, всегда связано с нарушением функции яичников, а конкретнее — с нарушением процесса овуляции.
Обычно эти проблемы сопровождаются сбоями менструального цикла (увеличением длительности цикла, зачастую отсутствием менструации), а также менструальными болями, склонностью к циститу, выраженным синдромом ПМС.
Если ваш цикл нерегулярен, месячные приходят редко, являются слишком скудными или вовсе отсутствуют, это повод обратиться к врачу!
Недостаточность лютеиновой фазы менструального цикла (НЛФ)
Фаза желтого тела является последним этапом менструального цикла. Начало периода — сразу же после овуляции, во время которой яичники выпускают яйцеклетку. Окончание — начало менструации (конец цикла). Обычно длится от десяти до шестнадцати дней, а в среднем — четырнадцать.
НЛФ — это «современная» болезнь, которая впервые была описана в 1949 году. Частота развития 3-21%. Представляет собой гетерогенное расстройство, характеризующееся гипофункцией желтого тела яичника.
Недостаточность синтеза прогестерона (стероидный гормон) влияет на женский организм и приводит к многим аномалиям:
- критическому изменению функций фаллопиевых труб;
- дефициту секреторной трансформации эндометрия;
- сбою имплантирования оплодотворенной яйцеклетки;
- непроизвольному выкидышу в начале беременности.
Патогенез:
- Сбой функционирования гипоталамо-гипофизарной системы (врожденный, приобретенный);
- Физический и психологический стресс;
- Травма;
- Нейроинфекция головного мозга;
- Анорексия;
- Избыточный вес;
- Гиперандрогения;
- Воспаление придатков (аднексит, сальпингоофорит);
- Идиопатическая гиперпролактинемия;
- Патология желтого тела;
- Гипотиреоз и гипертиреоз.
Синдром лютеинизации неовулировавшего фолликула (ЛНФ-синдром)
Точного определения аномалии, как и причин развития до сих пор не существует. Встречается в 12-31% случаях необъяснимого бесплодия.
Синдром характеризуется преждевременным образованием желтого тела преовуляторного фолликула без овуляции с циклическими выделениями прогестерона и заторможенным секреторным изменением эндометрия.
Предположительно толчком для развития патологии служит:
- Стресс;
- Обменные нарушения в яичнике;
- Гирсутизм;
- Гиперпролактинемия;
- Гиперандрогения яичникового, надпочечникового или смешанного генеза.
Почему возникла патология?
Врачи называют ряд причин, которые могут вызвать эндокринный фактор бесплодия.
- Нарушение связи гипоталамус-гипофиз-яичники. Именно гипоталамус и гипофиз отвечают за женский менструальный цикл. Но если у женщины была травма головы или грудной клетки, работа этих отделов головного мозга может прийти в расстройство и повлечь за собой прекращение процесса овуляции.
- Недостаток женских половых гормонов. Дефицит эстрогена и прогестерона в женском организме может привести к изменениям в структуре эндометрия и маточных труб и сделать невозможным прикрепление плодного яйца. Вследствие чего у женщины возникают проблемы с вынашиванием беременности.
- Избыток мужских половых гормонов. Существует такое довольно серьёзное заболевание, как поликистоз яичников. Оно характеризуется увеличением яичников в размерах, образованием в них множественных кист, в результате чего не созревает доминантный фолликул, и овуляция не происходит.
- Избыточность или недостаточность веса. Ожирение или, напротив, патологически низкий вес может быть следствием гормональных нарушений в организме и является своего рода сигналом начать обследование.
- Раннее начало менопаузы. Синдром истощённых яичников (так называют преждевременное прекращение функционирования яичников) может возникнуть и у молодой женщины в возрасте 35 – 40 лет.
- Генетические заболевания. Хромосомные мутации могут также стать причиной бесплодия, поэтому парам, планирующим беременность, часто рекомендуют обратиться с целью получения консультации и установления рисков к врачу-генетику.
- Стресс. Длительное воздействие стресса отрицательно сказывается на состоянии организма в целом и репродуктивной системе в частности.
Это основные причины бесплодия гормонального генеза. В процессе обследования пациента специалист может установить и другие факторы, повлёкшие за собой такую патологию. Например, сахарный диабет может стать источником проблем, связанных с не наступлением беременности.
Как проходит обследование?
Прежде всего, врач в ходе беседы с пациенткой собирает анамнез, то есть получает сведения об образе жизни больного, о перенесённых заболеваниях, об истории текущей болезни. После осмотра врач назначает ряд анализов и обследований. Будьте готовы к тому, что врач спросит вас, чем вы болели в детстве, какие симптомы болезней вас беспокоят в текущий момент, как протекали ваши менструации на протяжении всей жизни.
В домашних условиях женщине предлагается воспользоваться тестами на овуляцию и составить график базальной температуры. Эти несложные исследования помогут установить наличие или отсутствие овуляции.
Лабораторные исследования
Для точной постановки диагноза врачу необходимо полностью провести диагностику.
- Ультразвуковая диагностика для определения количества фолликулов в яичниках.
- Назначается биопсия эндометрия для выявления аномалий в секреторной трансформации эндометрия. Она может выявить гиперплазию (разрастание) внутренней слизистой оболочки матки, что будет свидетельствовать о дисбалансе гормонов: повышенному числу эстрогенов и пониженному количеству прогестерона.Ее проводят за 2-3 дня до начала менструации.
- Лапароскопия после овуляции для выявления “стигмы” на месте овулировавшего фолликула.
- Если у врача возникают подозрения на сбои в гормональном плане, он назначает анализы крови на гормоны:
Как лечить эндокринное бесплодие?
Лечение эндокринного бесплодия полностью зависит от формы развития патологии. При НЛФ лечение сложное, поскольку это мультифакториальное состояние. Для повышения эффективности следует точно выявить причину развития аномалии. При ЛНФ-синдроме специального лечения не существует. Это связано с невозможностью установить причину аномалии и ее этиологию.
Поэтому врачи назначают терапию как при ановуляции. После полного обследования врач разрабатывает схему лечения. Как правило, это назначение медикаментов для регуляции уровня гормонов в организме, а затем — для стимуляции овуляции. В более чем 70 % случаев лечение даёт положительные результаты, и пациентки получают возможность зачать, выносить и родить долгожданного малыша.
В отдельных ситуациях (например, поликистоз яичников) женщине может потребоваться оперативное вмешательство, если консервативное лечение не приносит нужных результатов. Если диагноз осложняется ожирением, сахарным диабетом и другими заболеваниями, в первую очередь внимание уделяется корректировке этих проблем.
Эндокринное бесплодие: диагностика заболевания и его формы, причины появления и лечение у женщин или мужчин или его симптомы
Эндокринное бесплодие – один из основных диагнозов, который слышат супружеские пары при невозможности зачатия. Это комплекс гормональных нарушений, в основе которого лежит дисфункция яичников: нерегулярная овуляция или ее отсутствие.
Нарушение взаимодействия щитовидной железы, надпочечников коры головного мозга, половых желез приводит к тому, что женщина не может забеременеть в течение длительного периода.