Если вы решились на ЭКО, или Что нужно знать о процедуре экстракорпорального оплодотворения
ЭКО, или экстракорпоральное оплодотворение, используется во всем мире уже почти 40 лет. Для многих пар это единственный способ наконец-то завести детей. ЭКО способно помочь даже в тех случаях, когда естественное зачатие практически невозможно. Что это за процедура, безопасна ли она, как проходит подготовка к ЭКО и во сколько оно обойдется?
Суть процедуры ЭКО
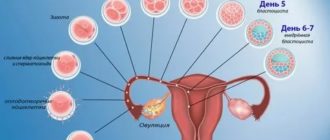
ЭКО представляет собой оплодотворение вне тела: яйцеклетки и сперматозоиды изымаются из тела, оплодотворение происходит в лабораторных условиях. Затем оплодотворенные яйцеклетки помещаются в инкубатор на 5-6 дней и в процессе деления подсаживаются в матку.
Некоторое время назад в контексте применения процедуры ЭКО очень остро стоял морально-этический вопрос. Дело в том, что прежний уровень технологий ставил участников программы искусственного оплодотворения перед выбором: забеременеть с высокой вероятностью после переноса 3–8 эмбрионов или отказаться от затеи совсем.
Почти все выбирали первый вариант. Именно в результате такой тактики и возникали многоплодные беременности. Обычно счастливые родители оставляли все прижившиеся эмбрионы, потому 10-15 лет назад результатом ЭКО почти всегда становилась двойня или тройня.
Тем не менее были случаи, когда принималось решение об удалении «лишних» эмбрионов, что с точки зрения морали недопустимо.
В связи с развитием в последние 10 лет технологии криоконсервации выживаемость эмбрионов повысилась до 99,8%, а значит — и необходимость подсадки нескольких эмбрионов отпала, как и риск вероятной резекции. Хотя подобный подход применяется еще не во всех клиниках, тенденция ярко прослеживается. Сегодня в России в 7 из 10 случаев переносят лишь один эмбрион.
Такая тактика позволяет практически полностью избежать многоплодия. И дело здесь не только в морально-этических нормах, но и в медицинской предосторожности. При двойне увеличивается риск преждевременных родов, дети могут родиться недоношенными, и, как следствие, выше заболеваемость, инвалидность и смертность младенцев.
В частности, риск детского церебрального паралича у двойняшек в 9 раз выше, чем у детей, выношенных в результате одноплодной беременности.
Показания к назначению
ЭКО показано во многих случаях бесплодия, которые невозможно вылечить иным путем — при серьезных патологиях маточных труб, вызвавших их непроходимость и даже при их полном отсутствии, малом количестве полноценных подвижных сперматозоидов у партнера, иммунологическом бесплодии, эндометриозе.
Полезная информация
Сегодня в России есть возможность сделать ЭКО бесплатно по программе ОМС практически при любой форме бесплодия.
Противопоказания
У ЭКО есть и противопоказания. Процедура не проводится в случаях:
- психических заболеваний, при которых противопоказаны беременность и роды;
- патологий женских половых органов, исключающих нормальное вынашивание беременности;
- любых опухолей органов репродуктивной системы и злокачественных новообразований вообще, а также острых воспалительных процессов в женском организме.
Методики
У ЭКО существует несколько разновидностей, и специалист подбирает методику проведения процедуры в зависимости от причины бесплодия.
Базовая методика ЭКО, описанная выше, нередко дополняется вспомогательными технологиями.
ИКСИ — этот метод предполагает искусственное введение сперматозоида в яйцеклетку при помощи очень тонкой иглы. ИКСИ используется, если сперматозоиды партнера неподвижны и не способны самостоятельно оплодотворить яйцеклетку. ИКСИ также проводят при крайне малом количестве сперматозоидов и даже при их полном отсутствии в эякуляте. В последнем случае сперматозоид получают при помощи пункции яичка. ИКСИ показан для женщин старше 40 лет.
ПИКСИ — модификация метода ИКСИ, для которой отбираются только зрелые сперматозоиды. Если при ИКСИ их отбор производится только по визуальным признакам, то при ПИКСИ проводится специальный тест.
IVM предполагает изъятие недозрелых яйцеклеток. Дозревают они уже в пробирке, в лабораторных условиях. Позволяет избежать гормональной стимуляции, а также применяется в том случае, если стимуляция не дает результата.
Вспомогательный хетчинг — технология, облегчающая имплантацию эмбриона в матку. В норме эмбрион окружен тонкой оболочкой, которая разрушается перед имплантацией. Хетчинг — искусственное разрушение этой оболочки.
Подготовка к ЭКО, проведение процедуры и наблюдение после ЭКО
Подготовка к ЭКО занимает около 2–3-х недель и включает в себя анализы для обоих супругов. Женщины проходят гинекологический осмотр, УЗИ органов малого таза, сдают кровь на ВИЧ, гепатит, сифилис, на уровень гормонов, мазок на инфекции. Мужчинам также назначаются исследования крови и мазка на инфекции, а также спермограмма.
После получения результатов анализов врач будет обладать всей необходимой информацией, а значит, достоверно установит причину бесплодия и подберет подходящий метод ЭКО.
Проведение ЭКО обычно начинается с гормональной стимуляции — женщина принимает гормоны, благодаря которым у нее вызревает несколько яйцеклеток за один цикл. Обычно продолжительность этого этапа составляет 2 недели.
В момент наступления овуляции яйцеклетки извлекаются из яичников при помощи пункции. Процесс контролируется с помощью УЗИ.
Затем яйцеклетки оплодотворяются спермой партнера или донорской. Сперма для оплодотворения проходит определенную подготовку — сперматозоиды отделяются от семенной жидкости. Иногда для получения сперматозоидов требуется пункция яичек.
Яйцеклетка соединяется со сперматозоидом в лабораторных условиях обычным путем или посредством ИКСИ и переносится в инкубатор на 5–6 дней.
Если оплодотворение произошло, эмбрион проверяют на жизнеспособность и отсутствие патологий: синдрома Дауна, гемофилии и др. Сегодня возможно провести такое тестирование даже на том этапе, когда зародыш состоит всего из 6–8 клеток.
Однако гораздо безопаснее для эмбриона сделать это, когда он состоит из 60–150 клеток: именно так поступают в современных лабораториях.
Если эмбрион соответствует требованиям, он подсаживается в матку посредством катетера. Разрешено переносить несколько эмбрионов, но современные клиники в большинстве случаев переносят один, а остальные замораживаются на тот случай, если первая попытка ЭКО закончится неудачей. Об этом мы подробно говорили в начале статьи.
После имплантации женщина иногда снова проходит курс гормонотерапии, задача которого — поддержать беременность и минимизировать риск выкидыша. Но необходимость в этом возникает не всегда, в 60-70% случаев врачи переносят эмбрионы в естественном цикле женщины, следующем после месяца, когда проходила стимуляция и забор яйцеклеток. Это позволяет получить беременность, которая по физиологии совершенно не отличается от естественной.
Протекание беременности после ЭКО ничем не отличается от обычной беременности, да и процесс родов будет точно таким же.
Оценка эффективности
Эффективность ЭКО очень высока. Ежегодно во всем мире проводятся сотни тысяч протоколов ЭКО, и многие из них заканчиваются удачей с первой же попытки.
В среднем шансы забеременеть после первого ЭКО составляют 25–50% — статистика разнится от страны к стране, от клиники к клинике. Важен возраст будущей мамы, а также «стаж» бесплодия.
При диагностированном на ранней стадии бесплодии шансы забеременеть после ЭКО выше, чем через 10–15 лет с момента постановки диагноза. Именно поэтому тянуть с ЭКО не стоит.
Средний показатель успеха после первой попытки ЭКО — около 30%. При использовании замороженных эмбрионов, ооцитов и сперматозоидов статистика разнится. Так, с замороженными эмбрионами в среднем по России шансы приживаемости одного эмбриона 20%, в хороших клинках этот процент выше — 35–42%. При использовании замороженных ооцитов ситуация схожая. В случае применения криосперматозоидов никакой разницы с обычной программой нет.
Протокол ЭКО в естественном цикле, то есть без гормональной стимуляции, эффективен приблизительно в 18% случаев.
Идеальный возраст для ЭКО у женщин — до 35 лет. Если у молодых мам после ЭКО успешная беременность наступает почти в каждом третьем случае, то у женщин старше 40 лет появлением долгожданного малыша заканчивается лишь один из восьми протоколов ЭКО. После 45-ти наступление беременности маловероятно, однако шансы все же есть. В большинстве случаев успеха удается добиться при использовании донорских ооцитов, шансы на успех при этом такие же, как и в возрасте до 35 лет.
Безопасность для здоровья матери и ребенка
Хорошая новость состоит в том, что ЭКО можно проводить столько раз, сколько необходимо и сколько позволяют финансы. При отсутствии противопоказаний процедура безвредна и малотравматична. Правда, речь идет о процедуре ЭКО без предварительной гиперстимуляции — гормональная терапия нон-стоп все же чревата последствиями: здесь безопасность зависит от правильно выбранной тактики и профессионализма врачей. Сегодня риск осложнений в программах ЭКО можно свести к минимуму.
Справка
Риск осложнений при беременности и родах многократно превышает риск, связанный с проведением ЭКО.
Безопасна процедура и для зачатых таким образом детей. Российское исследование, проведенное Ассоциацией репродукции человека, в ходе которого велось долгосрочное наблюдение за 27 000 «детей из пробирки», ясно показало, что они ничем не отличаются от своих сверстников, зачатых без помощи медицины. Есть данные о том, что такие дети показывают более впечатляющие успехи в учебе, но чаще болеют.
Эта корреляция легко объяснима. Большинство решившихся на ЭКО — женщины старше 30 лет с доходом выше среднего. «Малыши из пробирки» — долгожданные дети из состоятельных семей, и родители нередко проявляют гиперопеку, всерьез беспокоясь из-за каждого мелкого и даже воображаемого недомогания.
К тому же такие семьи могут позволить дать детям лучшее образование, чем и объясняются их академические успехи.
Протокол экстракорпорального оплодотворения позволяет тем, у кого проблемы с зачатием ребенка, вновь обрести надежду на рождение долгожданного малыша. Современные медицинские технологии и подходы врачей обеспечивают высокий уровень эффективности процедуры. Но важно правильно подобрать клинику.
Источник: https://www.kp.ru/guide/protsedura-ieko.html
Как берут яйцеклетку у женщины: подготовка и пункция
Одним из инновационных современных методов оплодотворения, который позволяет стать родителями бездетным семейным парам, является ЭКО. Каждой женщине, решившейся на ответственный шаг, необходимо знать, как именно берут яйцеклетку у женщины для последующего оплодотворения. Таким образом, можно избежать сомнений и страхов перед неизвестной процедурой.
Особенность ЭКО
О понятии донорской яйцеклетки в стране заговорили только в восьмидесятых годах. На сегодняшний день она считается наиболее популярной. К ЭКО обращается множество супружеских пар, имеющих проблемы с оплодотворением.
В процессе процедуры яйцеклетку, как собственную, так и полученную от донора переносят в тело пациентки. При этом, оплодотворение производят мужским генетическим материалом мужа (спермой). При необходимости альтернативой становится донор. Если берут сперму супруга, он считается генетическим отцом. В противоположном случае ребёнок будет чужеродным по генетике.
Сколько яйцеклеток нужно для ЭКО?
Во время процедуры берут пункцию от 7 до 20 ооцитов. Их количество зависит от возраста и здоровья пациентки. Независимо от случая, минимальное количество ооцитов не должно быть менее 7.
Сама процедура не должна вызывать боязни, так как она является распространенной и давно применяется, поэтому берут яйцеклетки почти безболезненно. Для многих семейных пар ее успешное проведение является залогом долгожданного результата и появление на свет ребеночка. Гарантией результативности ЭКО выступает соблюдение всех нюансов и рекомендаций доктора.
Перед забором женщине необходимо пройти ряд дополнительных исследований и гормональную подготовку.
Благодаря современной процедуре, можно родить малыша , будучи бездетной или предоставить возможность стать счастливой матери другой женщине.
Как происходит забор?
Для забора материала следует придерживаться последовательности этапов. Также нужно следовать всем нюансам и выдержать время слияния клеток, которые будут готовы к имплантации.
Подготовительный этап
В первую очередь, накануне забора яйцеклетки, пациентка отказывается от приема пищи. Питье нельзя употреблять, как минимум, за два часа до пункции. Немаловажным нюансом является опорожнение мочевого пузыря и кишечника накануне ЭКО. Пациентка должна заблаговременно прибыть в клинику и сменить одежду на стерильную.
Забор яйцеклеток
Этот шаг — основной и проводится под общим наркозом. В результате прокола фолликула, из женских репродуктивных органов извлекают яйцеклетку. При этом специальная иголка, вместе с яйцеклеткой вытягивает генетическую жидкость. Именно таким нехитрым способом и берут яйцеклетку у женщины.
В этом видео все подробно показано:
Только в отдельных случаях, если пациентка согласна, доктор рекомендует проводить забор под местным наркозом. Альтернативой ему может служить местное обезболивание, которое служит защитой генетическому материалу от негативного воздействия препаратов.
Оплодотворение
Этапы ЭКО
На следующем этапе яйцеклетку оплодотворяют сперматозоидами донора или мужа. Доктор назначает дату, когда женщине необходимо явиться для введения эмбриона в матку. На результативность процедуры влияет соблюдение мужчиной медицинских рекомендаций и ведение правильного образа жизни. Перед оплодотворением мужчина сдает спермограмму несколько раз для определения свойств спермы.
Так сперматозоид оплодотворяет яйцеклетку
Яйцеклетки можно заморозить жидким азотом и поместить их в специальный банк яйцеклеток (криобанк). Можно воспользоваться ими в нужный вам момент (разморозить, оплодотворить, подсадить в матку). В среднем в месяц за хранение биоматериала берут от 1000 рублей в месяц.
Заморозка яйцеклетки
Период реабилитации
На этом этапе, именуемом послеоперационным периодом, в результате использования анестезии, пациентка может испытывать небольшое головокружение и слабость. В скором времени ситуация стабилизируется и признаки проходят. Женщина не должна пугаться возможных кровянистых выделений, тянущих болей внизу живота. Такие симптомы считаются нормой и вскоре проходят.
Доктор назначает спазмолитические и противовоспалительные препараты. В отдельных случаях необходим серьёзный медицинский контроль. Сигналом к таковому может служить головокружение, нарушение ритма сердца, скачки давления, непреходящие боли и сильное кровотечение, которые могут беспокоить более суток.
Советы
Планируя обратиться к ЭКО, необходимо придерживаться рекомендаций доктора на протяжении длительного периода времени. Яйцеклетку берут лишь в случае отличного состояния здоровья и если женщина не имеет серьезных хронических заболеваний.
Секреты здоровой беременности
- Препараты и биологически активные добавки принимаются только по разрешению доктора.
- На протяжении всей беременности необходимо внимательно следить за здоровьем, чтобы не заразиться ОРВИ.
- Регулярный прием витаминов, рекомендуемых врачами.
- Употребление алкогольных напитков, никотина, кофе строго запрещено.
- Период вынашивания ребенка важно правильно составить меню и не прибегать к диетам.
- За 4 дня до забора яйцеклеток — половой покой.
- Умеренная физическая активность и исключение эмоциональных стрессов.
Подробнее о течении беременности после ЭКО читайте здесь.
Соблюдая все вышеперечисленные правила, можно надеяться на желанный результат. В результате искусственного оплодотворения важно обязательно медикаментозная поддержка, которая исключит риск осложнений.
Не забывайте писать комментарии и ставить оценку статье. Расскажите нам о том, как брали яйцеклетку у Вас, всем будет очень интересно. Также можно поделиться статьей в социальных сетях просто репостнув ее с помощью кнопок снизу. Спасибо за посещение, надеемся этот материал был вам полезен.
Источник: https://ekobesplodie.ru/eko/kak-berut-yajtsekletku-u-zhenshhiny
Какие шансы забеременеть при процедуре ЭКО?
Если в течение года супружеской жизни без предохранения пара не может зачать ребенка, врачи рекомендуют пройти всестороннее обследование, чтобы выявить причину бесплодия.
Когда выявляется диагноз и традиционные способы коррекции здоровья не помогают, врач советует парам использовать метод ЭКО — искусственное осеменение и трансплантация эмбриона в полость матки.
Почти все будущие родители, которым советуют этот метод оплодотворения, спрашивают: «Какие шансы забеременеть при ЭКО»?
Средняя статистика
К сожалению, никто не может сказать точные данные, ведь все зависит от многих факторов. Тем не менее, общепризнано, что при различных формах бесплодия шансы забеременеть при ЭКО составляют 40-45%. Однако необходимо учитывать форму заболевания, возраст партнеров, наличие хронических и заболеваний, передающихся половым путем и так далее.
По медицинской статистике, средний процент зачатия у женщин после 40 лет составляет 30-35%. Если у матери диагностируется обструкция фаллопиевых труб, вероятность беременности с ЭКО будет составлять около 40-45%. При эко при эндометриозе шансы забеременеть составляют всего 10%.
Многие спрашивают: «ЭКО или процедура ИКСИ где больше шансов забеременеть»? Следует понимать, что это два совершенно разных способа лечения бесплодия, которые в большинстве случаев сочетаются: ЭКО+ИКСИ.
Протокол ЭКО состоит из стандартных манипуляций, различается только длительность каждого этапа и используемые медицинские препараты:
- Стимуляция овуляции.
- Забор яйцеклеток.
- Оплодотворение их «in vitro».
- Выращивание эмбрионов до 2-5-дневной стадии.
- Перенос эмбрионов в матку.
- Поддержка ранней беременности после оплодотворения in vitro.
Поэтому шансы забеременеть с помощью метода IVF увеличиваются с каждым шагом программы. Ведь иногда женщину снимают с протокола из-за плохого ответа яичников или недостаточного роста эндометрия.
Основные этапы ЭКО
Программа начинается со стимуляции яичников. Под влиянием гормонов в них растет не 1-2 яйцеклетки, а намного больше. Далее определяют ультразвуковое созревание фолликулов, после чего происходит пункция: забор материала с яичников под наркозом. Каждая полученная яйцеклетка оплодотворяется спермой мужа, которую он сдается в тот же день. Ооциты помещают в инкубатор для дальнейшего развития.
Когда эмбрионы достигают необходимой стадии, эмбриологи по специальным параметрам отбирают лучшие и переносят в матку женщины.
После этого она принимает курс лекарств, предназначенных для поддержания беременности. Через 2 недели берется кровь с вены на определение количества ХГЧ –показатель беременности. При отсутствии зачатия поднимается вопрос о повторном искусственном осеменении.
Считается, что если последующая попытка не будет успешной, необходимо пересмотреть план лечения. Как правило, рекомендуется трехмесячный перерыв между протоколами. В течение этого времени репродуктолог сможет проанализировать причины неудачи, а женский организм восстановится. Возможно, врач изменит препараты, стимулирующие яичники или посоветуют использовать донорский материал.
Кроме того, пациенты пройдут обследования, которые помогут выявить причину неудачи.
Эко с донорскими программами
Иногда процедура искусственного оплодотворения проходит с участием донорского материала: сперма или яйцеклетка. Это может быть в случае мужского фактора бесплодия или женского. Процент успеха зависит в первую очередь от здоровья донора и подготовки женщины к процедуре. Если женщина абсолютно здорова, а мужчина бесплоден, репродуктолог предлагает использование донорской спермы. Шансы на успех в этом случае достигают 85-99%, так как фактически это зачатие здоровых людей.
Если мужчина здоров, а у женщины низкий овариальный ответ или отсутствие яичников, то предлагается донорская яйцеклетка. В этом случаи шансы намного меньше, ведь учитываются многие факторы: причины низкого овариального резерва, наличие хронических патологий, состояние эндометрия и т.д. Поэтому при эко с донорской яйцеклеткой процент успеха составляет 38-49%.
Причины неудачного эко и как повысить шансы
Основные причины неудачи, применяя экстракорпоральный метод:
- Неправильно выбранная репродуктологом тактика лечения: короткий протокол вместо длинного, слабая гормональная поддержка, не эффективный подбор медикаментов для стимуляции овуляции.
- Выбор клиники: старое оборудование, не профессиональные эмбриологи, большие очереди и, соответственно, отношение к экошнице как к «очередной», без тщательного разбора ее проблемы.
- Поведение пациентки: нарушение запретов врача (алкоголь, секс, физические нагрузки), эмоциональные потрясения, не соблюдение дозировок и времени введения лекарств.
Для того, чтобы повысить шансы, необходимо чувствовать врача. Если на приеме, вы ощущаете негатив и видите не профессионализм, то смело уходите. Только доверие и совместная работа с репродуктологом — гарант успеха.
Основные рекомендации:
- Минимум физического и эмоционального напряжения;
- Побольше лежать;
- Свежий воздух;
- Полноценное питание;
- Уверенность что все получится.
Имплантация эмбриона — процесс сложный и никогда не знаешь, что может стать причиной неудачи.
Что говорят экошницы
Для будущих мам форум становится своеобразной Меккой. Именно там девочки делятся неудачами, советами и ощущениями. Многие беременеют с первой попытки, некоторые заходят на четвертый протокол. Во многих группах созданы своеобразные анкеты, в которых женщина кратко описывает причину бесплодия, клинику, количество протоколов, применяемые препараты, ощущения в них. В любом случае такие сообщества дают психологическую поддержку, которой так не хватает женщинам.
Многие скрывают свое бесплодие и такие попытки забеременеть, поэтому в лице экошниц они находят необходимую поддержку и нужный совет. По статистике, вторая и третья попытки ЭКО являются наиболее эффективными. Шансы повышаются, потому что репродуктолог учитывает ошибки первого протокола. Так что не отчаивайтесь — и вы обязательно добьетесь успеха. Кстати, бывают случаи, когда зачатие произошло после 7-й попытки ЭКО.
Поэтому все будет отлично, и вы услышите заветное слово «Мама».
Источник: https://EkoZachatie.ru/eko/kakie-shansy-zaberemenet-pri-eko.html
Как происходит процедура ЭКО поэтапно: подробное описание процесса
Мужчине необходимо сдать спермограмму— это анализ семенной жидкости, определяющий репродуктивную способность мужчины. Сдать этот анализ есть возможность и в нашей клинике. Этот анализ делают перед первый этапом ЭКО, как процесс сдача спермограммы достаточно прост. Сперма сдается путем эякуляции в клинике в день ее проверки.
Для этого в клинике есть специальное комфортабельное помещение, бесплатно выдается специальный контейнер. Если мужчина испытывает дискомфорт и не уверен в положительном исходе эякуляции в клинике, допускается сделать это в домашних условиях. Для этого в аптеке необходимо купить специально предназначенный для этого контейнер.
После сбора спермы в течение двух часов необходимо привести семенную жидкость на анализ.
Спермограмма позволяет установить фертильность мужчины, выявить существующие заболевания половой системы. Если по результатам анализа будут обнаружены отклонения от нормы спермограммы, то необходима консультация с врачом-андрологом для того, чтобы понять можно ли откорректировать нарушения, с чем они связаны. Возможны иные медицинские проблемы, например, генетические дефекты Y хромосоме.
Подобные дефекты иногда являются причиной мужского бесплодия. Мужчины с врожденным отсутствием каналов, по которым сперма выходит из яичек — семявыводящих протоков — часто мужчины с этим дефектом являются носителями заболевания муковисцидозом. Если будет обнаружена данная проблема, следует провести генетическое обследование.
Также мужчина должен сдать мазок из уретры. Этот анализ выявляет такие заболевания, как простатит, уретрит, заболевания передаваемые половым путем. Полный список анализов Вы сможете узнать в статье «Подготовка к ЭКО: анализы, которые необходимо сдать». Следует сдать анализ на инфекции и скрытые инфекции ( TORCH-инфекции).
Хочется напомнить, что для получения корректного результата стоит соблюсти следующие правила:
Воздержитесь от половых актов. Оптимально — 4 дня.Исключите алкогольные напитки, снотворные и успокаивающие средства в течение данного срока.Избегайте посещение саун, бань, горячих ванн.
Ниже приведем расшифровку заключений спермограммы
Источник: https://www.spbivf.com/kak-proishodit-procedura-eko
Почему яйцеклетка не оплодотворяется при ЭКО?
Целый ряд различных заболеваний приводит к бесплодию, причем мужское бесплодие встречается так же часто, как и женское. Но есть небольшой процент пар, причины бесплодия у которых так и не выявлены. Почему яйцеклетка не оплодотворяется иногда выяснить очень сложно. Больным рекомендуют воспользоваться вспомогательными репродуктивными технологиями, сделать ЭКО.
Многим парам ЭКО помогло стать счастливыми родителями, но бывает и неудачное ЭКО. Одной из причин неудачи является то, что не оплодотворяется яйцеклетка при ЭКО.
Почему так происходит и как этого избежать?
Причины этого явления еще недостаточно изучены, и хотя почти в каждом протоколе бывают случаи, что не оплодотворилась яйцеклетка при ЭКО, часть оплодотворенных яйцеклеток обычно составляет 70%. Это считается хорошим показателем, но он может быть различным в разных клиниках, когда зависит от методики проведения, питательной среды или опыта эмбриолога.
Но даже в самых благоприятных условиях, у опытного эмбриолога бывает, что при ЭКО не оплодотворились яйцеклетки, или из 15—16 развивающихся фолликулов только 1—2 ооцита оплодотворяются. Даже такие ооциты могут оказаться некачественными и не имплантироваться при переносе. Чтобы понять, почему не оплодотворяется яйцеклетка при ЭКО, нужно поэтапно изучить процедуру созревания и извлечения ооцитов.
Для получения яйцеклеток женщине проводят контролируемую стимуляцию яичников. В зависимости от диагноза, гормонального фона используют короткий или длинный протокол, для их проведения применяют различные гормональные препараты.
Организм каждой женщины может по-разному отреагировать на тот или иной препарат.
Так, неправильно подобранное лекарственное средство, дозировка, могут привести к тому, что во время стимуляции разовьется мало фолликулов, или, наоборот, возникнет синдром гиперстимулированных яичников.
За созреванием фолликулов наблюдают по УЗИ, и когда они достигают размера 18—20 мм, проводится пункция. Во время пункции не из всех фолликулов получают созревшие яйцеклетки. Некоторые из фолликулов не имеют яйценосного бугорка, с возрастом в яичниках женщины количество таких фолликулов увеличивается, поэтому количество фолликулов на УЗИ не всегда соответствует количеству полученных яйцеклеток.
Почему яйцеклетка не оплодотворяется. Гипотезы
Качество ооцитов также бывает различным. Фолликулы созревают неравномерно, и судить о том зрелая, недозрелая или перезрелая яйцеклетка находится в фолликуле только по его размеру, нельзя. Незрелая яйцеклетка, причины ее незрелости могут быть связаны с видом протокола, препаратами, используемыми при нем, состоянием яичников, не выявленными генетическими мутациями не всегда оплодотворяется. Есть разные гипотезы, почему яйцеклетка не оплодотворяется при ЭКО:
- недостаточное количество рецепторов на внешней оболочке ооцита, к которому должен прикрепиться сперматозоид для оплодотворения или их отсутствие;
- патологии блестящей оболочки, которые препятствуют проникновению сперматозоида, это может быть связано с наследственностью, мутациями;
- толстая внешняя оболочка ооцита, бывает у перезрелых яйцеклеток;
- другие факторы, которые не были учтены при подготовке к ЭКО, например, антиспермальные антитела у мужчины, не обнаруженные ранее, или технические накладки, когда ооциты извлекли, а сперму получили с опозданием.
Рекомендации врачей
Яйцеклетка в организме женщины жизнеспособна в течение 12—24 часов, а на питательных средах этот срок может сократиться. Чаще всего точно узнать, почему не оплодотворилась яйцеклетка при ЭКО не удается, так как еще не разработаны методы, позволяющие определить зрелость яйцеклетки до процедуры. Поэтому если не оплодотворилась яйцеклетка при ЭКО, то врачи рекомендуют в следующем протоколе делать ЭКО и ИМСИ. Конечно, можно пойти и другим путем, сделать следующее:
- пройти повторное обследование на антиспермальные антитела;
- сделать медико-генетические анализы;
- провести электронно микроскопическое исследование сперматозоида (ЭМИС);
- поменять протокол стимуляции, использовать для него другой препарат;
- исключить возможность технических проблем, сменить врача, клинику.
Конечно, все это сложно, многие анализы дорогостоящие и не всегда можно выявить истинную причину. А вот ИМСИ, это достаточно эффективный метод, с его помощью сразу исключается несколько причин, которые могли препятствовать оплодотворению, например, толстая внешняя оболочка ооцита, отсутствие рецепторов на ней. При проведении ИМСИ, вероятность оплодотворения возрастает и составляет 75—80%.
Так как во время ИМСИ генетический материал мужчины попадает непосредственно внутрь ооцита, остается только ждать, когда яйцеклетка начнет дробиться. К сожалению, даже ИМСИ не может быть гарантией получения эмбриона для подсадки. В некоторых случаях дробления не происходит и зигота погибает.
Если ЭКО с ИМСИ дает такой результат, то высока вероятность, что качество яйцеклеток у женщины низкое, есть какие-то патологии, которые еще не изучены специалистами. Единственный выход для таких пар, это использовать донорскую яйцеклетку.
Многие женщины не хотят вынашивать и растить чужого для нее ребенка, но им необходимо понять, что если ооциты плохо оплодотворяются, вероятность того, что эмбрион, полученный из них, может иметь какие-то патологии, а использование ооцита донора позволит родить здорового ребенка.
Источник: https://www.eko-blog.ru/articles/ne-oplodotvoryaetsya-yaycekletka/
На какой день цикла подсаживают эмбрион при ЭКО: забор материала и оплодотворение
Перед тем как стать клиентами клиники репродуктивной медицины женщины задаются вопросами, о том как проходит процедура искусственного оплодотворения и на какой день менструального цикла подсаживают эмбрион при ЭКО. Данная дата не фиксирована и на врачебное решение могут влиять те или иные факторы. Разберем в данной статье, от чего зависит дата переноса и другие нюансы выбора дня оплодотворения.
Как проводится ЭКО
Само экстракорпоральное оплодотворение имеет важные этапы и до, и после переноса эмбриона:
- определение схемы или протокола;
- подбор гормонального лечения;
- стимуляция выработки яйцеклеток;
- поддержка созревания ооцитов;
- пункция фолликулов;
- культивирование эмбрионов;
- перенос зародышей в полость матки;
- гормональная поддержка имплантации;
- тест на беременность;
- подтверждение зачатия.
Все вместе эти стадии и будут определять точную дату подсадки и последующие манипуляции.
Узнайте схему протокола ЭКО в естественном цикле в статье по ссылке.
Что такое стимуляция
Стимулируют овуляцию в тех случаях, когда наступление беременности не происходит из-за неспособности яичников сформировать зрелую яйцеклетку. Прямое показание для стимулирования – отсутствие зачатия на протяжении 6 месяцев и больше.
задача процедуры – под воздействием определенных лекарственных препаратов помочь организму выработать хорошую яйцеклетку и обеспечить разрыв фолликулярного мешочка.
Когда делают стимуляцию
На какой день женского цикла начинают стимуляцию при ЭКО, определяет схема, точнее протокол, по которому проводится процедура. Его подбирает репродуктолог на основе здоровья пациентки, состояния ее цикла, наличия неудачного подсаживания зародышей в прошлом, массы тела.
Существует несколько протоколов:
Ультракороткий
Назначается с 2, 3 или 5 дня и продолжается от 8 до 12 суток. Отличается наименьшей нагрузкой на женский организм и минимальным количеством негативных последствий.
Короткий
Процедура начинается одновременно с блокадой гипофиза (первые 2-3 дня месячных) и длится столько же, как при длинной схеме экстракорпорального оплодотворения. Активация разрыва фолликула совершается инъекцией хорионическим гонадотропином человека за 36 часов до пункции.
Длинный
С помощью препарата гонадотропина с 3-5 дня цикла в течение двух недель (до 17 дней). Через сутки или двое после отмены лекарства делается стимулирующий укол.
Супердлинный
Похож на длинную схему ЭКО, но препараты вводятся на протяжении нескольких месяцев. Инъекции вводятся по 1 разу каждые 28 дней. Стимуляция назначается после подтверждения положительных изменений в организме. Чаще всего это происходит после 60-90 суток после регуляторной фазы ЭКО.
Точную дату активации овуляции подбирает врач. Нельзя назвать определенные сутки без знания медицинской истории конкретной пациентки. Поэтому подобные вопросы необходимо задавать лечащему врачу.
Период отбора яйцеклеток
На какой день цикла берут яйцеклетки для ЭКО, определяется не жесткими временными рамками, а готовностью половой системы женщины. Даже под воздействием гормональных инъекций, каждый организм по-разному реагирует на регулятивную и стимулирующую фазы.
Поэтому определить точную дату пункции можно только после проведения УЗИ-мониторинга. В норме ежедневное увеличение фолликулярного мешочка составляет примерно 0,1-0,2 см. Также учитывается толщина слизистого слоя матки, который должен обрести трехслойную структуру.
После подтверждения всех благоприятных условий за 36 часов до пункции делается укол ХГЧ. На примере протокола с указанием дней:
- длинный (12-22);
- короткий (14-20).
- ультракороткий (10-14).
Также осуществляются специальные мероприятия по предотвращению преждевременной овуляции. Далее количество возможных эмбрионов, которые можно будет вырастить в искусственных условиях, будет зависеть от числа полученных ооцитов.
Не стоит переживать, ведь врач предупредит о пункции за несколько дней. Сама процедура в программе ЭКО отображается как 1 день.
Когда происходит перенос
На какой день цикла делают перенос эмбрионов при ЭКО, зависит от темпов развития зародышей, их качества, а также анамнезом пациентки. Чаще всего начало подсадки эмбрионов назначается на третьи или пятые сутки культивирования.
В женскую матку обычно переносят пару эмбрионов, которые находятся в отличном состоянии. Многие специалисты советуют подсаживать именно бластоцисты. У них отмечается более высокий шанс имплантации, а также значительно уменьшается риск многоплодной беременности.
Процедура пересаживания эмбрионов назначается на 6-8 сутки от начала овуляции. Но из-за того, что при гормональной терапии существует много непредвиденных ситуаций (смещение, неготовность слизистой) врачи проводят мониторинг и могут выделить другое время имплантационного окна. Достаточно запомнить:
- Положительный тест на овуляцию является обязательным.
- Далее учитывается возраст эмбрионов.
- Окончательное решение принимается после результатов УЗИ.
Узнайте об особенностях месячных после ЭКО в статье по ссылке.
Что дальше
Перед тем, как отпустить пациентку домой после пересадки эмбриона, врач решает вопрос о госпитализации. Под наблюдением рекомендовано находится женщинам, у которых обнаружены осложнения. В нормальной ситуации специалист даст обычные рекомендации и пропишет соответствующую гормональную поддержку.
Важно понимать, что определить наступление беременности можно не раньше двухнедельного срока после процедуры.
Низкий ХГЧ в 1 день задержки после ЭКО не означает неудачу, но и не подтверждает прикрепление эмбриона. По результатам этого анализа подтверждается только биохимическая беременность. Окончательный ответ на вопрос можно получить после УЗИ на третьей неделе после ЭКО.
Нужно исключить любые переживания, ведь негативные эмоции могут плохо сказаться на результате оплодотворения. Поэтому очень важно сохранять эмоциональную стабильность, больше отдыхать и при любых проблемах посещать своего доктора.
Статья лишь дает примерные ответы, поэтому информация не может применяться для каждого случая. Переносится эмбрион тогда, когда организм полностью готов к процедуре, а эндометрий обладает необходимой толщиной и структурой.
Поэтому все этапы оплодотворения, развития эмбрионов и последующих ощущений лучше обсуждать с лечащим врачом.
Источник: https://MesyachnyeDni.ru/eko/na-kakoj-den-podsazhivayut-embrion-pri-eko.html
Эко с донорскими яйцеклетками: особенности процедуры, статистика результативности
Женское бесплодие по причине отсутствия яйцеклеток или их бедного ответа — не причина отказываться от рождения малыша. Экстракорпоральное оплодотворение с использованием яйцеклеток донора проводится репродуктологами более 20 лет, такие протоколы показывают хорошую результативность: до 55% пациенток удается забеременеть с первой попытки. Для сравнения, ЭКО с собственными ооцитами биологической матери эффективно на 35-40%.
Причина повышения эффективности: тщательный отбор донора и качество биологического материала. Для оплодотворения и переноса репродуктологи используют яйцеклетки молодой здоровой женщины без наследственных заболеваний, эмбриологи проводят грамотную подготовку. Результат: клетки активно делятся, образуя эмбрион, который быстрее приживается в полости матки, реже отторгается.
Важно! Психологи утверждают, что «донорский» ребенок воспринимается родителями своим. Во-первых, он генетически наследует отцовские хромосомы, во-вторых, мама, вынашивая его 9 месяцев, просто не может считать его чужим.
Чтобы специалист рекомендовал искусственное оплодотворение женскими репродуктивными клетками донора недостаточно просто прийти и заявить о своем желании.
Врачи всего мира за естественную беременность и роды, поэтому прежде, чем советовать ЭКО проведут тщательное обследование, если есть возможность назначать медикаментозную терапию или хирургическое вмешательство, чтобы вылечить бесплодие.
Если щадящие методики лечения не показывают результата (не наступает беременность), рекомендуют ЭКО с донорским биоматериалом. Обычно показаниями для процедуры служат:
- отсутствие яйцеклеток или их бедный ответ (нет реакции на стимуляцию, не созревают) при раннем климаксе, истощении резерва из-за физиологических особенностей или вредной работы пациентки;
- патологиях репродуктивных органов (так, созреванию ооцитов мешает патология половых желез, вызванных синдромом Шерешевского-Тернера);
- диагностированные генетические заболевания, которые с большой вероятностью передадутся ребенку;
- несколько неудачных попыток ЭКО с «родным» биоматериалом;
- наличие онкозаболеваний, лучевая или химиотерапия у женщины в анамнезе.
Особенности процедуры
Обычно пациентки, обращающиеся за помощью донора, знакомы со спецификой подготовки и проведения ЭКО. Особенных различий нет: для оплодотворения используются яйцеклетки, которые осеменяют подготовленной спермой мужа «в пробирке» и подсаживают в матку. Ход протокола следующий:
- Донор проходит полное медицинское обследование (лабораторные анализы на уровень гормонов, микрофлору, отсутствие вирусов, ЗППП, аппаратную диагностику).
Важно! Если для вас важно, чтобы у малыша был определенный тип внешности (например, цвет глаз, телосложение, ровные или кудрявые волосы), можно подобрать донора с типом лица и фигуры похожим на будущих родителей.
- Если медобследование не выявило противопоказаний, донора готовят к забору яйцеклеток. Для этого овуляторные циклы будущей мамы и донора синхронизируются (овуляция должна наступить приблизительно в одно время), обеим женщинам назначается гормональная стимуляция. Донору — для роста фолликулов, чтобы извлечь максимально возможное количество ооцитов. Матери — для подготовки матки к переносу и минимизации риска срыва беременности на ранних этапах.
- Стимуляция яичников длится 8-11 дней в зависимости от продолжительности менструального цикла, за день-два до овуляции при помощи инъекции хорионического гонадотропина искусственно останавливают рост фолликулов, чтобы они преждевременно не разорвались. Назначают пункцию.
- Забор яйцеклеток проводится под наркозом, длится не более получаса. Процесс контролирует репродуктолог при помощи аппарата УЗИ, одновременно эмбриолог обрабатывает полученные яйцеклетки и готовит их к оплодотворению уже готовой спермой.
- Оплодотворенные клетки помещаются в благоприятную для деления среду, где и находятся под наблюдением от 3-х до 5-ти дней. Подготовленные к переносу эмбрионы специальным катетером «подсаживаются» в полость матки родительницы (или сурмамы), где и начинают развиваться
Как видите, отличий в процедурах практически нет. Как показывает клиническая практика, женщина начинает считать будущего малыша своим, как только слышит биение его сердечка и видит на УЗИ первые движения плода. А для этого требуется немного — подождать 3-4 недели.
Отдельный разговор — ЭКО с донорской яйцеклеткой после криоконсервации. Опасаться, что замороженный материал хуже «свежего» не стоит. Практика показывает, что 98% яйцеклеток после замораживания полностью сохраняют свою жизнеспособность. Этапы ЭКО в таком случае – следующие:
- бесплодная пара выбирает клетки по каталогу с учетом пожеланий (цвет глаз, волос, тип телосложения);
- выбранную яйцеклетку (или несколько) размораживают и оплодотворяют спермой мужа, помещают в благоприятную среду;
- 3-х или 5-дневный эмбрион переносят в матку.
По статистике ВОЗ, из замороженных клеток рождаются дети, ничем не отличающиеся от обычных. Так что страхи, что криоконсервация может стать причиной врожденных патологий беспочвенны.
К кандидаткам, сдающим клетки для замораживания, выдвигаются строжайшие требования по состоянию здоровья, их обязательно проверяют на предмет наследственных заболеваний, прием наркотиков и алкоголя, поэтому за качество биоматериала специалисты ручаются. Плюс такой методики: не нужно регулировать циклы донора и матери, не тратится время на стимуляцию, ЭКО можно начинать сразу.
Кто может стать донором
Как «заказать» донорскую яйцеклетку не может пациентка по собственному желанию, так и стать донором кандидатка «с улицы» не может. Процедуру донорства регулирует Приказ Минздрава, к желающим сдать биоматериал за вознаграждение есть некоторые требования:
- возраст 18-35 лет;
- ЗОЖ: кандидатка не должна употреблять алкоголь и наркотики, курить, принимать медикаменты психотропного свойства;
- отсутствие генетических заболеваний (обязательное обследование у генетика);
- здоровая репродуктивная система (проводится лабораторная диагностика и УЗИ скрининг);
- психосоматическая устойчивость;
Если хотя бы один из пунктов не выполнен, возможности стать донором у женщины не будет. Не потому, что врачи «злые», а потому, что они отвечают репутацией за результат и заинтересованы в положительном исходе процедуры и рождении здорового нового поколения.
Даже современные методики ВРТ, несмотря на внедрение новейших технологий, не дают 100% гарантии на успех. Однако статистика результативности постепенно растет. Так, 40-50% — хороший результат беременностей с первой попытки ЭКО.
На показатели также влияют:
- возраст женщины, которой пересаживают эмбрионы;
- ее физическое и психосоматическое состояние;
- наличие/отсутствие гормонального дисбаланса;
- условия труда и атмосфера в семье;
- образ жизни.
Чем негативнее условия, тем выше риск, что эмбрионы не приживутся, поэтому прежде, чем решиться на протокол ЭКО рекомендуем создать благоприятную обстановку в окружении и пролечиться от диагностированных заболеваний, которые могут стать причиной выкидыша или осложнений во время беременности.
Медицинские факты:
- процент успешного ЭКО с донорской яйцеклеткой выше у женщин 25-35 лет — до 55%;
- пациентки после 40-45 лет при попытке ЭКО собственными ооцитами беременеют в 11-13% случаев, с материалом донора — 25-35% протоколов;
- неудавшаяся первая попытка — не причина отказываться от мечты родить малыша, по статистике при 2-3 попытках процент успешности увеличивается на 5%.
Сорокалетним женщинам в силу возраста и истощения резервов ооцитов при подготовке к ЭКО необходимо более тщательное обследование и подготовка. Протокол искусственного оплодотворения подбирается индивидуально, исходя из особенностей здоровья пациентки, и может корректироваться по ходу терапии.
Побочных эффектов и непредвиденных последствий при ЭКО с яйцеклетками донора не больше, чем при стандартном экстракорпоральном оплодотворении. Для женщины, которой пересаживаются эмбрионы, возможны такие реакции:
- слабость, повышенная утомляемость, тошнота из-за приема гормональных препаратов;
- Нарушение сна, раздражительность, апатия по причине психоэмоциональной нагрузки;
- многоплодие, если приживется несколько эмбрионов.
Как видите, последствия незначительны и практически все удается устранить безвредными терапевтическими методами. Главное, что ЭКО донорским биоматериалом помогает родить здорового малыша даже при абсолютном бесплодии. Причем с неплохим результатом: каждой третьей женщине удается забеременеть после первой попытки.
Источник: https://reprohelp.ru/agency/articles/213/
Дети из криостата. Чем чревата заморозка яйцеклеток
МОСКВА, 14 дек — РИА Новости, Татьяна Пичугина. Криоконсервация яйцеклеток разрабатывалась для чисто медицинских целей. Сейчас, когда эта процедура стала коммерческой, в мире все больше женщин используют ее как средство планирования беременности. Насколько это оправданно — в материале РИА Новости.
Из пробирки — в холодильник
Изначально метод криоконсервации использовали, главным образом, в процедуре ЭКО (экстракорпорального оплодотворения), чтобы сохранить лишние эмбрионы.
Женщине проводят искусственную гиперстимуляцию яичников гормональными препаратами. В результате у нее созревают не одна-две, а десяток яйцеклеток (ооцитов). Их извлекают щадящим хирургическим путем и отбирают четыре-пять самых качественных. Затем врач под микроскопом вводит в цитоплазму клеток так же предварительно отобранные, проверенные на жизнеспособность сперматозоиды. Происходит оплодотворение.
На стадии бластоцисты (нескольких десятков клеток) часть эмбрионов имплантируют в матку пациентке, а часть замораживают, чтобы снова использовать, если имплантированные по каким-то причинам не прижились. Это безопаснее для женщины и дешевле, чем повторно делать ЭКО.
Почему яйцеклетка выживает
Прогресс в этой области обязан методу витрификации (стеклования) — быстрой заморозке яйцеклетки, при которой жидкость в ней замещается на криопротектор. При низких температурах он остается аморфным, как стекло, и не повреждает живой материал — в отличие от водного раствора, наполняющего яйцеклетку.
В качестве криопротектора используют смесь органических соединений на основе глицерина. Она взаимодействует с мембраной клетки и управляет концентрациями внутри- и внеклеточных электролитов, вытесняя воду. Во время разморозки криопротектор удаляют из клетки, медленно регулируя его концентрацию в растворе и таким образом снижая осмотическое давление.
В отличие от медленной заморозки, когда материал постепенно охлаждают, а затем помещают в жидкий азот, при быстрой — сразу опускают в криостат. Этот метод дает лучшие результаты: больше яйцеклеток после разморозки сохраняется и оплодотворяется, приживается больше эмбрионов.
Процедуры криоконсервации в последние годы значительно улучшены. После оттаивания жизнеспособность сохраняют до 90 процентов образцов. Сейчас этот метод дает положительные результаты с той же вероятностью, что и имплантация эмбрионов, не прошедших цикл заморозки. Кроме того, замороженные таким способом клетки сохраняют жизнеспособность в течение многих лет.
Успехи и опасения
Уже несколько лет, как заморозка женских яйцеклеток (ооцитов) и эмбрионов — не экспериментальный метод, а вполне себе массовый. Из чисто медицинского приложения он стал частью индустрии создания донорских банков яйцеклеток и эмбрионов. Те, кто сдал туда материал, могут сами воспользоваться им в будущем, а могут дать разрешение на продажу или использование в научных целях.
Криоконсервация позволила многим бездетным парам познать радость полноценной семейной жизни. Это также единственное средство стать матерью для женщин, которым не позволяют это сделать медицинские показания.
К криоконсервации обращаются те, кому в будущем грозит бесплодие, например, при снижении фертильности, кому предстоит хирургическое вмешательство, иное лечение, которое потом не позволит провести процедуру ЭКО. Особенно это касается онкобольных. Если пациенту требуется экстренная химиотерапия, беременность приходится откладывать. Кроме того, они могут быть ограничены в применении гормональных препаратов, использующихся при ЭКО.
Есть и обратная сторона медали. Все чаще к криоконсервации прибегают женщины, которые решили повременить с рождением ребенка по карьерным соображениям или из-за проблем в личной жизни.
На Западе это называют «заморозкой яйцеклеток по социальным причинам» и рассматривают как «второй великий прорыв» в контроле рождаемости после массового распространения гормональных контрацептивов.
По состоянию на 2017 год в США банк замороженных по немедицинским причинам эмбрионов и ооцитов содержал больше 11 тысяч образцов.
В то же время опросы показывают, что заморозившие яйцеклетки по социальным причинам испытывают беспокойство по этому поводу. Их волнуют не только вероятность успеха подобной процедуры, вопрос достаточного количества сохраненных ооцитов, но и отсутствие информации о последствиях такого шага, психологической поддержке.
При этом далеко не все, кто воспользовался «социальной» заморозкой, востребуют свой материал. Как сообщает Европейское общество репродуктологии и эмбриологии человека, по состоянию на 2018 год в Центр репродуктивной медицины в Брюсселе, крупнейший в ЕС, за разморозкой своих яйцеклеток обратились всего 7,6 процента женщин: 43 из 563. Из них только треть забеременели.
Действительно, отложить рождение ребенка — не самая правильная жизненная стратегия. Поскольку оптимальный возраст что для беременности, что для криоконсервации яйцеклеток — до 35 лет. В это время выше процент успешного размораживания, оплодотворения и вынашивания. В более позднем возрасте выявляется больше некачественных яйцеклеток, с морфологическими отклонениями, повреждением цитоплазмы.
Согласно некоторым расчетным моделям, женщинам в возрасте 34, 37 и 42 лет потребуется десять, двадцать и 61 ооцит соответственно, чтобы достичь 75-процентной вероятности успешной беременности. Благополучный исход зависит и от других факторов: наследственности, перенесенных патологий, стрессов.
Ученых волнуют также долгосрочные последствия для детей, рожденных из замороженных яйцеклеток. Эта процедура может нарушать целостность веретена при делении клеток эмбриона, приводить к нарушениям числа хромосом, фрагментированию молекулы ДНК, ускорению ее метилирования и экспрессии генов. На такой риск указывают эксперименты с животными.
Ученые из Университета Копенгагена (Дания), анализируя данные исследований, обнаружили, что при зачатии с помощью криоконсервации эмбрионов несколько повышен риск развития более крупного плода.
Международный отклик получило еще одно датское исследование.
Проанализировав истории порядка миллиона детей, появившихся на свет за 1996-2012 годы, авторы работы показали, что заморозка эмбрионов связана с незначительным, но статистически различимым риском в 2,4 процента развития рака в детском возрасте по сравнению с естественным деторождением.
Критики отмечают несколько существенных ограничений этого исследования. В частности, что исследование небольшое, оно охватывает всего 3356 детей, рожденных с помощью криоконсервирования, из них у 14 диагностирован рак. Это слишком мало, чтобы делать выводы. Курение во время беременности тоже ассоциируется с повышенным рисом рака у потомства. В любом случае это заболевание в детском возрасте остается очень редким диагнозом.
Источник: https://ria.ru/20191214/1562374182.html
Как именно происходит эко оплодотворение
Многие молодые семьи сталкиваются с проблемой бесплодия. К счастью, современная медицина не стоит на месте и в мире разработано множество методик, позволяющих супругам зачать долгожданного ребенка.
Одной из самых эффективных репродуктивных технологий является экстракорпоральное оплодотворение (или эко). При этом методе зачатие происходит не в организме матери, а в лабораторных условиях: сперматозоид помещается в яйцеклетку в пробирке.
Ввиду растущей популярности этого метода все больше женщин желают знать, как происходит эко оплодотворение и в каких случаях оно является единственным выходом.
Показания к процедуре
Чаще всего эко рекомендуют пациенткам с так называемым трубным бесплодием, когда по тем или иным причинам проходимость маточных труб нарушена, и женская клетка не может встретиться с мужской в естественных условиях.
Если обследование показало, что других проблем в половой сфере у женщины нет, и она способна выносить и родить ребенка, то оплодотворение совершается искусственно, а полученный эмбрион имплантируется в матку.
После проведения эко возможно наступление беременности, которая протекает как обычно.
Как проводят эко
Экстракорпоральное оплодотворение – это довольно сложная медицинская процедура, которая проводится в несколько этапов:
Все процедуры, связанные с искусственным оплодотворением обычно происходят амбулаторно и переносятся женщиной довольно легко. Рассмотрим подробней каждый из этапов эко.
Подготовка к оплодотворению
Перед принятием решения о проведении эко медики должны убедиться, что у женщины нет к нему противопоказаний. Для этого проводится всестороннее обследование женского организма. Следует знать, что эко оплодотворение не проводится при:
- инфекционные и воспалительные процессы;
- опухоли;
- патологии матки, затрудняющие вынашивание плода.
Если проблем со здоровьем у женщины не обнаружено, то можно переходить к протоколу эко.
Для того чтобы процедура оплодотворения прошла успешно врачам необходимо получить сразу несколько зрелых женских клеток. Поэтому женщине предварительно проводят курс гормональной стимуляции.
В каждом случае схема приема препаратов разрабатывается индивидуально, с учетом особенностей организма пациентки. Существует определенная схема циклического мониторинга состояния размеров фолликулов и уровня гормонов.
В результате гормональной терапии созревает несколько способных к оплодотворению яйцеклеток, а матка подготавливается к имплантации эмбрионов.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Что такое процедура ЭКО
Извлечение яйцеклеток
Когда фолликулы созревают до определённого уровня, их соответственно необходимо извлечь из тела женщины. Эта процедура называется пункция яичников. Как правило, пункция назначается в случае, если доминантный фолликул как минимум 17-18 мм в диаметре, а эндометрий не менее 8 мм в толщину с трехслойным ореолом.
На сегодняшний день пункция не представляет особой сложности для врачей, обладающих самыми современными высокотехнологичными инструментами.
Она выполняется трансвагинально и тщательно контролируется посредством УЗИ. Фолликулы извлекаются из яичников при помощи специальной иглы. Пункция занимает совсем немного времени (15-30 мин), не вызывает осложнений, и поэтому проводится в амбулаторных условиях. На этом же этапе необходимо получить сперму отца, которую перед оплодотворением подвергают специальной обработке.
В случае невозможности получить сперму путем эякуляции проводится хирургическая процедура.
Зачатие
Искусственное оплодотворение совершается врачами-эмбриологами в особых условиях в специально оборудованной медицинской лаборатории. В питательную среду с яйцеклетками при помощи катетера добавляется суспензия, содержащая сперму отца. На каждую женскую клетку должно приходиться как минимум 50 тыс. жизнеспособных сперматозоидов – тогда зачатие произойдет успешно.
Если же в образце спермы нет достаточного количества подвижных клеток, то один сперматозоид вводится в яйцеклетку под микроскопом при помощи очень тонкой иглы. Называется эта процедура эко «интрацитоплазматической инъекцией».
Спустя определенный период времени (12-18 часов) происходит проверка качества эмбриона, чтобы точно установить, что оплодотворение прошло успешно. «Хорошие» бластоцисты помещаются в особую среду, где созданы максимально благоприятные условия для дальнейшего нормального развития эмбриона.
Именно здесь, в специальной пробирке в лаборатории происходит дальнейшее оплодотворение. Врачи внимательно наблюдают за этим процессом и через несколько дней отбирают для имплантации самые жизнеспособные эмбрионы.
Имплантация эмбрионов и наступление беременности
Эмбриолог на основании анализов пациентки и данных о развитии фолликулов решает, на какой именно день после пункции (2-5)отобранные для имплантации эмбрионы будут введены в полость матки специальным катетером. Чтобы снизить вероятность возникновения многоплодной беременности в клиниках переносят всего два эмбриона, а остальные подвергают криоконсервации. Имплантация происходит совершенно безболезненно для женщины, поэтому не требуется анестезия.
Подсадка проводится в обычном гинекологическом кресле. Перед переносом эмбрионов женщине рекомендовано выпить около стакана теплой воды или чая. Подсадка производится специальным катетером, который после процедуры тщательно исследуется на предмет оставшихся эмбрионов. После процедуры женщина отдыхает в клинике около часа, а после едет домой. Чтобы увеличить вероятность наступления беременности после эко, женщине назначается соответствующий поддерживающий курс гормональных средств.
Как правило, в поддержке Крайнон, Дюфастон.
На 5 день после подсадки пациентка сдает анализ на д-димер и на уровень гормонов прогестерон, ЛГ. На основании их результатов репродуктолог корректирует гормональную поддержку. Через 21 день женщина сдает анализ крови на ХГЧ, чтобы подтвердить или опровергнуть беременность. К сожалению, не всегда оплодотворение происходит успешно, ведь по статистике после первой попытки получается забеременеть лишь у 30% женщин.
В случае неудачи не стоит отчаиваться: помните, что искусственное оплодотворение не всегда проходит успешно, поэтому спокойно готовьтесь к следующей попытке.
Когда наступает долгожданная беременность, переживать будущей маме не о чем. Все будет происходить так же, как и у женщин, зачавших ребенка естественным способом. В положенный срок появится долгожданный малыш, а способ зачатия никак не повлияет на его здоровье и дальнейшее развитие.
Источник: https://EkoVsem.ru/vce-pro-eko/opisanie/kak-proishodit-eko-oplodotvorenie.html
Развитие эмбриона по дням после ЭКО
Человеческому любопытству нет предела. Даже о самых обыденных вещах хочется знать в мельчайших подробностях. Что уж говорить о проведении экстракорпорального оплодотворения. Хочется понимать как можно больше, особенно тем, кому пришлось с этим столкнуться. В этой статье – детальная информация о том, как происходит развитие эмбриона по дням после ЭКО.
Эмбриологический этап
Главным действующим лицом на этом этапе становится врач-эмбриолог. Эмбриологический этап – самый важный в циклах экстракорпорального оплодотворения. От его правильности зависит успешноcть всей процедуры.
Для культивирования яйцеклеток и эмбрионов нужны особые условия – оптимальное соотношение:
- влажности;
- температуры;
- газового состава.
Сочетание заданных условий возможно только в специальных инкубаторах. Выбранные параметры в них поддерживаются автоматически. В период до 5 дней эмбрионы будут развиваться в инкубаторе.
К средам, в которыхкультивируются эмбрионы, тоже жесткие требования. Они должны имитировать внутреннюю среду женского организма.
Во время трансвагинальной пункции эмбриолог занят поиском ооцит-кумулюсных комплексов, в которых и находятся сами яйцеклетки. Фолликулярную жидкость, после изучения под микроскопом, переливают в чашки Петри. Даже невооруженным взглядом можно рассмотреть эти комплексы, содержащие яйцеклетку. Это слизистые комочки, диаметром 5–10 мм. До момента оплодотворения они содержатся в специальной питательной среде.
Параллельно в это время происходит обработка спермы. Задача при обработке спермы – выделить фракцию самых активных, морфологически нормальных, подвижных сперматозоидов, наиболее способных к оплодотворению.
На эмбриологическом этапе проводится оплодотворение, как правило, спустя 4–6 часов после трансвагинальной пункции. В чашку Петри с яйцеклеткой добавляется концентрат сперматозоидов в количестве 100000 на 1 яйцеклетку. При неудачных предыдущих попытках ЭКО и аномалиях сперматозоидов у супруга доктор рекомендует ИКСИ.
День первый
День проведения пункции и извлечения женских половых клеток считается нулевым. Через 12–16 часов после оплодотворения можно наблюдать стадию зиготы – ооцита с двумя пронуклеусами (клеточными ядрами): женским и мужским.
Зигота имеет уже двойной набор хромосом – присутствуют гены от маминого и папиного организма. Наличие двух клеточных ядер расценивается так, что оплодотворение произошло успешно. Остальные клетки, не соответствующие этому критерию отбраковываются.
День второй
На вторые сутки клетки эмбриона делятся и называются бластомерами. В норме на вторые сутки должно быть от 2 до 4 бластомеров.
Каждый день эмбриологом ведется фиксирование качества эмбрионов. Все его недостатки и достоинства описываются в протоколе. Это помогает эмбриологу выбрать «правильный» эмбрион и время переноса.
День третий
На третьи сутки эмбрион, продолжая развиваться, уже имеет 6-8 бластомеров. В этот день, при наличии нарушений и существенных ошибок в геноме, эмбрионы могут останавливаться в своем развитии. Наступает «блок развития». В геноме содержится информация, отвечающая за поддержание и построение организма. Поэтому прекращение развития напрямую зависит от того, какой геном был создан и как сформирован во время оплодотворения.
День четвертый
На четвертые сутки формирования эмбрион состоит из 10-16 бластомеров. Начинается процесс компактизации: межклеточные связи становятся плотнее, форма ровнее. Наступает стадия морулы. В норме в женском организме именно на этом этапе эмбрион попадает из трубы в матку. К концу четвертых суток развития внутри морулы начинает формироваться полость и инициируется процесс кавитации – разделение клеток на две группы, каждая из которых будет выполнять свою функцию.
С того момента, как полость занимает более 50% объема эмбриона, стадия называется бластоциста.
День пятый
Продленное культивирование до 5-6х суток часто рекомендуется докторами. Цель такого культивирования – достижение эмбрионами стадии бластоцисты. Доказано, что при переносе бластоцисты значительно увеличивается шанс имплантации. Это дает возможность врачу выделить один самый качественный эмбрион и избежать многоплодия.
Когда полость достигает значительного размера, оболочка истончается и начинается процесс хетчинга – эмбрион покидает свою защитную оболочку. После чего он уже готов к имплантации. Внешне этот процесс напоминает «вылупление» птенца из яйца. В ситуации, когда хетчинг естественным путем не происходит, эмбрион лишен способности к имплантации, рекомендуется процедура вспомогательного хетчинга.
Качество эмбрионов при ЭКО
Перенос эмбрионов реализуется на 2, 3 или 5, 6 сутки. Это зависит от количества и качества эмбрионов. При ЭКО на перенос выбираются эмбрионы отличного и хорошего качества.
Морфологические критерии отбора:
- количество клеток, соответствующее дню развития;
- отсутствие или минимальный процесс фрагментации;
- сферичные и равные по размеру бластомеры.
На самом деле критериев определения качества эмбрионов при ЭКО больше. Нами приведены самые основные.
О том, как развиваются эмбрионы после переноса, уже в полости матки, можно узнать в этой статье.
Источник: https://stanumamoy.com.ua/razvitie-embriona-po-dnyam-eko-pod-microskopom/
3 эмбриона при ЭКО, стоит ли рисковать?
Методика ЭКО (экстракорпорального оплодотворения), основана на решении проблемы воспроизводства, путем искусственного ввода оплодотворенной клетки.
Естественному соединению яйцеклетки и сперматозоида, может помешать ряд патологических причин:
- непроходимость труб;
- неполноценная овуляция или ее отсутствие у женщин;
- выработка недостаточного количества активных сперматозоидов.
Для проведения операции женские и мужские половые клетки соединяют in vitro (в стеклянной емкости), с последующей имплантацией в эндометрий. Для подсадки используют две яйцеклетки, 3 эмбриона ЭКО и более применяют с учетом возрастной категории (старше 35 лет) при минимальных шансах на положительный результат.
Оптимальное количество эмбрионов
Количество оплодотворившихся клеток, после забора материала, невозможно спрогнозировать заранее. Ссылаясь на лабораторные данные, от 50 до 90% ооцитов результативные и дефицита в материале не будет.
Донорская сперма для ЭКО
Но при операции вводят не более двух, это обусловлено регламентом Минздрава. ЭКО тремя эмбрионами проводится с согласия пациентки, информированной о возможных патологических последствиях.
3 эмбриона: 1 лишний?
При имплантации трех оплодотворенных клеток не исключается возможность, что они все приживутся. Это несет определенный риск для здоровья пациентки. Поэтому нет необходимости, подсадки молодым женщинам, такого количества. Если прогноз благоприятный достаточно одного или двух эмбрионов.
Осложняется целесообразность большого количества тем, что яйцеклетка имеет особенность делиться. Если их больше двух, существует риск многоплодия и рождения однояйцевых близнецов.
Искусственное оплодотворение — ЭКО
Важно. Учитывая, что у обратившейся женщины для проведения ЭКО существуют определенные заболевания, многоплодная беременность может закончиться осложнениями как для нее, так и для плода.
Эко с тремя эмбрионами
3 эмбриона ЭКО проводят женщинам старше 35 лет, в связи со снижением фертильности организма. Но столь кардинальный подход не дает гарантии на благоприятный исход операции.
Ссылаясь на статистику рождаемости, с помощью экстракорпорального оплодотворения, пересадка трех клеток не приветствуется. Это снижает показатель рождаемости у молодых женщин и в большинстве случаев не дает результатов в старшей возрастной категории.
Риск значительно превышает желаемый результат и ведет к патологическим последствиям:
- многоплодной беременности;
- угрозе жизни, в связи с тяжелыми обострениями хронических заболеваний;
- низким весом у родившего ребенка;
- прерыванием беременности на первом триместре;
- преждевременным родам.
Экстракорпоральное оплодотворение
В большинстве случаев (60%) однояйцевые близнецы, рождаются преждевременно. Многие из них с физическими отклонениями.
На качество готового материала для проведения ЭКО могут влиять эмбриональные нарушения и факторы внешнего характера.
К неконтролируемым причинам относятся:
- Набор хромосом. При естественном зачатии это явление достаточно распространенное. Эмбрионы с хромосомной аномалией отторгаются организмом, без малейшего шанса на развитие.
- Отклонение генетического характера. Для генетической характеристики применяется ПГД (преимплантационная генетическая диагностика). Но это исследование не проводится при первичном ЭКО. Его делают при повторных операциях, если первая не дала результата.
- При нарушении внутриклеточных митохондрий.
- Недостаточная активация генома, приводит к остановке деления на третьи или четвертые сутки, такой эмбрион непригоден для пересадки.
Лечение женского бесплодия методом экстракорпорального оплодотворения
К внешним факторам можно отнести:
- недостаточное оснащение оборудованием;
- несоответственная среда для культивации;
- недостаточная квалификация врачебного состава.
На качество эмбриона также может влиять температурный режим.
Критерий качества эмбрионов при подсадке
Качество эмбрионов для переноса прогнозируется после взятия фолликулов. Когда получен ооцит-кумулюсный комплекс, определяется пригодность яйцеклетки для ввода. Оценка качества отслеживается ежедневно с помощью оборудования. Которое позволяет наблюдать дробление клетки, для последующего выбора самого жизнеспособного эмбриона.
Сразу после слияния сперматозоида и яйцеклетки, последняя должна разделиться, образуя два бластомера. Если этого не происходит или бластомеров больше нормы, эмбрион считается непригодным для экстракорпорального оплодотворения.
Существует несколько критериев определения пригодности эмбриона. Основную роль, в формировании зародыша играет степень фрагментации. Она выражается в % соотношении безъядерных клеток к полноценным.
По процессу фрагментации качество эмбрионов для переноса классифицируют:
- Отличные показатели класса A (1), при которых происходит максимальное скоростное дробление. Нет безъядерных клеток, бластомеры соответствуют показателям формы. Идеальный образец к пересадке в проведении ЭКО.
- Класс B (2) бластомеры с хорошим результатом. Имеют непропорциональные формы, в них определяется присутствие цитоплазмы (безъядерная клетка) в 10% соотношении к общему объему. Отлично подходит к имплантации.
- Удовлетворительная оценка C (3), соотношение безъядерных клеток к полноценным составляет до 50%. При наличии материала с классификацией A или B, 3 класс не берется для подсадки. Эмбрионы этой категории используют, если нет выбора, и именно их имплантируют по 3 и более.
- Четвертый класс D (4) относится к неудовлетворительным, фрагментация достигает больше 50%. Эмбрион четвертой категории не используют для проведения операции экстракорпорального оплодотворения.
При визуальном осмотре клетка должна быть без утолщения внешней оболочки и иметь симметричные формы.
Количество образовавшихся путем деления клеток, строго соответствовать дню развития:
- На вторые сутки после оплодотворения эмбрион составляет от 2 до 4 бластомеров. Это самый благоприятный момент определиться с выбором качественного и удалить отстающего в развитии.
- На третьи и четвертые сутки, эмбрион достигает 6–14 бластомеров, обретает округлую форму, за счет усиления межклеточных контактов. Бластомеры меняют свое название на морулы и в естественных условиях попадают в матку.
- На пятые сутки 16 бластомеров образуют бластоцисту, которая покидает «блестящую оболочку» (zona pellucida) и выходит через небольшое отверстие в растянутой поверхности. Этот процесс становится окончательным и бластоциста имплантируется в эндометрий матки.
Благодаря возможности наблюдения за ростом эмбриона, выбирается самый качественный. Что делает результативным исход, проведенного экстракорпорального оплодотворения.
Заключение
После удачно проведенного экстракорпорального оплодотворения, когда наступила беременность, женщинам не рекомендуется принятие горячих водных процедур (ванна, сауна, баня). А также стоит ограничить физические нагрузки.
На первом триместре необходимо воздержаться от половых контактов. Нет необходимости в постельном режиме. После имплантации, необходимо вести привычный образ жизни и вернуться к повседневным обязанностям
Где и как делают экстракорпоральное оплодотворение?
Источник: https://detieco.ru/encyclopedia/eko-iksi/optimalnoe-kolichestvo-embrionov-pri-eko/