ФПН
Фетоплацентарная недостаточность (ФПН) — одно из наиболее часто встречающихся осложнений беременности. У 50-77% беременных женщин она становится основной причиной невынашивания, у 32% — возникает вследствие гестоза, в 25-45% случаев развивается при наличии экстрагенитальной патологии, после перенесенной вирусной или бактериальной инфекции проявляется более чем в 60% наблюдений.
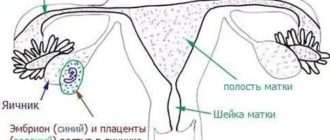
Фетоплацентарная недостаточность, или плацентарная недостаточность (ПН), характеризуется морфологическими (строение), а также функциональными нарушениями в плаценте, прогрессирование которых может привести к гипоксии, задержке развития и даже к антенатальной гибели плода.
Плацента является крайне важным органом, она становится «посредником» в создании единой функциональной системы «мать-плацента-плод», и выполняет ряд жизненных функций для плода:
- Дыхательная (доставка кислорода, удаление углекислого газа);
- Питание плода и выведение продуктов обмена;
- Защитная (своеобразный барьер и фильтр, защищающий организм плода от неблагоприятного воздействия вредных факторов, попавших в материнский организм: некоторые лекарственные средства, токсические вещества, микроорганизмы);
- Гормональная (вырабатывает гормоны, необходимые для нормального течения беременности и развития плода).
опасноПри появлении ФПН все эти функции нарушаются, и возникает угроза для дальнейшего нормального протекания беременности и развития плода.
Классификация
По времени и механизму возникновения различают два вида ПН:
- Первичная (до 16 недель), связана с нарушением процессов плацентации и имплантации;
- Вторичная (после 16 недель), развивается под влиянием внешних факторов, воздействующих на плод и/или мать, в уже сформированной плаценте.
По клиническому течению ПН выделяют:
- Острая – чаще всего возникает на фоне отслойки низко или нормально расположенной плаценты. Острая ПН происходит преимущественно в родах, однако не исключается ее возникновение на любом сроке гестации;
- Хроническая – возникает в различные сроки беременности. В свою очередь ее подразделяют на:
Компенсированную форму ПН – при которой нарушаются метаболические процессы в плаценте, но кровообращение в системе «мать-плацента-плод» не нарушено. За счет компенсаторных возможностей материнского организма, плод к этим изменениям приспосабливается и не испытывает дискомфорта;
Субкомпенсированную форму ПН – в случае если причины возникновения ПН не были устранены, компенсаторные механизмы организма испытывают нагрузку и постепенно начинают истощаться, достигая следующей стадии;
Декомпенсированную форму ПН – прогрессирование патологического процесса приводит к возникновению гемодинамических нарушений в системе «мать-плацента-плод» на уровне плодово-плацентарного и/или маточно-плацентарного кровообращения.
При использовании метода допплерометрии определяют 3 степени декомпенсированной формы ФПН:
- I степень
- ФПН Iа степени – нарушение гемодинамики происходит только в маточно-плацентарном кровотоке;
- ФПН Iб степени – нарушение возникает только плодово–плацентарном кровотоке;
- II степень – происходит нарушение кровотока на двух уровнях, но они не достигают критических значений;
- III степень – уровень нарушений в плодово–плацентарном кровотоке критический, жизнь плода под угрозой.
В 60% случаев ФПН приводит к внутриутробной задержке развития плода (ЗРП), поэтому ее еще разделяют на:
- Плацентарную недостаточность с ЗРП;
- Плацентарную недостаточность без ЗРП.
Причины
Причины возникновения фетоплацентарной недостаточности носят множественный характер.
Первичная ПН возникает в результате:
- Генетических нарушений;
- После перенесенных на ранних сроках беременности бактериальных и вирусных инфекций;
- Эндокринных патологий (гормональной недостаточности яичников и др.).
Вторичная ФПН развивается в следствии:
- Первичной ПН;
- Акушерско-гинекологических заболеваний (нарушение менструального цикла, бесплодие, гестоз, невынашивание беременности, миома матки, многоплодие и т.д.);
- Экстрагенитальных заболеваний (сахарный диабет, гипертоническая болезнь, болезни крови, легких, почек);
- Врожденной и наследственной патологии у плода или матери;
- Неблагоприятных социально-бытовых факторов (возраст матери больше 30-ти или меньше 18-ти, психоэмоциональные перегрузки, тяжелый физический труд, вредные производственные условия работы, курение, употребление спиртного и наркотиков);
- Воздействия внешних факторов среды (ионизирующие излучение, применение лекарственных средств).
Наиболее значимыми факторами риска развития ФПН являются наличие экстрагенитальной патологии и гестоз, сопровождающиеся поражением сосудов.
Симптомы
ИнформацияКомпенсированная форма хронической ФПН чаще всего никак себя не проявляет. Состояние женщины удовлетворительное, нарушения в системе мать-плацента-плод можно определить лишь при проведении дополнительных исследованиях (УЗИ, допплерометрия).
Симптомы фетоплацентарной недостаточности начинают проявляться лишь при декомпенсированной форме ПН.
Однако поначалу беременная может предъявлять лишь жалобы, характерные для экстрагенитальных и акушерских заболеваний, на фоне которых развивается ФПН, например, головная боль при гипертензии или отеки при гестозе.
Но параллельно с этим, она может отметить, что число шевелений плода уменьшилось. Помните, что регулярные, но при этом не слишком частые шевеления плода – важный признак его состояния!
В случае если при ПН происходит внутриутробная задержка развития плода, то отмечается некоторое несоответствие высоты стояния дна матки к срокам гестации (косвенный признак), которое может быть выявлено при очередном посещении врача женской консультации.
Появление кровянистых выделений из влагалища на разных сроках беременности – опасный симптом. Он говорит о том, что произошла преждевременная отслойка плаценты, которая может привести к острой ФПН и гипоксии плода. В этом случае лучше немедленно обратиться за медицинской помощью!
Диагностика
Особое внимание необходимо уделять женщинам, входящим в группу риска по развитию ФПН. Таким беременным требуется в регулярное клиническое наблюдение.
При каждом акушерском осмотре врач должен обращать внимание на прибавку в весе, измерять высоту стояния дна матки (ВДМ) и окружность живота.
Несоответствие разности численного значения срока беременности и ВДМ, уменьшение числа шевелений, изменение частоты и глухость тонов сердцебиения плода является сигналом для проведения дополнительных исследований.
Определить ФПН можно при помощи 3-х основных методов:
- Ультразвуковое исследование. Этот метод позволяет оценить состояние плаценты (толщину, расположение, степень зрелости и т.д.) и плода (размеры, наличие пороков развития, соответствие темпов роста сроку гестации), а так же измерить количество околоплодных вод;
- Допплерометрия. С помощью данного метода диагностики исследуется кровоток в различных сосудах матери и плода, что позволяет точнее установить степень и уровень нарушений в системе мать-плацента-плод, а также позволяет подобрать рациональную терапию;
- Кардиотокография. Исследование, позволяющее оценить сердечную деятельность плода и косвенно судить о его состоянии.
Своевременная диагностика ФПН помогает вовремя распознать и отреагировать адекватным лечением на отклонения в развитии плода и течении беременности.
Лечение
При компенсированной форме ФПН допускается амбулаторное лечение при условии постоянного наблюдения (увеличивается число посещений в женскую консультацию). В остальных случаях необходима госпитализация. К сожалению, все существующие способы лечения не позволяют полностью восстановить нормальные функции и строение плаценты. Они лишь способствуют стабилизации процесса и предотвращают дальнейшее его прогрессирование.
ДополнительноПоскольку основной причиной развития данной патологии является нарушение кровообращения в сосудах, то все действия должны быть направлены на их устранения.
Поэтому лечить ФПН следует с использованием следующих препаратов: Трентал, Курантил, Пентоксифиллин, Эуфиллин. Для улучшения и активизации обменных процессов в тканях плода применяется Актовегин, Троксевазин. Часто ФПН сопровождается повышенным тонусом матки, для снижения его используются лекарственные средства, как Гинипрал, Но-шпа, Сульфат Магния.
Все лечебные мероприятия проводятся исключительно в стационаре, под строгим наблюдением врачей и постоянным контролем допплерометрии, УЗИ и КТГ, в течение не менее 2-х недель.
Риски и последствия
Фетоплацентарная недостаточность при беременности часто приводит к следующим осложнениям:
- Прерыванию беременности;
- Гипоксии плода;
- Задержке развития и роста плода;
- Возникает риск антенатальной (внутриутробной) гибели плода.
важноНаличие ФПН при беременности еще не означает, что ребенок родится с ЗРП или раньше срока. При небольшой степени гемодинамических нарушений в системе мать-плацента-плод, раннем выявлении и адекватном лечении – прогноз для беременности и плода благоприятный. Безусловно, при выраженных нарушениях гемодинамики, положительный исход заболевания подвергается сомнению.
Профилактика
Профилактика ФПН при беременности должна быть направленна на исключение неблагоприятных факторов риска и включать в себя:
- Ведение здорового образа жизни: полный отказ от вредных привычек;
- Полноценный сон;
- Рациональное и правильное питание;
- Прием витаминов;
- Исключение тяжелого физического труда, стрессов;
- Лечение хронических заболеваний и инфекций передаваемых половым путем на этапе планирования беременности.
Источник: https://baby-calendar.ru/mama/fpn/
Фпн при беременности: прогнозы и риски
Для полноценного развития беременности очень важным является состояние плаценты. Ведь именно через нее плод получает необходимые питательные вещества и кислород.
Иногда взаимосвязь детского и материнского организма оказывается нарушенной. Привести к этому могут различные неблагоприятные факторы, среди которых заболевания женщины, контакт с вредными веществами и т. д.
В таком случае ставится диагноз ФПН при беременности. Как такое состояние может повлиять на дальнейшее развитие плода и течение беременности?
Особенности патологии
Плацента – орган, который формируется во время беременности. Его главными функциями является осуществление доставки питательных веществ от матери к плоду, газообмен и защита малыша от различных негативных факторов.
Что такое ФПН при беременности? Так в медицине называют совокупность изменений в плаценте. Другими словами, это — нарушение кровообращения в органе, в результате чего малыш может недополучить необходимое ему количество кислорода или питательных веществ.
Если данная патология прогрессирует, то возможны задержка внутриутробного развития или даже гибель плода.
Специфических симптомов плацентарной недостаточности не существует. Единственное, на что вам следует обратить внимание – это резко повысившаяся или наоборот сниженная активность плода.
Знайте! В норме считается, что в течение суток, вы должны ощущать его шевеления около 10 раз. Если же шевеления практически не слышны или они наоборот стали слишком активными, то нужно проконсультироваться с лечащим врачом.
Заподозрить ФПН врач может во время осмотра беременной. Если прибавка в весе или увеличение объема живота слишком маленькие и не соответствуют конкретному сроку беременности, женщине посоветуют пройти УЗИ, где и можно будет определить состояние плаценты и степень развития ребенка.
Классификация ФПН
Плацентарная недостаточность при беременности может классифицироваться по нескольким критериям. В зависимости от механизма возникновения, она бывает:
- первичная – выявляется в первом триместре и связана с нарушением имплантации плодного яйца или механизмом формирования плаценты. О том, что происходит с мамой и малышом в этот период читайте в статье 1 триместр беременности>>>;
- вторичная – может появиться в уже сформировавшемся органе, в результате воздействия на него любых негативных факторов.
Исходя из клинических проявлений, ФПН бывает:
- Острая. В большинстве случаев, причиной становится отслойка плаценты. Произойти это может абсолютно на любом этапе беременности;
- Хроническая. Диагностируется на разных сроках беременности. В свою очередь, хроническая плацентарная недостаточность может быть компенсированной (если присутствуют метаболические нарушения, но кровообращение не нарушено) или декомпенсированной (выявлено нарушение кровообращения).
Существует несколько степеней декомпенсированной фитоплацентарной недостаточности:
- ФПН 1а степени при беременности проявляется нарушением движения крови в маточно-плацентарном круге;
- 1б степень – нарушение было обнаружено исключительно в плодово-плацентарном круге;
- Недостаточность 2 степени – нарушение произошло сразу в 2 кругах;
- 3 степень – характер нарушений критический и такое состояние угрожает жизни плода.
Причины патологии
Прежде чем назначить лечение и определить возможные риски, врачу предстоит определить точные причины плацентарной недостаточность при беременности. Привести к нарушению формирования и функционирования органа могут:
- Генетические отклонения у плода и эндокринные патологии в материнском организме;
- Проникновение в организм беременной вирусов и бактерий в течение первого триместра (чтобы уберечься от возможных заболеваний, читайте статью по теме: Простуда при беременности>>>);
- Хронические болезни мамы (сахарный диабет, патологии сердечно-сосудистой системы и т. д.);
- Акушерские патологии (гестоз, многоводие, резус-конфликт и т. д.);
- Аномальное строение матки (двурогость и т. д.), наличие миоматозных узлов, аборты в прошлом и т. д.;
- Социально-биологические факторы (возраст беременной до 18 лет или старше 35 лет, частые стрессы и чрезмерные физические нагрузки, курение и другие вредные привычки, контакт с вредными веществами).
Лечение ФПН
Если во время УЗИ вам был поставлен диагноз плацентарная недостаточность, то врач назначит необходимое лечение. Его целью является:
- улучшение кровотока в плаценте;
- профилактика нарушений внутриутробного развития плода. (узнайте больше о том, как растет и развивается малыш у вас в животике из статьи Развитие ребенка в утробе матери>>>)
Для этого обычно назначают сосудорасширяющие препараты (Курантил), спазмолитики (Но-шпа, статья по теме: Но-шпа при беременности или Гинипрал), успокоительные средства (Глицин, настой валерианы). В некоторых случаях может потребоваться прием медикаментов, повышающих свертывание крови (Гепарин).
Обычно лечение ФПН проводится в домашних условиях. Госпитализация показана только в тех случаях, когда назначенная терапия в течение 10-14 дней не дала должного результата или же во время обследования были выявлены сопутствующие патологии.
Возможные последствия
Плацентарная недостаточность – достаточно опасная патология, которая требует обязательного лечения. Это связано с тем, что ФПН может вызывать целый ряд серьезных осложнений, среди которых:
- гипоксия плода (количество кислорода, которое попадает к малышу недостаточно для его полноценного развития). Подробнее о гипоксии плода при беременности>>>;
- нарушение и задержка внутриутробного развития (в результате размеры малыша не соответствуют установленным для конкретного периода беременности);
- гибель плода;
- недостаточная масса тела новорожденного при родах, которые произошли в срок (после 38 недели);
- выявление у новорожденного врожденной желтушки, пневмонии или других заболеваний;
- нарушения нервной системы в период внутриутробного развития или в процессе родов.
Решение о методе родоразрешения врачи принимают после комплексной оценки общего состояния мамы, плода и готовности родовых путей. Если все в удовлетворительном состоянии, то вы можете рожать самостоятельно.
https://www.youtube.com/watch?v=Q15HCdMVW0E
В случае, когда во время УЗИ выявлена задержка развития плода или родовые пути оказались не готовы, то проводится кесарево сечение.
Хфпн при беременности: что это такое?
Что это — ХФПН при беременности? Данный недуг диагностируется у каждой третьей женщины, ожидающей ребенка, которая входит в группу риска. Под этой аббревиатурой скрывается медицинский термин, который звучит как «хроническая фетоплацентарная недостаточность».
Патология является результатом сложной реакции плода и плаценты на различные состояния материнского организма.
Наблюдаются при этом нарушения транспортной, метаболической, трофической и эндокринной функций плаценты, что негативно сказывается на состоянии здоровья плода и новорожденного.
Факторы риска
Диагноз ХФПН при беременности может быть обусловлен различными факторами, которые гинекологи разделяют на несколько групп: социально-бытовые, особенности акушерско-гинекологического анамнеза, особенности течения конкретной беременности, особенности соматического анамнеза. К социально-бытовым причинам плацентарной недостаточности относятся возраст до семнадцати лет или после 35, работа на вредном производстве, тяжелый физический труд, алкоголизм и курение, психоэмоциональное напряжение.
Нередко факторами риска развития недостаточности являются хронические инфекции, эндокринные патологии матери или экстрагенитальные заболевания (болезни внутренних органов, которые не связаны с нарушениями репродуктивной функции напрямую). Чаще всего во время беременности обостряются пороки сердца, ревматизм, гипертония и гипотония, варикозное расширение вен, анемия, холецистит, сахарный диабет.
К часто являющимся причинам ХФПН относят нарушения менструальной функции, перенесенные ранее гинекологические операции, самопроизвольные или искусственные аборты, мертворождения, рецидивирующие гинекологические заболевания, фибромиома, эндометриоз, рождение маловесных детей, бесплодие. К группе риска относят первородящих старше 35 лет с миомой матки. При том же заболевании, но в возрасте до 30 лет риск развития ХФПН значительно уменьшается.
Осложнениями ХФПН, которые характерны для конкретной беременности, являются гестозы, угроза прерывания, перенашивание, многоплодие, анемия, обострение хронических заболеваний. Степень и характер патологических состояний при подобном диагнозе во многом зависит от срока беременности, состояния механизмов в системе «мать — плацента — плод», а также от длительности воздействия негативных факторов.
Острая и хроническая
По клиническому течению ФПН различается на острую и хроническую. Острая чаще возникает на фоне отслойки плаценты. Диагностируется преимущественно в родах, но нельзя исключать возникновения острой недостаточности плаценты на любом сроке. Хроническая недостаточность может диагностироваться на любом сроке беременности. Разделяется на компенсированную, декомпенсированную (дополнительно выделяют степени) и субкомпенсированную.
Компенсированная форма ХФПН при беременности — что это и к чему приводит? Это патология, при которой обменные процессы в плаценте нарушаются, а кровообращение остается в норме. При этом за счет возможностей материнского организма плод не испытывает дискомфорта, так что последствия такой формы ХФПН минимальны. Однако необходимо наблюдение, потому что такая форма патологии при отсутствии терапии переходит в более серьезные.
Субкомпенсированная форма недостаточности — это состояние, при котором ресурсы материнского организма начинают истощаться. Такое случается, если не устранить причины возникновения компенсированной формы ХФПН. Декомпенсированной формой называют прогрессирование патологии с нарушением кровообращения в системе «мать — плацента — плод».
С помощью допплерометрии можно определить степень декомпенсированной формы недостаточности плаценты. ХФПН 1а при беременности характеризуется нарушением кровообращения только в маточно-плацентарном кровотоке. При форме 1б нарушения возникают только в плодово-плацентарном кровотоке. На второй степени определяются нарушения на двух уровнях, но не являются критическими. Третья степень ХФПН — критический уровень нарушений, который ставит жизнь плода под угрозу.
Препараты
ХФПН лечится с помощью препаратов, улучшающих кровообращение в сосудах, активизирующих обменные процессы в тканях плода. Нередко патология сопровождается повышенным тонусом матки, при чем назначаются «Но-шпа», сульфат магния, «Гинипрал». Все терапевтические мероприятия проводятся в течение не менее двух недель. Контролировать состояние женщины и плода можно с помощью КТГ, ультразвуковой диагностики или допплерометрии.
Роды при ХФПН
Если состояние плода удовлетворительное, то даже с таким диагнозом женщина может родить естественным путем. В противном случае ХФПН является показанием для кесарева сечения. КС проводится при угрозе прерывания беременности или ранней отслойке плаценты на поздних сроках (когда плод уже жизнеспособен), при длительной гипоксии плода, зафиксированной в родах. Может быть назначено как плановое, так и экстренное КС. Все зависит от конкретного случая.
Фпн при беременности – причины и лечебная тактика
От нормального функционирования плаценты зависит рост и развитие плода. ФПН при беременности может стать причиной серьезных проблем в процессе вынашивания ребенка, поэтому необходимо выполнять рекомендации врача и следить за внутриутробным состоянием малыша.
Рост и развитие малыша зависит от работы плаценты
Фпн при беременности – что это такое
Фето-плацентарная недостаточность (ФПН) – это нарушение кровообращения между мамой и малышом: любые нарушения функций плаценты будут отражаться на развитии плода. ФПН при беременности является одной из причин для следующих осложнений и патологических состояний:
- Гипоксия плода (хронический недостаток кислорода);
- Гипотрофия ребенка (проблемы с поступлением питательных веществ, нарушающие процессы роста плода);
- Задержка внутриутробного развития (малый рост и вес малыша);
- Формирование фетопатий (приобретенных внутриутробно пороков и аномалий);
- Травматизация в родах (внутриутробные проблемы создают условия для родовых травм у ребенка);
- Гибель от асфиксии (20% всех случаев перинатальной смертности обусловлены ФПН при беременности).
Через плаценту плод получает все необходимое для оптимального роста и развития, поэтому любые изменения и нарушения функционирования плодного места становятся основным фактором патологии у малыша.
Виды плацентарной недостаточности
После зачатия сначала формируется хорион, а затем в 16 недель появляется плацента. ФПН при беременности в зависимости от срока разделяется на 2 варианта:
- Первичная (до 16 недель);
- Вторичная (2-3 триместр).
Гораздо хуже для ребенка первичный вариант, когда внутриутробные нарушения и страдание плода начинается с ранних сроков беременности. Большое прогностическое значение имеет разделение плацентарной недостаточности по быстроте развития патологии. Выделяют:
- острую ФПН (внезапное и выраженное нарушение кровотока);
- хронический процесс (постепенные и медленные изменения).
В первом случае для ребенка риск внутриутробной гибели значительно выше, во втором – есть время для включения приспособительных механизмов, обеспечивающих жизнедеятельность плода. Кроме этого, ФПН при беременности может быть:
- Компенсированная;
- Субкомпенсированная;
- Декомпенсированная.
В каждом конкретном случае надо выяснить причину патологического состояния, чтобы обеспечить нормальные условия для роста и развития малыша.
Причины ФПН при беременности
Факторов, влияющих на плодово-плацентарный кровоток, очень много. ФПН при беременности возникает на фоне следующих причин:
- Гестоз любой степени тяжести;
- Угроза преждевременного прекращения беременности;
- Предлежание плаценты;
- Внутриутробное инфицирование;
- Многоплодие;
- Заболевания матки (миома, эндометриоз);
- Пороки детородных органов;
- Тромбофилия;
- Наследственно обусловленные болезни;
- Эндокринные нарушения, имеющиеся до беременности;
- Общие заболевания, влияющие на работу печени, почек, сердца и сосудов;
- Вредные привычки беременной женщины (курение, употребление алкоголя);
- Тяжелый физический труд;
- Хронический и острый стресс у будущей мамы.
Если у беременной женщины в прошлом были случаи внутриутробной гибели плода или рождение маловесных гипотрофичных детей, то следует ожидать возникновение плацентарных проблем во время вынашивания плода.
Оценка состояния плода в каждом триместре необходима для выявления ФПН при беременности
Критерии постановки диагноза
Вовремя выявленная ФПН во время беременности поможет предотвратить печальный исход вынашивания. В 1 триместре важно обращать внимание на следующие прогностически неблагоприятные факторы:
- низкое прикрепление эмбриона (чем ближе к шейке матки, тем хуже);
- несоответствие размера плода сроку беременности;
- наличие УЗ признаков угрозы выкидыша;
- нечеткие контуры эмбриона при ультразвуковом сканировании.
Во второй половине беременности необходимо оценивать следующие факторы:
- количество околоплодных вод (маловодие, многоводие);
- отеки и повышение артериального давления (гестоз);
- нарушение двигательной активности плода;
- месторасположение плаценты (низкая плацентация, краевое или полное предлежание);
- толщина и степень зрелости плаценты;
- варикозная болезнь ног и малого таза;
- наличие нарушения кровотока при проведении допплерометрии;
- несовпадение УЗ и клинического срока беременности.
Все индивидуально – хроническая ФПН приводит к рождению здорового, но маловесного ребенка, а острая ситуация заставляет врача выполнить кесарево сечения для спасения жизни малыша.
Лечебная тактика
Выявив изменения в плаценте с помощью УЗИ, врач назначит лечение. При отсутствии риска для жизни ребенка, можно проводить длительные куры лекарственной терапии, регулярно выполняя допплерометрию и кардиотокографию (КТГ). Основная задача врача – довести срок вынашивания плода до 32 недель и более.
При возникновении угрозы для жизни малыша надо в максимально короткие сроки сделать кесарево сечение, чтобы спасти жизнь новорожденного.
Плацентарные нарушения при беременности – это реальный риск для здоровья и жизни внутриутробно развивающегося ребенка: при обнаружении серьезных проблем с плодово-плацентарным кровообращением и отсутствии эффекта от лечения, надо пытаться сохранить жизнь малыша вне зависимости от срока вынашивания.
Запись опубликована в рубрике Гинекология с метками беременность, лечение, плод. Добавьте в закладки постоянную ссылку.
Источник: https://parashistay.ru/fpn-pri-beremennosti-prichiny-i-lechebnaya-taktika.html
Фетоплацентарная недостаточность при беременности
К сожалению, далеко не все беременные женщины в течение 9 месяцев наслаждаются своим «интересным» положением. Некоторым будущим мамам, чтобы сохранить ребенка, приходится лежать на поддержке или несколько раз в неделю посещать женскую консультацию. Например, при фетоплацентарной недостаточности (ФПН) требуется постоянный контроль гинеколога, потому как это состояние может спровоцировать кислородное голодание у плода. Более подробно о ФПН при беременности мы расскажем далее.
Отметим, что фетоплацентарная недостаточность в различной степени диагностируется у каждой третьей будущей мамы, поэтому данная проблема весьма актуальна. При ФПН у беременной женщины происходят структурные изменения и нарушения функций плаценты, что вызывает гипоксию у плода и отрицательно сказывается на его развитии.
Медики разделяют фетоплацентарную недостаточность по срокам беременности, по своему течению, по степени тяжести и по виду нарушений плода. Рассмотрим каждую из категорий детально.
ФПН по срокам
Первичная фетоплацентарная недостаточность диагностируется при нарушении прикрепления и строения плаценты до 4 месяцев беременности. Чаще всего возникает на фоне гормональных нарушений, изменений матки, ранних абортов.
Вторичная фетоплацентарная недостаточность возникает при полностью сформированной плаценте на сроке после 4 месяцев. Причинами ее становится отслойка плаценты, гестоз, воспалительные изменения в структуре плаценты при инфекционных заболеваниях.
ФПН по своему течению
Фетоплацентарная недостаточность может проходить в острой и хронической форме. В первом случае преждевременная отслойка плаценты возникает из-за резкого нарушения плацентарно-маточного кровотока, во втором — изменения проходят постепенно.
ФПН по виду нарушений развития плода
Компенсированная форма фетоплацентарной недостаточности не оказывает негативного воздействия на плод, поэтому он развивается нормально. Субкомпенсированная ФПН характеризуется отставанием роста плода. Декомпенсированная ФПН — плод отстает в развитии на месяц и более, наблюдаются сильные нарушения сердцебиения, высока вероятность гибели ребенка.
Первая степень характеризуется нормальным кровотоком в артериях пуповины, но могут наблюдаться нарушения в кровотоке матки. Первая «б» степень свидетельствует о патологии кровотока в артериях пуповины. Вторая степень диагностируется при нарушениях в пуповинных и маточных артериях. Третья — достигнуты критические значения в артериях пуповины.
Причины ФПН
Существует ряд факторов, которые провоцируют фетоплацентарную недостаточность при беременности:
- серьезные хронические заболевания будущей мамы: патология щитовидной железы, порок сердца, сахарный диабет, бронхиальная астма;
- инфекции дыхательных путей, венерические и вирусные заболевания;
- осложненное течение беременности (угроза выкидыша, резус-конфликт, гестоз);
- неправильное прикрепление плаценты;
- патология матки (аденомиоз, миома, хронический эндометрит);
- аборты, самопроизвольные выкидыши;
- стрессы и переутомление;
- курение при беременности;
- плохая экология и условия жизни;
- возраст женщины: после 35 лет и до 18 лет.
Диагностика и лечение ФПН
Фетоплацентарную недостаточность диагностируют только с помощью специальных исследований. Однако женщины, которые столкнулись с подобной патологией, отмечают, что основным признаком ФПН является сначала чрезмерная активность малыша, а потом снижение количества его шевелений.
Отсутствие роста живота в динамике, несоответствие высоты маточного дна сроку беременности — тоже являются признаками ФПН. Диагностика фетоплацентарной недостаточности осуществляется при помощи УЗИ, а также допплерографом и кардиотокографом.
К сожалению, лекарственных средств, позволяющих мгновенно излечить ФПН, не существует. Главной целью терапии является улучшение газообмена, восстановление маточно-плацентарного кровообращения и нормализация тонуса матки. Из медикаментозных препаратов могут назначаться Курантил, Актовегин, Гинипрал, капельницы с магнезией.
Тяжелые формы фетоплацентарной недостаточности требуют незамедлительного интенсивного лечения в условиях стационара. Лечение проводится в течение месяца с последующим наблюдением врача на протяжении 6-8 недель.
Специально для beremennost.net – Ира Романий
Источник: https://beremennost.net/fetoplatsentarnaya-nedostatochnost-pri-beremennosti
Фетоплацентарная недостаточность: причины, симптомы, лечение
Одним из наиболее частых осложнений беременности является фетоплацентарная недостаточность. Часто это может стать причиной несвоевременной госпитализации беременной женщины с целью снижения риска негативного воздействия на ребенка.
Что это такое
Увидев в своей медицинской карте при беременности запись ФПН, будущая мама начинает задаваться вопросом «Что это?».
Фетоплацентарная недостаточность представляет собой целый комплекс нарушений в работе плаценты. Это провоцирует отклонения в развитии будущего ребенка.
Нарушение сопровождается изменением структуры плаценты.
В результате этих изменений к ребенку начинает поступать недостаточное количество кислорода. Это приводит к гипоксии плода.
Если вовремя не принять необходимые меры по устранению осложнения ребенок может погибнуть.
Классификация заболевания при беременности
Существует несколько классификаций разновидностей фетоплацентарной недостаточности.
Классификация ФПН по отношению к срокам формирования плаценты:
- Первичная – развивается до 16 недель беременности.
- Вторичная – развивается не ранее второго триместра беременности. Зависит от неправильного и осложненного течения беременности в целом.
Классификация ФПН по особенностям клинического течения:
- Острая фетоплацентарная недостаточность – часто является сопровождающим фактором отслойки плаценты, может возникать на любом сроке беременности.
- Хроническая фетоплацентарная недостаточность – возникает начиная со 2 триместра беременности и встречается значительно чаще, чем острая.
Хроническая ФПН в свою очередь делится на:
- Компенсированную – начальный этап формирования ФПН.
- Субкомпенсированную – более тяжелый вариант хронической ФПН. Характеризуется значительным увеличением риска развития патологий у ребенка.
- Декомпенсированную – характеризуется развитием глобальных изменений в развитии ребенка. Иногда может провоцировать его смерть.
- Критическую – в большинстве случаев заканчивается смертью ребенка.
Причины появления ФПН
Плацентарная недостаточность при беременности обычно возникает по следующим причинам:
Чем опасно заболевание для будущей мамы и плода
Нарушение в строении и работе плаценты влекут за собой достаточно большое количество возможных осложнений.
Осложнения, возникающие в результате фетоплацентарной недостаточности:
Симптомы патологии
Симптомы фетоплацентарной недостаточности при беременности зависят от разновидности данного осложнения.
Симптомы хронической компенсированной ФПН отсутствуют. Выявляется исключительно при прохождении ультразвукового исследование.
Симптоматика декомпенсированной ФПН:
Если появились один или несколько из вышеперечисленных симптомов важно как можно скорее обратиться к врачу. Своевременная врачебная помощь значительно снижает риски развития осложнений.
Диагностика при беременности
После обращения беременной женщины с жалобами характерными для ФПН врач назначает комплексное обследование.
Оно позволит с высокой степенью точности установить наличие осложнения.
Основными методами диагностики плацентарной недостаточности являются:
- ультразвуковое исследование;
- кардиотокография;
- допплерометрия.
Во время процедуры УЗИ врач устанавливает степень зрелости плаценты, ее расположение и толщину. Гинеколог отмечает соответствуют ли эти показатели сроку беременности.
Также производится оценка активности плода и количество амниотической жидкости. Исходя из этих показателей, можно сделать предположение о наличии ФПН у женщины.
КТГ или кардиотокография дает возможность оценить работу сердца ребенка.
Процедура допплерометрии оценивает кровоток в пуповине, матке и головном мозге ребенка.
После проведения соответствующих процедур и установления диагноза беременной женщине назначается соответствующее лечение.
В некоторых случаях требуется наблюдение в стационаре.
Лечение и профилактика беременных
Наличие фетоплацентарной недостаточности требует обязательного лечения.
На первом этапе выявляется причина заболевания, и все меры направляются на ее устранение.
Если у женщины выявлен компенсированный тип плацентарной недостаточности, лечение проводится амбулаторно.
Если же существует более тяжёлое развитие осложнения, беременной женщине дают направление на лечение в условиях стационара.
Лечение ФПН направлено на улучшение кровотока в плаценте, устранение повышенного тонуса матки и улучшение кислородного питания ребенка.
Необходимо понимать, что в настоящее время не существует лекарственных препаратов и процедур, которые бы полностью восстановили структуру плаценты в нормальное состояние.
Для лечения плацентарной недостаточности часто назначают такие лекарственные препараты как:
Их действие направлено на улучшение обменных процессов и состояния кровотока в плаценте.
Курантил устраняет проявления гипоксии у плода. Действие Актовегина больше проявляется в активизации обменных процессов.
При тяжелых проявлениях ФПН в условиях стационара беременным назначают внутривенное введение препаратов:
- Магнезия;
- Гинипрал;
- Эуфиллин;
- Глюкозо-новокаиновую смесь.
Родоразрешение при фетоплацентарной недостаточности может пройти как естественным путем, так и при помощи операции кесарева сечения.
Выбор того или иного способа зависит от степени тяжести осложнения и состояния ребенка в утробе.
Профилактика фетоплацентарной недостаточности:
Фетоплацентарная недостаточность – достаточно частое явление в современной акушерской практике. Правильное планирование беременности и грамотное ведение беременности сводит риски этого осложнения к минимуму.
Диагностика ФПН
Источник: https://kakrodit.ru/fetoplatsentarnaya-nedostatochnost/
Фетоплацентарная недостаточность: признаки патологии и методы ее лечения у беременных
Одним из наиболее частых осложнений беременности является фетоплацентарная недостаточность. Часто это может стать причиной несвоевременной госпитализации беременной женщины с целью снижения риска негативного воздействия на ребенка.
Увидев в своей медицинской карте при беременности запись ФПН, будущая мама начинает задаваться вопросом «Что это?».
Фетоплацентарная недостаточность представляет собой целый комплекс нарушений в работе плаценты. Это провоцирует отклонения в развитии будущего ребенка.
Нарушение сопровождается изменением структуры плаценты.
В результате этих изменений к ребенку начинает поступать недостаточное количество кислорода. Это приводит к гипоксии плода.
Если вовремя не принять необходимые меры по устранению осложнения ребенок может погибнуть.
Фетоплацентарная недостаточность
Фетоплацентарная недостаточность (ФПН) – это состояние, когда нарушается функция плаценты. Обычно при этом обнаруживаются структурные изменения в плаценте. В той или иной степени ФПН определяется примерно у каждой третьей беременной женщины, поэтому эта проблема крайне актуальна.
При фетоплацентарной недостаточности нарушаются все функции плаценты. Из-за этого плод начинает испытывать кислородное голодание (гипоксию), наблюдается задержка его роста и развития, он становится больше подвержен инфекции и вредным продуктам обмена. Из-за нарушения гормональной функции плаценты повышен риск преждевременных родов и аномалий родовой деятельности.
Выделяют следующие факторы риска ФПН:
— Хронические заболевания матери (пороки сердца, бронхиальная астма, сахарный диабет, патология щитовидной железы и др.);
— Инфекции. На состояние плаценты могут влиять очаги хронической инфекции в организме (хронические заболевания дыхательных путей, кариозные зубы), заболевания передающиеся половым путем, простуды и другие инфекционные заболевания при беременности;
— Осложненное течение беременности (угроза выкидыша, гестоз, резус-конфликт);
— Патология матки (миома матки, аденомиоз, пороки развития – двурогая или седловидная матка, хронический эндометрит);
— Неправильное прикрепление плаценты – низкая плацентация или предлежание плаценты, так как в нижних отделах матки кровоснабжение хуже.
— Аборты, самопроизвольные выкидыши, регрессирующие беременности в анамнезе;
— Неблагоприятные факторы внешней среды (профессиональные вредности, неправильное или недостаточное питание, плохая экология);
— Стрессы и психоэмоциональное напряжение;
— Курение при беременности;
— Возраст (до 18 и после 35 лет ФПН наблюдается чаще, чем у остальных).
В норме сосуды плаценты постоянно расширены, благодаря чему обеспечивается равномерное поступление кислорода и питательных веществ к плоду. При патологии сосуды спазмируются, и кровоток нарушается. Кроме того, имеет значение состояние свертывающей системы крови. При повышении свертывания крови она становится более вязкой, в сосудах плаценты образуются микротромбы, нарушающие кровообращение в плаценте.
Естественно, при ФПН начинает страдать плод. При фетоплацентарной недостаточности плод часто испытывает гипоксию. При этом плод больше подвержен родовым травмам. У новорожденных тяжелее протекает процесс адаптации, впоследствии чаще выявляются заболевания нервной системы, аномалии развития (кривошея, дисплазия тазобедренных суставов). У детей, рожденных от матерей с ФПН, чаще бывают респираторные инфекции и кишечные расстройства.
Классификация и симптомы
Различают первичную и вторичную фетоплацентарную недостаточность. При первичной недостаточности нарушение строения и функции плаценты развивается уже в сроки ее формирования (в 16-18 недель).
В данном случае прогноз неблагоприятный, в большинстве случаев беременность не удается доносить до срока, когда плод жизнеспособен, происходит самопроизвольный выкидыш.
При вторичной плацентарной недостаточности изначально формируется нормальная плацента, но в более поздние сроки ее функция по каким-то причинам нарушается.
По степени нарушения состояния плода различают компенсированную, субкомпенсированную и декомпенсированную ФПН. При компенсированной форме ФПН диагностируется по УЗИ, плод не страдает, задержки развития плода нет.
При субкомпенсированной форме начинается отставание плода в росте.
При декомпенсированной форме наблюдается тяжелые нарушения сердцебиения, выраженная задержка развития плода (более чем на 4 недели по сравнению со сроком беременности), в особо тяжелых случаях происходит внутриутробная гибель плода.
Пока фетоплацентарная недостаточность компенсирована, она никак себя не проявляет и обнаруживается только благодаря специальным методам исследования. При выраженной ФПН, когда плод начинает страдать женщина может сперва отменчать более активное шевеление плода, а затем — уменьшение количества шевелений (в норме с 28 недель женщина должна ощущать шевеление не менее 10 раз в сутки).
При задержке развития плода отмечается уменьшение размеров живота (окружности живота и высоты стояния дна матки). Ориентируются в основном на высоту стояния дна матки (ВДМ), так как окружность живота сильно зависит от толщины подкожно-жировой клетчатки. В норме ВДМ в см примерно соответствует сроку беременности в неделях. Кроме того, врач оценивает размеры живота в динамике.
По УЗИ оценивают характер двигательной активности плода, толщину и степень зрелости плаценты. Толщина плаценты в см в норме до 37-38 недель примерно соответствует сроку беременности в неделях, далее толщина плаценты остается такой же или даже может уменьшаться на 1-2 мм. На нарушение функции плаценты указывает уменьшение или увеличение ее толщины более чем на 5 мм по сравнению с нормативными показателями для данного срока.
В норме до срока 30 недель определяется 0 степень зрелости, от 30 до 35 недель – I степень, в 35-38 недель II степень, после 38 недель – III степень зрелости. При ФПН плацента «созревает» раньше, чем положено (это называется преждевременное старение плаценты).
При фетоплацентарной недостаточности может быть отложение кальцинатов (солей кальция) в плаценте. Кроме того, в плаценте могут быть щели, которые называются расширения межворсинчатых пространств. В ряде случаев выявляют кисты плаценты.
Обязательно измеряются размеры плода и оценивается их соответствие сроку. Если размеры плода не соответствуют сроку, то говорят о задержке развития плода.
Иногда при ФПН изменяется количество вод, может быть как многоводие, так и маловодие.
Обязательно проводится допплерометрия – оценка скорости кровотока в сосудах. Чаще всего оценивают кровоток в сосудах матки, пуповины, головного мозга плода.
Диагностировать гипоксию плода можно с помощью кардиотокографии (КТГ). В начале плод в ответ на гипоксию отвечает учащением сердцебиения, при прогрессировании гипоксии сердцебиение наоборот урежается. Может быть аритмия. Кроме того, на кардиотокограмме могут быть децелерации – участки урежения сердцебиения.
Диагностика, признаки и симптомы компенсированной или декомпенсированной фетоплацентарной маточной недостаточности 1, 2 степени: риски, последствия, роды
Фетоплацентарная недостаточность признана опасным состоянием во время беременности, которое занимает около 20% от числа причин смертности в перинатальный период. Множество факторов, вызывающих эту патологию, и сложность диагностики по симптомам, требует своевременного начала профилактики, тщательной диагностики и дальнейшего раннего начала лечения при наличии нарушений.
Что такое фетоплацентарная недостаточность
Фетоплацентарной недостаточностью называется синдромом, вызванным морфологическими и функциональными нарушениями в плаценте. Она является наиболее частым осложнением беременности у женщин. Если лечение не будет начато вовремя, затяжное течение плацентарной недостаточность становится фактором дальнейшей задержки развития плода (ЗРП) и нередко становится причиной гипоксии ребенка в утробе.
Классификация патологии
Фетоплацентарная недостаточность имеет множество классификаций, часть из которых считается условными и не всегда используется в практической работе. Основными признаны 4 классификации.
По времени развития
По времени и механизму возникновения недостаточность делят на два вида:
- Первичная – развивается в период до 16 недели гестации. Ее появление связано с нарушениями в период имплантации и плацентации.
- Вторичная – ее развитие приходится на период после 16 недели гестации после того, как плацента окончательно сформируется. Причинами нарушений выступают внешние, по отношению к ребенку в утробе и самой плаценте, факторы.
По клиническому течению
Эта патология может протекать по двум типам:
Острая развивается чаще при отслойке плаценты, которая может быть нормально или низко расположена в матке. С ней сталкиваются преимущественно в момент родов.
Хроническая может сформироваться в любые сроки гестации и включает в себя несколько подтипов, различающихся по нарушениям в системе кровотока между матерью, плацентой и ребенком в утробе. Она может быть:
- Компенсированная, когда нарушения затрагивают метаболизм в плаценте, нет изменений в кровотоке по системам матки и плаценты или плода и плаценты.
- Субкомпенсированная, когда высока угроза ЗРП и наблюдаются сильные нарушения компенсаторных сил организма матери.
- Декомпенсированная, при которой происходят нарушения в кровообращении по руслу матки и плаценты или плода и плаценты, или в обеих системах одновременно.
По выраженности нарушений гемодинамики
В зависимости от того, насколько нарушен кровоток в системе артерий матери, плаценты и плода существует 4 степени фетоплацентарной недостаточности:
- Нарушен кровоток по системе матки и плаценты или между плодом и плацентой.
- Нарушено кровообращение и между маткой и плацентой, и между плодом и плацентой.
- Происходит централизация кровообращения плода и плаценты, маточный кровоток нарушается.
- Нарушения кровотока плода и приобретают критический характер.
По осложнениям
Поскольку чаще всего фетоплацентарная недостаточности приводит к ЗРП, ее классифицируют на:
- Недостаточность без ЗРП.
- Недостаточность с ЗРП.
Признаки и симптомы
Фетоплацентарная недостаточность вызывается множеством факторов. Они условно разделяются на две категории:
- Эндогенные (внутренние), вызывающие нарушения в процессах плацентации и созревания ворсин. При этом может сформироваться сосудистая и ферментативная недостаточность, что ведет за собой развитие первичной недостаточности.
- Экзогенные (внешние) – они включают массу разных факторов, вызывающих нарушение кровотока по сосудистому руслу между маткой и плацентой или между плодом и плацентой. Они чаще всего ведут к вторичной недостаточности.
Причинами первичной недостаточности выступают:
- Генетические дефекты.
- Инфекции, имеющие бактериальный или вирусный характер.
- Нарушения в работе эндокринной системы.
- Недостаточность ферментов децидуальной ткани.
Все эти факторы вызывают нарушения в строении или дальнейшем прикреплении плаценты и дифференцировки ворсин хориона, а также дефекты развития сосудистого русла объединяющего мать, плаценту и плод. Сочетание этих факторов часто наблюдается при привычном невынашивании беременности.
В формировании вторичной фетоплацентарной недостаточности предрасполагающими являются акушерские патологии и осложнения гестации. Немаловажную роль играют и экстрагенитальные болезни, например, артериальная гипертензия или диабет у матери. А среди экзогенных факторов наиболее опасны:
- Ионизирующее излучение.
- Воздействие химических и физических факторов.
- Некоторые лекарства.
Клиническая картина остро развившейся в родах фетоплацентарной недостаточности напоминает симптоматику, характерную для преждевременной отслойки плаценты с нормальной локализацией:
- Кровотечение, которое может проявиться как наружное, внутреннее или смешанное.
- Болезненность и напряжение в области матки. Боль может быть тупой или приступообразной, локальной или разлитой. Иррадиирует чаще всего в пах, бедро или поясницу.
- Гипоксию и нарушение работы сердца плода.
Проявление хронической формы недостаточности представляет собой жалобы, связанные с акушерскими или экстрагенитальными заболеваниями. Одновременно с ними может наблюдаться уменьшение активности плода.
Сбор анамнеза
Во время сбора анамнестических данных упор берется на выявление факторов риска, соответствующих этиологии фетоплацентарной недостаточности. Особенно обращают внимание на наличие каких-либо клинических симптомов, свидетельствующих в пользу угрозы прерывания или развитие гестоза.
Физикальное исследование
Акушерский осмотр беременной требует от врача акцента на ряде показателей:
- Антропометрия беременной (рост, масса тела).
- Окружность живота.
- Высота стояния дна матки.
- Тонус матки.
- Наличие или отсутствие выделений из половых путей, имеющих кровянистых характер.
- Частота движений плода, характер его сердцебиения во время аускультации.
Лабораторная и инструментальная диагностика
Лабораторные данные важны в основном для определения компенсированной фетоплацентарной недостаточной недостаточности в III триместре при отсутствии гипотрофии плода. Используется анализ сыворотки крови:
- Определение общей и плацентарной щелочной фосфатазы.
- Выявление уровня пролактина и окситоциназы.
А также проводят исследование уровня экскреции эстриола с мочой.
В дополнение к этим лабораторным анализам, проводятся исследования в соответствии с имеющимися акушерскими и экстрагенитальными патологиями, ставшими причиной плацентарной недостаточности.
Диагностика с применение специальной аппаратуры включает в себя ультразвуковое исследование (УЗИ) и кардиотокографию (КТГ) исследование кровотока во всех структурах системы кровообращения между матерью, плацентой и ребенком в утробе.
Значение УЗИ
Ультразвуковая диагностика представляет собой основной элемент выявления ЗРП, вызванного фетоплацентарной недостаточностью. В течение всего вынашивания ребенка женщина посещает процедуру в качестве скрининга раз в три периода:
- С 11 по 14 неделю.
- С 20 по 24 неделю.
- С 32 по 34 неделю.
УЗИ необходимо для определения:
- Расположения плаценты, ее характеристик (толщины, структуры, зрелости, наличия или отсутствия отека и т.д.).
- Маловодия или многоводия.
- Признаков акушерских или экстрагенитальных болезней, которые стали или могут стать причиной фетоплацентарной недостаточности.
Если лечения требует компенсированная недостаточность
Когда у будущей матери наблюдается компенсированная фетоплацентарная недостаточность, динамика лечения имеет положительный характер и отсутствует риск внезапного прерывания беременности, то терапию проводят амбулаторно. В других случаях, женщину госпитализируют в палату интенсивной терапии.
Из-за того, что патология полиэтиологическая, то она не имеет единого стандарта лечения. Главную роль в терапии играет устранение основной причины формирования болезни, а также поддержание компенсаторных способностей материнского организма для пролонгирования беременности.
Как формируется лечение при расстройстве микроциркуляции и нарушении тонуса плацентарных сосудов
Если у беременной выявились микроциркуляторные расстройства и нарушения тонуса сосудов плаценты, то в первую очередь назначают антиагреганты и антикоагулянты (декстран, гепарин). Для профилактики гипотрофии и ЗРП могут проводить переливание, используя плазмозамещающие и белковые растворы.
Для коррекции гемодинамических нарушений используют антагонисты кальция (верапамил), чтобы улучшить кровоснабжение органов, нормализовать сократительную активность миокарда и нормализовать артериальное давление. При гипертонусе мышечного слоя матки применяют спазмолитики (дротаверин).
Дополнительно применяются витамины, токолитики и гепатопротекторы.
Показания для кесарева сечения
При фетоплацентарной недостаточности к кесареву сечению прибегают в двух случаях:
- Декомпенсированное течение хронической недостаточности, даже поддающейся терапии.
- Субкомпенсированное течение без положительной динамики состояния матери и плода в результате проводимого лечения.
Прогноз
При слабовыраженных нарушениях гемодинамики, присущих легкой степени плацентарной недостаточности, прогноз для дальнейшей беременности и родов – благоприятный. Если наблюдается значительная гипотрофия и тяжело нарушена гемодинамика – прогноз сомнительный.
Плацентарная недостаточность – тяжелое осложнение гестации, которое часто приводит к болезням и возможной смерти плода или новорожденного.
В связи с тем, что в ее развитии основную роль играют заболевания матери, затрагивающие сосудистое русло, то наиболее целесообразно раннее обследование и лечение болезней женщины.
Тщательная подготовка к беременности в период планирования и ранняя диагностика патологии – снижает риск дальнейших осложнений и угрозы жизни плода и матери во время вынашивания ребенка, и новорожденного в будущем.
Источник: https://bestmama.guru/zabolevaniya/fetoplatsentarnaya-nedostatochnost.html