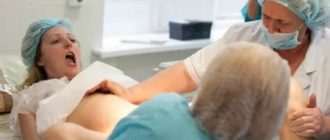
Какой наркоз лучше делать при кесаревом сечении
Будущая мама, которой по медицинским показаниям предстоит такой метод родов, как кесарево сечение, волей-неволей задумывается, какой наркоз ей лучше делать при этой операции.
Среди методов обезболивания, которые используются при «кесаревом сечении», можно выделить две категории – обезболивание, при котором роженица остается в сознании (анестезия), а также общий наркоз – метод, при котором сознание женщины отключается полностью. То есть, такого понятия, как общая анестезия при «кесаревом сечении» не существует.
Сегодня мы поговорим именно об общем наркозе, это достаточно обширная тема. В том случае, если вы хотите узнать подробнее об анестезии, это можно сделать на нашем сайте, в посвященной этой теме статье.
Итак, какой наркоз делают при кесаревом сечении? Начнем с того, что общий наркоз при кесаревом сечении – совсем не частая практика в современных родильных домах. Врачи, как правило, стараются прибегать именно к анестезии, чтобы оставить будущую маму в сознании. Но в некоторых случаях эта мера необходима. Давайте разберемся, в каких именно.
- В первую очередь, общий наркоз применяется при «кесаревом сечении» в том случае, если операция производится в экстренном порядке, и времени на сложный процесс по проведению местной анестезии попросту нет.
- Такая мера может понадобиться, если роженице противопоказана анестезия по медицинским показаниям, например, если на месте проведения присутствует очаг воспаления.
- Общий наркоз применяется в случае косого или поперечного предлежания плода
- В случае патологического ожирения у роженицы, выпадения пуповины или приращения плаценты
- Если женщине ранее была сделана операция на позвоночнике
- Ну и в том случае, если будущая мама категорически отказывается от проведения местной анестезии
Виды наркоза при кесаревом сечении
Под каким наркозом делается кесарево сечение? Есть два способа: внутривенный и эндотрахеальный. Поговорим о плюсах и минусах каждого.
(, как проводится общий наркоз при «кесаревом сечении», можно найти на нашем сайте).
Внутривенный общий наркоз
Этот способ производится с помощью внутривенной инъекции, при которой в организм водится специально рассчитанная, исходя из веса пациентки, доза анестезирующего препарата. Как результат, тормозится центральная нервная система, отключается сознание и наступает полное расслабление мышц.
Плюсы
- Полное, стопроцентное обезболивание
- Абсолютное расслабление мышц, что облегчает работу врача
- Скорость проведения, этот способ позволит сэкономить время тогда, когда это действительно необходимо
- Не влияет как на давление, так и на деятельность сердца
- Специалист-анестезиолог может на протяжении всей операции держать под контролем как глубину, так и длительность наркоза
- Этот способ гораздо проще по технике проведения, нежели, например, спинальная или эпидуральная анестезия, используемые при кесаревом сечении.
Минусы
- При применении этого метода слишком велик риск осложнений как у мамы, так и у малыша. Внутривенный наркоз чреват для ребенка нарушением дыхания, а также нарушениями в работе центральной нервной системы
- У самой роженицы может возникнуть гипоксия, а также непроизвольный выброс в трахею содержимого желудка
- Если при проведении операции понадобилась искусственная вентиляция легких, у пациентки может подняться давление. Не исключено и нарушение сердечного ритма.
Врачи крайне не рекомендуют использовать внутривенный способ, и если встает выбор, какой наркоз безопаснее выбрать при «кесаревом сечении», то лучше остановиться на следующем методе, который несколько безопаснее, хотя и у него есть свои нюансы.
Эндотрахеальный общий наркоз
Как делают такой общий наркоз при кесаревом сечении? Здесь для введения анестезирующего препарата в организм применяется специальная трубка, которая вводится в трахею.
Специалисты, в том случае, если применения общего наркоза не избежать, останавливаются именно на этом методе, так как у него есть ряд значительных преимуществ перед предыдущим.
Плюсы
- Вводимый лекарственный препарат гораздо медленнее проникает сквозь плаценту, нежели чем при внутривенном введении. Соответственно, риски для малыша, о которых мы говорили в предыдущем пункте, значительно снижаются.
- Для будущей мамы значительно снижается возможность как нарушения сердечного ритма, так и работы сердечно сосудистой системы. Ведь аппарат, используемый для введения этого вида наркоза, сам насыщает легкие кислородом и выводит из них углекислый газ
- Препарат, используемый для анестезии, попадает в организм в гораздо более точном количестве, а изменение его дозировки осуществляется гораздо легче
- Анестезиолог может в полном объеме контролировать насыщение легких кислородом, а также объем их вентиляции
- При использовании этого метода содержимое желудка ни коем образом не может проникнуть в легкие
Но при всех очевидных плюсах эндотрахеального наркоза, у него, к сожалению, есть и свои минусы.
Минусы
- Тошнота
- Головные и мышечные боли
- Сильнейшее, вплоть до обморока, головокружение
- Мышечные сокращения, дрожь
- Ослабление сознания
- Из-за введения трубки могут возникнуть травмы во рту и в горле
- Может возникнуть очаг инфекции в легких
- Аллергический и анафилактический шок
- Поражение головного мозга и повреждения нервных отростков как у роженицы, так и у плода
Отзывы о том, какой наркоз лучше выбрать при «кесаревом сечении»
Если рассматривать отзывы женщин, который прошли через процедуру общего наркоза при «кесаревом сечении», единодушного мнения среди них нет. У кого-то был определенный ряд последствий, а кто-то, к счастью, перенес все с легкостью и родил здорового малыша. Но если прислушиваться к специалистам, то их мнение однозначно: если есть выбор, то лучше предпочесть методы регионарной анестезии, такие, как спинальная и эпидуральная, оставив общий наркоз на крайний случай.
Отзывы и видео о том, как проходит кесарево сечение под общим наркозом, вы сможете найти на нашем сайте.
Источник: https://vnarkoze.ru/kesarevo-sechenie.html
Анестезия при кесаревом сечении — какой наркоз лучше: общий, спинальный или эпидуральный
Операцию кесарево сечение проводят, когда роды естественным путем являются противопоказанными и угрожают как здоровью матери, так и ребенку. Если кесарево сечение запланированное, есть время для подготовки роженицы к нему. В таких случаях иногда женщине предоставляют право выбора анестезии при кесаревом сечении, но зачастую его определяет анестезиолог индивидуально с учетом причин, приведших к операции, вида операции (плановая, внеплановая), а также состояния женщины и ее ребенка.
На сегодняшний день существует несколько способов анестезии при проведении данной операции: общая, эпидуральная и спинная. Свои плюсы и минусы характерны для каждого вида наркоза при операции кесарево сечение. Какой наркоз лучше поможет разобраться данная статья, а также в каких случаях рационально применение того или иного вида анестезии.
Нюансы общего наркоза
Сегодня при родоразрешении общий наркоз применяется только в экстренных случаях, в силу того, что данный вид анестезии имеет больший риск по сравнению с другими видами наркоза, но для него требуется минимальное количество времени.
Для начала беременной женщине внутривенно вводится анестетик. Буквально через несколько секунд, когда препарат подействует, в трахею помещается трубка, обеспечивающая подачу кислорода и наркозного газа. И третья часть общего наркоза моирелаксант.
Этот препарат расслабляет все мышцы женщины. И только после этого начинается сама операция.
К счастью, показаний к общему наркозу при кесаревом сечении не так много. Но он не заменим в следующих случаях:
- Когда противопоказана анестезия при кесаревом сечении другого вида. Например, открытие кровотечения, патологическое ожирение, обширная операция на позвоночнике, болезни свертываемости крови и прочие;
- Угрожающее состояние плода. Сюда можно отнести выпадение пуповины, неправильное положение плода;
- В случае отказа роженицы от региональной анестезии при кесаревом сечении;
- При экстренном проведении операции, когда каждая минута может быть последней.
Этот вид обезболивания при кесаревом сечении имеет очень мало противопоказаний, но вот недостатков, влияющих как на мать, так и на ребенка, предостаточно:
- Основной риск — возникновение аспирации. Что это значит? Желудочный сок может попасть в легкие, что может вызвать дыхательную недостаточность и пневмонию;
- Так как наркотические препараты проникают через плаценту, то возможно угнетение центральной нервной системы новорожденного. Особое значение имеет в случае преждевременных родов, а также в случае, когда увеличивается время между введением в наркоз и родоразрешением. Но сильно переживать не стоит, так как современные препараты для анестезии действуют на плод минимально и непродолжительно. И благодаря правильным действиям врача-анестезиолога не обретут серьезных последствий;
- Гипоксия женщины. Это связано с высокой потребностью в кислороде беременной;
- Имеется риск, что провести интубацию трахеи (введение одноразовой трубочки в трахею) становится невозможным по ряду причин. И подключение к аппарату искусственного дыхания не представляется возможным;
- Возможно повышение давления и учащение частоты сердечных сокращений;
- Самые частые и легкие побочные явления: боли в мышцах, тошнота, головокружение, кашель в горле, травмы губ, зубов и языка.
Несмотря на большое количество минусов, общий наркоз при кесаревом сечении имеет и ряд преимуществ:
- быстрое погружение в наркозное состояние, что является очень важным условием в угрожающих случаях;
- отличные условия для хирурга, в связи с полным расслаблением мышц;
- достаточно легко переносится беременной, так как при правильном применении боль полностью отсутствует;
- сердечно – сосудистая система работает стабильно и в сравнении с региональной анестезией практически не бывает снижения давления;
- анестезиологи чаще выбирают данный метод наркоза. Здесь применяется операционная техника чаще практикуемая и более легкая в использовании.
Эпидуральное обезболивание
Зачастую эпидуральной анестезией пользуются в операциях кесарева сечения, когда оно плановое, так как в этом случае требуется время на подготовку. Сделать прокол в экстренных случаях не всегда удается возможным, так как делается укол в определенное место над позвоночником на уровне поясницы.
И в место, где выходят нервы из спинного мозга в позвоночном канале, вводится обезболивающее вещество через тонкую мягкую трубочку (катетер). В любой момент через катетер по мере необходимости добавляется лекарство. Результат анестезии — ясное сознание. Но пропадает вся чувствительность ниже пояса: болевая, тактильная и температурная.
Пациентка перестает чувствовать свою нижнюю часть тела, не может пошевелить ногами.
Как и остальные виды, эпидуральная анестезия при кесаревом сечении имеет свои показания и противопоказания, достоинства и недостатки.
Показания:
- Преждевременные роды (на сроке беременности меньше 37 недель). При этом виде обезболивания происходит расслабление мышц тазового дна, головка плода испытывает перегрузки меньше и легче продвигается по родовому каналу;
- Повышенное артериальное давление либо гестоз — эпидуральная анестезия при кесаревом вызывает снижение давления;
- Дискоординация родовой деятельности. При данном осложнении отделы матки сокращаются с разной степенью активности, нет координации сокращений между ними. Это может быть из-за высокой сократительной активности маточной мускулатуры. Психологическое напряжение женщины также может привести к такому результату. Эпидуральная анестезия при кесарево сечении немного ослабляет интенсивность схваток, угнетает действие окситоцина;
- Продолжительные роды. Отсутствие полноценного расслабления в течение продолжительного промежутка времени приводит к аномалиям родовой деятельности, в этом случае необходимо применение анестезии, чтобы беременная женщина могла отдохнуть и восстановить силы.
Противопоказания:
- Нарушение свертываемости крови;
- Близкое расположение гнойничков к месту прокола;
- Инфекционные болезни;
- Аллергия на используемые лекарства;
- Тяжелые деформации позвоночника;
- Рубец на матке (не всегда);
- Неправильное положение плода (косое или поперечное);
- Большой вес ребенка, узкий таз;
- Отказ пациентки от эпидуральной анестезии при кесаревом сечении.
Преимущества заключаются в следующем:
- Ясное сознание беременной. Исключается риск интубации либо аспирации. Женщина находится в сознании и может насладиться всем процессом появления ребенка на свет;
- Отсутствие раздражения верхних дыхательных путей. Для женщин страдающих бронхиальной астмой данная анестезия предпочтительнее;
- У пациентки сердечно-сосудистая система сохраняет относительную стабильность, так как обезболивающий препарат набирает силу постепенно;
- Сохраняется относительная способность к движениям. Это является особенно важным условием, если у беременной имеются какие-либо мышечные патологии;
- Проведение длительной операции. Эпидуральная анестезия позволяет увеличить время наркоза, благодаря катетеру, через который возможна повторная подача анестетика;
- Обезболивание в послеоперационном периоде. Для послеоперационного обезболивания имеется возможность введения специальных веществ, которые называются опиоиды.
Недостатки анестезии:
- Риск ошибочного внутрисосудистого введения. А при несвоевременном обнаружении ошибки возможно развитие судорог, резкое понижение артериального давления;
- Опасность субарахноидального введения. Это значит введение анестетика под паутинную оболочку спинного мозга. Возможно развитие тотального спинального блока, если такое введение не будет обнаружено;
- Процедура эпидуральной анестезии сложнее остальных видов обезболивания;
- Операцию возможно начинать через определенный промежуток времени, так как до начала действия наркоза необходимо минут 10-20;
- Существует возможность неадекватного обезболивания. Иногда крестовые нервы не блокируются, и возникает дискомфорт во время операции;
- Некоторые препараты, применяемые при эпидуральной анестезии, проникают через плаценту. Это может привести к снижению сердечного ритма ребенка, нарушение дыхания новорожденного;
- Могут возникнуть неприятные ощущения после операции: боль в спине, головная боль, дрожь в ногах, нарушение мочеиспускания.
Но не следует сильно переживать, ведь наличие опыта и бдительности врача-анестезиолога и педиатра-неонатолога помогут избежать серьезных осложнений. Подробнее об эпидуральной анестезии →
Спинальная анестезия при операции
Спинальная анестезия при кесаревом сечении схожа с предыдущим видом наркоза, но в отличие от эпидуральной анестезии игла вводится несколько глубже, так как требуется прокол плотной оболочки, окружающей спинной мозг в поясничной области спины между позвонками.
Такой вид анестезии еще называют спинномозговая. Прокол выполняют между 2 и 3, либо 3 и 4 поясничным позвонком, потому что здесь заканчивается спинной мозг, и отсутствует опасность его повреждения. Несмотря на то, что этот наркоз выполняется в том же месте, что и эпидуральная, но применяется более тонкая игла. Доза препарата меньше и вводится он ниже уровня спинного мозга в пространство, содержащее спинномозговую жидкость.
Этот вид анестезии тоже имеет свои противопоказания:
- Кожная инфекция в месте, где необходимо делать прокол;
- Если нарушена функция свертываемости крови у пациентки, а также нарушение кровообращения;
- Сепсис;
- Определенные формы неврологических заболеваний;
- В случае имеющихся болезней позвоночника, при которых невозможно произвести пункцию;
- Отказ роженицы.
Этот вид региональной анестезии имеет значительные плюсы:
- При правильном введении наркоза достигается полное обезболивание;
- Возможность проведения срочной операции, подготовку к операции можно начинать спустя пару минут от времени введения обезболивающего препарата;
- Процедура выполнения спинальной анестезии достаточно проста в сравнении с эпидуральной, благодаря тому, что можно безошибочно определить место пункции;
- В случае неправильного внутрисосудистого введения анестетика токсические реакции не возникают;
- Дешевле остальных видов наркоза, применяемых при кесаревом сечении.
Но имеются и недостатки:
- Продолжительность действия ограничена (около 2 часов), хотя такой отрезок времени является достаточным для проведения операции;
- Вследствие быстрого начало действия препарата имеется риск снижения артериального давления. При правильных мерах профилактики этого удастся избежать;
- Вероятна постпункционная головная боль в лобно-височной области в течение от 1 до 3 дней. Но опять же это зависит от опытности медика.
Какой наркоз предпочтительнее
Нет такого вида обезболивания, который не имел бы противопоказаний и недостатков. Абсолютно каждая анестезия из перечисленных выше имеет как плюсы, так и минусы. Но проанализировав вышеизложенное о наркозе при операции кесарево сечение, можно сделать вывод, что наиболее оптимальным вариантом служит спинальная анестезия.
Не лишним будет добавить, что материал в данной статье только для общего развития. Ни в коем случае, не стоит использовать полученные знания во время родов, а также препирательства с врачами-анестезиологами после операции. Ведь всегда при выборе метода обезболивания делаются поправки на текущую ситуацию.
передача о кесаревом сечении
Советуем почитать: Как убрать живот после кесарева сечения и можно ли качать пресс сразу после операции для того, чтобы похудеть
Источник: https://moirody.ru/oslozhneniya/anesteziya-pri-kesarevom-sechenii.html
Спинальная анестезия при кесаревом сечении, отличия от эпидуральной и общего наркоза
Родовая деятельность – сложный процесс, к которому организм готовится заранее. Однако некоторые особенности течения беременности или состояния будущей мамы являются противопоказанием для естественных родов, поэтому ребенок появляется на свет в результате кесарева сечения. Несмотря на долгую историю и распространенность операции, многие женщины волнуются и боятся обезболивания. Какие виды анестезии существуют и какие из них лучше и безопаснее для матери и ребенка?
Виды обезболивания при кесаревом сечении и их суть
Кесарево сечение – это операция по извлечению плода из матки с помощью рассечения тканей в нижней части живота и матки. Выполняется она по строгим показаниям, одного желания будущей матери, которая опасается болезненных родов, недостаточно.
ИНТЕРЕСНО: на каком сроке беременности делают второе кесарево сечение?
При плановом кесаревом сечении анестетик подбирается заранее, учитывая предпочтения беременной, состояние ее здоровья и течение беременности. Если необходимо срочное обезболивание, используется общий наркоз.
Эпидуральная анестезия
Широко применяется для обезболивания эпидуральная анестезия. У нее есть свои достоинства и недостатки, которые учитываются медицинским персоналом, поэтому в определенных ситуациях ее применение недопустимо.
Эпидуральная анестезия при кесаревом сечении ведет к потере чувствительности ограниченного участка тела и применяется преимущественно при вмешательствах, проводимых с подготовкой. Длительное время ожидания «отключения» сигналов нервных окончаний (около 20–30 минут) не позволяет применять ее при внезапном осложнении нормальной родовой деятельности, когда потерянные минуты могут сыграть роковую роль.
Анестетическое средство вводится в область поясницы в эпидуральное пространство позвоночника. Анестезия создает такой эффект, при котором нет возможности почувствовать нижнюю часть туловища, но женщина пребывает в сознании.
Сложность процедуры состоит в необходимости точной доставки анестетика к нервным корешкам. Специальное устройство, которое остается в месте введения препарата после укола, позволяет при необходимости добавлять обезболивающее.
Этот вид анестезии применяется при:
- нарушениях функционирования сердца и почек;
- гестозе;
- недостатке инсулина.
Противопоказания:
- плохая свертываемость крови;
- гипотония;
- наличие инфекционных патологий;
- гиперчувствительность к анестетику;
- шов на матке;
- аномальное расположение плода;
- различные патологии строения позвоночника (в том числе в результате травмирования).
Спинальное обезболивание
Спинальная анестезия – более современный метод подготовки к кесареву сечению. Она способна заменить эпидуральное обезболивание, имея меньше противопоказаний. Однако свои недостатки у такого вида анестезии тоже имеются.
Спинальное обезболивание может применяться при различных операциях, проводимых в экстренном или плановом порядке. Действие анестетика начинается примерно через 10 минут после введения. Врач вводит препарат через длинную тонкую иглу в спинномозговое пространство между 2 и 3 или 3 и 4 позвонками. За счет точного введения уменьшается необходимая дозировка, что снижает возможность опасного влияния препарата на будущую маму и ребенка.
Спинальную анестезию применяют в тех же случаях, когда допустимо использование эпидурального обезболивания (подробнее в статье: спинальная и эпидуральная анестезии: сходства и различия). К противопоказаниям относятся:
- аномальное строение позвоночного столба;
- нарушение свертываемости крови;
- инфекционные и воспалительные процессы;
- повышение внутричерепного давления;
- патологии сердца и нервов;
- высокая вероятность большой кровопотери;
- кислородное голодание плода, наличие у него выраженных пороков развития;
- внутриутробная гибель плода.
Общий наркоз
Наркоз является самым старым способом избавления от чувствительности при операциях. Его применяют при различных оперативных вмешательствах для пациентов любого возраста. Общая анестезия используется в основном при экстренных операциях, так как она имеет серьезные недостатки.
https://www.youtube.com/watch?v=olfxHFRP0sI
Суть процедуры заключается во внутривенном введении препарата или вдыхании женщиной газообразного анестетика через специальную маску. Эффект наступает через 2–3 минуты после введения и сохраняется от 10 до 70 минут в зависимости от выбранной дозировки и вида обезболивания. При этом у женщины полностью отключается сознание, она находится в сонном состоянии и не чувствует боль.
Общий наркоз при кесаревом сечении с осторожностью применяют к роженицам, имеющим заболевания сердечной мышцы и кровеносных сосудов. Наркоз применяется при:
- отсутствии времени для ожидания действия других препаратов;
- невозможности использования других средств;
- аномальном расположении плода;
- приращении или ранней отслойке плаценты;
- ожирении женщины;
- патологии строения позвоночника;
- гипоксии плода.
Достоинства каждого из методов
Достоинства эпидуральной анестезии:
- обеспечение нормального функционирования сосудов и сердца во время операции;
- полная потеря чувствительности (анестезия при кесаревом сечении сохраняет действие во время и после операции, кроме того, имеется возможность введения новой дозы препарата при увеличении времени процедуры);
- быстрый восстановительный период (через сутки после проведения кесарева сечения женщина может самостоятельно ходить и ухаживать за малышом);
- отсутствие воздействия на системы организма плода;
- снижение давления, что способствует уменьшению кровопотери.
Преимущества спинального обезболивания:
- безопасность для матери и плода (не проникает через плаценту);
- восстановление сил проходит быстрее;
- полное обезболивание после одного укола;
- полное расслабление мышц;
- использование тонкой иглы для введения лекарственного средства (это уменьшает риск травмирования позвоночника и неправильного введения препарата).
Достоинства общего наркоза:
- скорость действия;
- обеспечение нормальной работы сердечной мышцы во время кесарева сечения;
- легкое введение препарата;
- полное расслабление мышц женщины (это облегчает работу врача);
- возможность продления и усиления анестезии.
Недостатки эпидуральной, спинальной анестезии и общего наркоза
Недостатки эпидуральной анестезии:
- Сложность процедуры введения анестетика. Если анестезиолог не имеет достаточного опыта и знаний, его ошибка может привести к попаданию средства в кровь. Это грозит появлением судорог, резким снижением давления и серьезным повреждением центральной нервной системы женщины.
- В некоторых случаях действие анестезирующего средства не снижает чувствительность. Во время кесарева сечения женщине может быть больно. Перед проведением операции следует проводить специальные проверочные тесты, при необходимости увеличить дозировку.
- При попадании препарата в паутинную оболочку спинного мозга может произойти резкая остановка дыхания.
- Длительное время ожидания действия анестезии. Данный способ не используется при экстренных операциях.
- Если препарат попадает в плаценту, это приводит к нарушению дыхания и функционирования сердечной мышцы плода.
ЧИТАЕМ ПОДРОБНО: чем опасна эпидуральная анестезия во время родов?
Основные недостатки спинальной анестезии:
- мигрень и покалывания в области спины;
- быстрое введение препарата провоцирует развитие гипертонии;
- отсутствие возможности продления эффекта анестезии;
- непродолжительное действие (около двух часов);
- при некачественной обработке инструментов существует риск развития менингита и других патологий.
Минусы общего наркоза:
- Слабый приток кислорода к дыхательной системе мамы. При наркозе уменьшается объем легких, а потребность в кислороде увеличивается.
- При невнимательности персонала происходит выброс внутреннего содержимого пищеварительной системы в органы дыхания.
- Резкая гипертония при извлечении плода в ходе кесарева.
- Сильное угнетение нервной системы плода, так как препарат поступает к ребенку через плаценту.
От чего зависит выбор типа обезболивания?
Какая анестезия будет использована, определяет врач. Если в процесс естественной родовой деятельности приобретает патологический характер, и требуется проведение кесарева сечения, роженице необходима общая анестезия. Эффект наступает очень быстро, что позволяет врачам спасти жизнь матери и крохе.
При плановых операциях у врачей существует возможность выбора вида анестезии. В этом случае учитывается мнение женщины, поэтому при возникновении каких-либо вопросов и сомнений необходимо разрешить их у врача до проведения операции. Выбор зависит от индивидуальных особенностей организма роженицы, течения беременности, наличия заболеваний, внутриутробного положения и состояния плода.
Возможные осложнения, влияние на организм матери и последствия для ребенка
Эпидуральное обезболивание при кесаревом вызывает головные боли и дискомфорт в области спины в восстановительный период. Болевые ощущения могут сохраняться от нескольких дней до 2–3 месяцев. При попадании анестетика в кровоток плода у ребенка может нарушиться работа сердечной мышцы и органов дыхания. В результате возникают различные осложнения после рождения малыша.
После спинального обезболивания женщину мучают головные боли. Появляется общая слабость, снижается давление. Кроме того, в восстановительный период женщине трудно опорожнить кишечник и мочевой пузырь.
Общий наркоз оказывает самое большое влияние на организм матери и ребенка. У женщины наблюдается головокружение и спутанность сознания. Она часто теряется во времени и пространстве, особенно в первые несколько суток после операции. Последствия общей анестезии касаются и нервной системы ребенка. Это грозит нарушением его роста и развития.
Так какой метод лучше?
Конечно, при выборе учитывается мнение будущей матери, но она должна знать все достоинства и недостатки каждого способа, их влияние на организм крохи и ее собственное состояние.
Перед плановой операцией все нюансы обсуждаются и уточняются с акушером-гинекологом и анестезиологом. Специалисты объясняют женщине, почему именно предлагаемый вид анестезии подходит ей больше других.
Если же операция проводится в экстренном порядке, то применяется общий наркоз.
При возникновении сомнений в выборе эпидуральной или спинальной анестезии врачи рекомендуют второй вариант, так как в этом случае уменьшается воздействие на плод (из-за меньшей дозы вводимого препарата) и риск возникновения осложнений.
Источник: https://www.OldLekar.ru/rody/kesarevo/spinalnaya-anesteziya-pri-kesarevom-sechenii.html
Какой наркоз лучше при кесаревом сечении?
В случае, когда проведение кесарево сечения является запланированным, будущей матери подбираются различные виды анестезии.
Выбор сейчас весьма широк — от обычного наркоза до эпидуральной анестезии, которая наиболее часто применяется при кесаревом сечении. Но как определить, какое именно обезболивающее выбрать, чтобы минимизировать возможные риски для малыша и мамы. Существует четыре вида анестезии, определим их плюсы и минусы, а также какой вид наркоза лучше применять при кесаревом сечении.
Второе название анестезии — регионарная, по действию имеет схожесть со спинальной. Основное применение — это плановые хирургические вмешательства, так как эффект от обезболивания наступает в течение 20-25 минут.
Плюсы эпидуральной анестезии:
- эффективно обезболивает на протяжении всего родового процесса;
- минимум негативного воздействия на ребенка;
- роженица постоянно находится в сознании и может наблюдать за процессом;
- данная анестезия слегка понижает АД, за счет чего можно увеличивать введение инфузионных растворов. В свою очередь, это является хорошим профилактическим методом от чрезмерной кровопотери при кесаревом;
- после эпидурального обезболивания, процесс восстановления проходит более благоприятно.
- достаточно сложно найти специалиста, хорошо знающего все нюансы эпидуральной анестезии;
- возможны осложнения в виде инфицирования или остановки дыхания;
- если при введении препарата был сделан неправильный прокол, то обезболивание может вообще не наступить;
- не применяется при экстренном кесарево.
Минусы:
Данный вид анестезии специалисты рекомендуют применять в следующих случаях:
- заболевания сердечной сосудистой системы, а также гипертензия;
- патология почек;
- сахарный диабет, в том числе и не инсулинозависимый;
- другие случаи, когда женщина не может рожать естественным способом.
- патологии инфекционного типа в месте, где необходимо проводить прокол;
- свертываемость крови значительно понижена;
- хроническая гипотония.
Кесарево сечение: спинальная анестезия
По действию спинальная анестезия при кесаревом сечении схожа с эпидуральной и также относится к регионарному обезболиванию. При введении препарата блокируется порог чувствительности именно в том месте, где это необходимо.
Спинальную анестезию проводят, лежа на боку, при этом ноги должны быть максимально подогнуты к животу.
Положительные стороны спинального обезболивания:
Основные плюсы спинальной анестезии такие же, как и у эпидуральной. Однако, существуют и дополнительные положительные моменты:
- 99,9% случаев при правильном введении наступает полное обезболивание;
- эффект от анестезии наступает уже через 6 минут;
- наркоз при кесаревом сечении не несет негативного влияния на ребенка;
- стоимость данного типа анестезии ниже, чем эпидуральной.
Негативные стороны обезболивания спинальным методом:
- нередко проявляется в виде сильных головных болей, которые могут беспокоить в течение суток после кесарево;
- помимо мигрени может вызвать сильные боли в спине;
- значительное понижение АД;
- время действия обезболивания ниже, чем у других видов анестезии.
- не применяется при сильном обезвоживании организма роженицы и перенесенного кровотечения;
- повышенное внутричерепное давление, спазмы;
- патологии сердечно-сосудистой системы;
- нарушение работы ЦНС;
- перед применением данного вида обезболивания, необходимо проводить курс лечения Гепарином.
Противопоказания:
- не применяется при сильном обезвоживании организма роженицы и перенесенного кровотечения;
- повышенное внутричерепное давление, спазмы;
- патологии сердечно-сосудистой системы;
- нарушение работы ЦНС;
- перед применением данного вида обезболивания, необходимо проводить курс лечения Гепарином.
Использование общего наркоза
Обезболивание под общим наркозом при кесаревом сечении один из наиболее старых методов анестезии. Проводится путем введения в кровь медикаментозного препарата и обеспечивает глубокий сон от 15 минут до 1,5 часа.
Положительные стороны общего наркоза:
- обеспечивает полное обезболивание для роженицы;
- данная анестезия по максимуму расслабляет мышцы;
- время действия наркоза практически моментальное;
- при общем наркозе отсутствует снижение АД;
- для введения в общий наркоз не требуется дополнительная квалификация и знания.
- возможный риск развития гипоксии;
- учащенное сердцебиение;
- общий наркоз может негативно воздействовать на ЦНС ребенка, возможно развитие кислородного голодания.
- проведение экстренного хирургического вмешательства;
- в случае, когда другие виды анестезии противопоказаны.
Негативные стороны общего наркоза:
- возможный риск развития гипоксии;
- учащенное сердцебиение;
- общий наркоз может негативно воздействовать на ЦНС ребенка, возможно развитие кислородного голодания.
Показания:
- проведение экстренного хирургического вмешательства;
- в случае, когда другие виды анестезии противопоказаны.
Эндотрахеальная анестезия
Такая анестезия подразумевает под собой введение специальной трубки в трахею, которая подключается к аппарату ИВЛ. Такая анестезия позволяет находится под наркозом необходимое время, контролировать дыхательный процесс женщины, нередко используют и при кесаревом сечении.
Положительные стороны:
- достаточно быстрое действие наркоза;
- эффект от анестезии работает в 100% случаев;
- восстановление от обезболивания переносится легче, чем после других видов анестезии;
- АД при операции стабильно.
- возможны скачки АД;
- в некоторых случаях, есть нарушения в работе дыхательной системы ребенка.
- показана при необходимости срочного оперирования;
- проведение таких сложных операций как трансплантация;
- в случае, когда состояние ребенка и роженицы стабильно ухудшается.
Негативные стороны:
- возможны скачки АД;
- в некоторых случаях, есть нарушения в работе дыхательной системы ребенка.
Показания к применению:
- показана при необходимости срочного оперирования;
- проведение таких сложных операций как трансплантация;
- в случае, когда состояние ребенка и роженицы стабильно ухудшается.
Источник: https://antirodinka.ru/kakoy-narkoz-luchshe-pri-kesarevom-sechenii
Какая анестезия лучше при кесаревом сечении? Я испытала оба вида
Эпидуралка или общий наркоз? Такой вопрос мучает многих мам, которым предстоит кесарево сечение. Я испытала оба вида наркоза и хочу поделиться с вами своим опытом.
Кесарево сечение – это родоразрешение хирургическим путем, при котором ребенка извлекают посредством разреза матки роженицы. Различают плановое кесарево сечение и экстренное. Я пережила две такие операции, в результате которых имею двух замечательных дочек.
У меня было плановое кесарево сечение в связи с миопией высокой степени. Если близорукость влечет за собой изменения сетчатки глаза, то кесарево сечение — это единственный способ родоразрешения. Первые мои роды прошли под общим наркозом, вторые под спинной анестезией.
Расскажу подробно про свои ощущения.
Общий наркоз при кесаревом сечении
Положили меня в больницу за неделю до родов. Здесь мне капали капельницы, давали витамины, следили за анализами. В общем готовили к операции. Рожала я в сельской местности, поэтому выбор наркоза был невелик, а точнее его не было вообще. За день до операции меня вызвал на беседу анестезиолог и предупредил, что в данной больнице делают только общий наркоз.
Грубо говоря, меня усыпят, а проснусь я уже в палате, став мамочкой. Перед операцией я сдала контрольные анализы, прошла неприятную процедуру с клизмой. И вот я в операционной. К одной руке мне прицепили датчики, следящие за мои пульсом и давлением, а в другую руку вставили катетер. Чувствовала себя распластанной препарированной лягушкой. Было очень страшно.
Боялась не заснуть и все чувствовать, боялась не проснуться вообще. Страх неизвестности пугал! Перед началом дали подышать кислородом при помощи маски, а потом в вену через катетер ввели наркоз. Спустя пару минут потолок стал расплываться надо мной. Ощущения очень неприятные и странные. Как будто я лечу в какой-то тоннель, а вокруг меня давит непонятной белой липкой массой.
Я слышу какой-то нарастающий гул и очень хочу вырваться отсюда, но не могу.
А затем я открыла глаза. В сознание я приходила плохо. Чувствовалась сильная слабость, кружилась голова, давление упало до 70/40. Очень хотелось пить. Боли я не чувствовала, так как мне кололи обезболивающее. А еще хотелось знать, что с ребенком, как он. Полностью отошла я от наркоза лишь к вечеру.
Ребенок родился здоровым. Ближе к ночи мне принесли и показали. Сутки я не вставала с кровати. Боль в районе шва была вполне терпимой. На вторые сутки я полностью отказалась от обезболивающих препаратов. Встала я лишь на третьи сутки. А зря! Чем раньше встанешь, тем быстрее все заживет.
Ходила медленно, в полусогнутом состоянии. Ребенка мне отдали на четвертые сутки. К этому времени она привыкла есть смесь и грудь не брала. Приучала ее долго и мучительно на протяжении трех месяцев. Что касается моего шва, то на седьмые сутки, в день выписки, я уже и не вспоминала о нем.
Все зажило очень быстро.
Мои вторые роды под эпидуральной анестезией
Моя вторая операция произошла спустя семь лет. На этот раз мне советовали местную анестезию, так как она более щадящая. Начало было такое же как в первый раз: анализы, клизма, операционная. Сделали укол в нижнюю часть позвоночника. Это не больно. Передо мной повесили шторку, чтобы я не видела действия врачей. Я почувствовала, как у меня онемела нижняя часть тела.
Как меня разрезали, я не чувствовала. Лишь когда доставали ребенка, возникло ощущение, что из меня что-то тянут, но боли не было. И тут я услышала крик моей малышки. Это такое счастье! Все мамочки меня поймут. Это незабываемый момент. Я плакала от великой радости. Доченьку мне тут же показали. Вся операция заняла 40 мин. В конце мне сделали успокаивающий укол и отвезли в палату.
Я тут же позвонила всем родным и сообщила радостную новость. После операции меня очень знобило, но это терпимо. Ко шву приложили лед и вкололи обезболивающее. Чувствовать нижнюю часть тела я стала через три часа. К вечеру меня подняли с кровати, и я пыталась расходиться. На вторые сутки мне отдали ребенка, и я без проблем кормила грудным молоком. Шов болел пять дней. Дольше чем в первый раз.
Но спустя неделю я благополучно о нем забыла.
Источник: http://poslekesareva.ru/kakaya-anesteziya-luchshe-pri-kesarevom-sechenii-ya-ispytala-oba-vida/
Анестезия при кесаревом сечении: общая, эпидуральная, спинальная
Кесарево сечение предназначено для того, чтобы без риска для здоровья извлечь ребенка из брюшной полости, если по каким-либо причинам женщина не может родить естественным образом. Дату кесарева сечения обычно назначают заранее, к этой операции готовятся, в том числе и выбирая анестезию.
Если анестезия при кесаревом сечении уже выбрана роженицей или врачом, то следует знать, как будут её проводить, какие плюсы и минусы имеет каждый вид анестезии и повлияет ли это на ребенка.
Наиболее популярными являются три вида анестезии при кесаревом сечении: спинальная, эпидуральная и общий наркоз.
Эпидуральная анестезия при кесаревом сечении: все за и против
Эпидуральная анестезия, являющаяся регионарной анестезией, то есть – с местным очаговым обезболиванием, очень схожа со спинальной анестезией.
Главным образом, эпидуральная анестезия применяется для плановых операций, потому что её действие развивается не сразу, а постепенно, примерно через 20 минут после начала вливания анестетика.
Суть эпидуральной анестезии – в ведении анестезирующего лекарственного средства в эпидуральное пространство позвоночника для устранения чувствительности нервных корешков, выходящих в него.
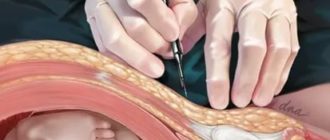
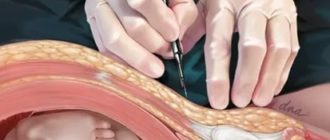
Для выполнения процедуры анестезиолог вводит иглу между стеной спинномозгового канала и твердой оболочкой спинного мозга. По игле проходит тонкая гибкая трубка – катетер, которая будет доставлять анестетик в эпидуральное пространство. Игла убирается, а катетер остается для введения средства до окончания операции.
Плюсы эпидуральной анестезии
- Прекрасное обезболивание всего периода операции или родов.
- Минимальное воздействие на ребенка, в сравнении с другими видами анестезии.
- Женщина остается в сознании весь период операции и может сразу же увидеть своего новорожденного ребенка.
- Эпидуральная анестезия немного понижает давление за счет расслабления сосудов периферического круга, что позволяет вводить больше инфузионных растворов, что служит хорошей профилактикой большой кровопотери на операции.
- После эпидуральной анестезии послеоперационный период проходит с более благоприятным течением.
- Катетер, который вводится в эпидуральное пространство, позволяет вводить анестетик столько, сколько это необходимо, весь период операции.
Минусы эпидуральной анестезии
- Это – довольно сложно выполняемая процедура в технике анестезиолога, которую могут выполнять не все специалисты.
- Осложнения после эпидуральной анестезии всё-таки возможны – это и инфицирование, и токсическое отравление женщины, вплоть до судорог, остановки дыхания и летального исхода.
- Вследствие неправильного прокола эпидуральная анестезия может не сработать вообще, обезболить только левую или только правую половины тела. Может также развиться так называемый спинальный блок, когда лекарственное средство попадает под паутинную оболочку на спинном мозге.
- Анестетик может влиять на ребенка.
- Поскольку анестезия в эпидуральную область действует не сразу, а, как минимум, через 20 минут, давление женщины за это время снижается и держится на низких показателях, а ребенок внутриутробно страдает из-за гипоксии.
- Эпидуральную анестезию нельзя применить при экстренном оперативном вмешательстве.
Риски и осложнения, связанные с анестезией
Несмотря на высокие темпы развития медицины в Казахстане, некоторые группы пациентов остаются подверженными высокому риску развития осложнений. Основной причиной повышенного риска осложнений являются состояние здоровья самой пациентки и характер (объем) предстоящего оперативного вмешательства.
На сегодня, согласно данным статистики, риск возникновения осложнений после операции кесарево сечение составляет около 4%. Наиболее часто отмечаются головная боль, тошнота, головокружение. Все эти симптомы наблюдаются в течение непродолжительного времени и проходят без последствий.
К редким осложнениям относятся:
| Также существуют минимально возможные осложнения, тем не менее, являющиеся весьма серьезными для здоровья пациентки:
|
Источник: https://kcdc.ru/kalendar-beremennosti/kesarevo-pod-obshchim-narkozom.html
Эпидуральная анестезия при кесаревом сечении, отзывы, последствия
Если во время беременности выявляются противопоказания к естественным родам, проводится операция, которую называют кесаревым сечением. Ребенка достают из полости матки через отверстие, сделанное на брюшине. Как и другие разновидности полостного вмешательства, процедура требует обезболивания.
Эпидуральная или спинальная анестезия при кесаревом сечении отличается как положительными, так и отрицательными особенностями, которые необходимо учитывать. Они разные по принципу действия и возможных побочных реакций организма. Что лучше, в каждом отдельно взятом случае решает врач.
Эпидуралка, по сравнению со спинальным наркозом, пользуется большим спросом.
Принцип действия эпидуральной анестезии
Эпидуральная анестезия при кесаревом сечении осуществляется по плану. Иногда ее в срочном порядке применяют во время традиционной родовой деятельности. Такой тип обезболивания помогает снизить восприимчивость нервных рецепторов, что провоцирует полную потерю чувствительности нижних конечностей.
Извините, в настоящее время нет доступных опросов.
При операции кесарева сечения обезболивающий эффект продолжается несколько часов. В том случае, если у женщины имеются противопоказания к такому виду обезболивания, проводится общий наркоз.
Как только игла попадает в эпидуральную область, отодвигается мозговая оболочка. Анестетическое вещество вводится постепенно, начиная с дозировки в 5 мл. Лекарственное средство блокирует передачу болевых импульсов, расположенных в спинном мозге. В результате этого болевые ощущения исчезают. Область ниже пояса полностью онемевает.
Отличие эпидуральной анестезии от спинальной
Многие ошибочно принимают эпидуральную анестезию за спинальную. Между этими разновидностями обезболивания существует большая разница. Главное отличие заключается в скорости наступления эффекта. При проведении спинальной анестезии нижняя область тела онемевает не позднее, чем через 10 минут после осуществления инъекции. Осуществляется блокировка не отдельных участков спинного мозга, а вся его область.
Эпидуральная анестезия и спинальная
Применяемые препараты
Анестетики, используемые при плановой операции по родоразрешению, классифицируются по принципу воздействия на организм и длительности оказываемого эффекта. Дополнение таких препаратов Эпинефрином позволяет увеличить анестезию на несколько часов. Перед введением препаратов необходимо убедиться в отсутствии аллергической реакции.
К наиболее распространенным препаратам с обезболивающим эффектом относят:
- Бупивакаин. Относится к категории аминоамидов. Во время операции применяется в концентрации от 0,125 до 0,25%.
- Ропивакаин. От предыдущего анестетика отличается сниженной эффективностью. При проведении хирургической операции используется в дозировке 0,5, 0,75 и 1%.
- Лидокаин. Действие основано на содержании аминоамида. При проведении эпидуральной анестезии вводят дозировку 2 или 1,5%. Без совмещения с другими препаратами Лидокаин обеспечивает обезболивание протяженностью от 60 до 100 минут. При совмещении с другими анестетиками его эффект продлевается на 50%.
- Хлоропрокаин.
При оперативном вмешательстве применятся в концентрации 30%.
Как проходит введение анестетика
Процедуру введения анестетика осуществляют при нахождении в сидячей или полулежащей позиции. По принципу осуществления она напоминает пункцию. Отличие в том, что не осуществляется забора биоматериала. Область введения иглы предварительно обрабатывается антисептиком.
Инъекция вводится в спинномозговую жидкость, расположенную в области позвоночника. Для этого используется игла, ее длина составляет 9 мм, а диаметр – 2 мм. Затем к иголочке крепится катетер, посредством которого подают лекарственное средство. После окончания процесса вливания раствора катетер вынимают, а иглу оставляют на месте.
Это необходимо для того, чтобы во время проведения основных манипуляций можно было добавить лекарство.
Введение анестетика
Необходимый эффект после обезболивания достигается через 20 минут. Наблюдается потеря тактильной, осязательной и болевой восприимчивости. Женщина при этом находится в полном сознании. Это необходимо для возможности контактирования с медицинским персоналом.
Противопоказания
Перед использованием эпидуральной анестезии следует ознакомиться с перечнем противопоказаний. Их наличие определяется заранее, в рамках прохождения профилактического обследования организма. Роженица должна отказаться от этой разновидности наркоза в следующих случаях:
- кислородное голодание плода;
- недуги центральной нервной системы;
- сильное кровотечение;
- отсутствие инструментов и оборудования для проведения процедуры;
- индивидуальная непереносимость анестетика;
- отклонения свертываемости крови (или прием препаратов, влияющих на вязкость крови, накануне);
- инфекционные заболевания в острой форме.
Эпидуральная анестезия пользуется спросом благодаря ряду преимуществ перед другими разновидностями обезболивания. К ним относят следующее:
- В момент появления ребенка на свет женщина находится в сознании. Это помогает медикам отслеживать ее состояние во время проведения кесарева сечения.
- Эпидуралка отличается длительным эффектом. Женщина не чувствует нижнюю часть тела от 1 до 4 часов.
- Отсутствует раздражение дыхательных органов, которое бывает при проведении ингаляционного наркоза.
- Если анестезию используют при естественной родовой деятельности, женщине удается сэкономить силы во время прохождения наиболее болезненных схваток. Это положительным образом сказывается на исходе родов.
- Процесс выхода из состояния наркоза достаточно быстрый. Уже через сутки после проведения операции женщина может совершать двигательную активность.
- Допускается проведение процедуры обезболивания на полный желудок. При общем наркозе пациентам запрещено есть в день операции.
- Препараты, используемые во время анестезии, не оказывают токсического воздействия на плод.
- По причине того, что врачи выполняют эпидуральную анестезию дозировано, не оказывается влияние на функционирование сердечно-сосудистой системы.
Несмотря на обилие положительных особенностей, процедура обезболивания небезопасна. К недостаткам метода относят возможность погрешностей во время выполнения. Препарат должен вводить только квалифицированный специалист.
Недостатки
Женщины, которым предстоит кесарево сечение, в первую очередь интересуются, больно ли делать инъекцию. Однозначного ответа на этот вопрос не бывает. Все зависит от степени высоты болевого порога роженицы. Согласно отзывам, боль от схваток перебивает по интенсивности дискомфорт, появляющийся в момент введения иглы.
Помимо неприятных ощущений, выделяют следующие недостатки процедуры:
- Такой вид обезболивания способен вызвать увеличение артериального давления, что провоцирует тошноту и головокружение.
- При нарушении техники введения лекарства существует риск развития судорог и повреждения клеток мозга в результате резкого скачка давления.
- Нельзя заранее просчитать, сколько будет длиться операция. Если действие анестетика закончится раньше, чем родится ребенок, женщину придется экстренно переводить в общий наркоз. Это сопровождается определенными рисками.
- После проведения эпидурального наркоза существует вероятность появления неврологических нарушений.
В большинстве случаев появляются головные боли. Это связано с попаданием спинномозговой жидкости в ту область, где ее быть не должно.
- Перенесение кесарева сечения под эпидуральной анестезией вызывает психологический дискомфорт у большинства женщин. Операция может оставить отпечаток на состоянии психики, провоцируя развитие различных нарушений.
В редких случаях происходит неполноценное обезболивание, что вызывает дискомфортные ощущения как у роженицы, так и у врачей. Также существует вероятность отклонений неврологического характера, к которым относят паралич конечностей и другие нежелательные осложнения. Такое возможно в случае случайного травмирования нервного корешка.
Квалифицированный анестезиолог не столкнется с подобными проблемами. Поэтому следует уделить особое внимание выбору врача.
Риски
Спинномозговая или эпидуральная анестезия сопряжена с рисками. Если не соблюдены санитарные нормы, существует вероятность развития воспаления в результате попадания инфекции. Это грозит осложнениями со здоровьем.
Применение анестезии может сопровождаться тошнотой, спонтанной дрожью, головокружением и потерей сознания. Эти побочные эффекты способны оказать влияние на ход операции. Никто не застрахован от развития аллергической реакции.
Поэтому крайне важно, чтобы процесс введения инъекции осуществлялся в соответствии с установленными нормами.
Невозможно заранее предположить, как организм отреагирует на введение обезболивающего вещества. Бывали случаи, когда онемение отмечалось только на одной из сторон тела. В некоторых случаях женщины ощущали дискомфорт во время операции. Также существует риск потери сознания во время процедуры по причине чрезмерных переживаний.
Эпидуральный наркоз, сделанный перед кесаревым сечением, приводит к различным нежелательным последствиям. Новоиспеченная мама сталкивается с ними не сразу, а спустя некоторое время. Вероятность их развития увеличивается в том случае, если роды сопровождаются осложнениями.
К наиболее часто встречаемым проблемам после наркоза относят следующие:
Непосредственно после выхождения из наркоза сознание женщины может быть слегка затуманенным. В первые часы после операции присутствует мышечная слабость и понижение тактильной чувствительности. В некоторых случаях наблюдаются трудности с процессом мочеиспускания.
К самым распространенным осложнениям относят болевые ощущения в спине или голове. Такое случается при нарушении техники введения инъекции или из-за случайного задевания нервных рецепторов. Также могут возникнуть проблемы с дыхательной системой. Они возникают в результате попадания лекарственного вещества под паутинную поверхность спинного мозга.
Анестезия опасна не только для женщины, но и для ее ребенка. Из-за того что процесс родоразрешения противоестественный, адаптация малыша к окружающему миру замедляется. В результате введения анестетика ребенок рождается недостаточно активным.
Увеличивается риск образования гипоксии, что провоцирует различные отклонения в развитии. Примечательно, что показатели по шкале Апгар могут быть достаточно высокими.
О последствиях проведенной анестезии становится известно по мере взросления ребенка.
В каждом медицинском учреждении установлены определенные цены на услугу. Конечная стоимость зависит от дозировки введенного препарата. В среднем процедура обезболивания обходится в 3000-5000 рублей. При наличии показаний могут обезболить роды бесплатно, по страховому полису. Если женщина изъявляет желание о проведении анестезии при отсутствии веских причин, она должна оплатить услугу полностью.
Медики утверждают, что эпидуральный наркоз при кесаревом сечении – необходимая составляющая. Перед его использованием крайне важно взвесить риски, и исключить наличие противопоказаний. Это позволит избежать непредвиденных последствий. Однозначного ответа на вопрос, «какой наркоз лучше при кесаревом сечении», не существует. Выбор анестезии осуществляется в индивидуальном порядке.
Общий наркоз при кесаревом сечении проводят в следующих случаях:
Источник: https://kesarevo-sechenie.ru/stati/jepiduralnaja-anestezija
Какой наркоз лучше при кесаревом сечении и безопасней?
Привет, друзья! Это Лена Жабинская! Оперативное вмешательство предусматривает обязательное обезболивание. Изначально мамам предлагали только общий наркоз, между тем, с течением времени все изменилось. Сегодня в медицинской практике используют 4 вида анестезии. Каждый имеет достоинства и недостатки. Как выбрать оптимальный?
Достаточно прочесть сегодняшнюю статью, повествующую о том, какой наркоз лучше при кесаревом сечении.
Кесарево сечение: что это и зачем
Природой предусмотрено, что женщина должна рожать естественным образом. Из-за того, что порой реализовать это было проблематично, медицина предложила радикальный, но в некоторых случаях максимально безопасный вариант родоразрешения – кесарево сечение. Его суть заключается в том, что врач проводит хирургическую операцию, благодаря которой плод вынимается через разрез в матке и брюшине.
К слову, процедура уходит корнями в древность. Согласно мифам и легендам, именно благодаря кесареву сечению мир увидел бога Аполлона. Стоит отметить, что до начала XVI века кесарево сечение проводили лишь тогда, когда роженица умирала. Но в 1500 году появилось описание первого в Европе случая появления ребенка на свет посредством оперативного вмешательства, в результате которого и мать, и дитя остались живы.
Впервые наркоз начали применять в середине XIX века. Его цель – максимально обезболить, позволив женщине хорошо перенести предстоящую операцию. Выполняется последняя в течение нескольких минут, во время которых в определенном месте делают надрез, чтобы извлечь ребенка. В случае отсутствия осложнений через 5 – 6 дней после операции женщину выписывают.
Абсолютными показаниями к ее проведению являются:
- несоответствие размеров плода и таза женщины;
- клинически узкий таз;
- предлежание плаценты;
- риск разрыва матки в родах;
- пороки развития плода.
Анестезия применяется всегда.
Наркоз: виды и противопоказания
Беременная женщина на сносях, у которой запланировано кесарево сечение, может выбрать один из четырех видов анестезии. Речь идет о:
- эпидуральной;
- спинальной;
- общем наркозе;
- эндотрахиальном наркозе.
Каждый имеет плюсы и минусы, а также применяется строго по показаниям. Местный наркоз при кесаревом сечении не делают. Несмотря на отточенность техники выполнения операции, всегда остается минимальный риск воздействия анестетика на ребенка. Поэтому делая свой выбор в пользу того или иного вида, следует взвесить все «за» и «против».
Спинальная анестезия
В общем и целом этот вид анестезии практически не отличается от предыдущего. Как и прежде, женщине ставят укол в спину, однако на этот раз иглу вводят глубже, прокалывая плотную оболочку, которая окружает спинной мозг. Именно поэтому такой наркоз называют спинномозговым. Укол ставят строго между 2 и 3 или 3 и 4 позвонками, чтобы исключить возможность повреждения спинного мозга. Иглу берут тоньше, а препарата вводят меньше.
Спинной наркоз имеет свои достоинства:
- полное обезболивание;
- быстрое действие – операцию начинают спустя несколько минут после его введения;
- минимальный риск развития последствий в результате точного определения места укола;
- отсутствие токсических реакций в ответ на неправильное введение;
- сравнительную дешевизну относительно других видов анестезии.
Недостатки пункции:
- небольшая продолжительность воздействия на организм – всего 2 часа;
- небольшой риск падения артериального давления из-за быстрого введения препарата;
- риск возникновения головной боли в лобно-височной доле, которая сохраняется до 3 дней после проведения операции.
Спинальный наркоз не делают при наличии противопоказаний, которыми являются:
- сыпь в месте проведения пункции;
- патологии кровообращения, нарушения свертываемости крови;
- сепсис;
- неврологические заболевания;
- болезни позвоночника.
Эндотрахиальный
Эндотрахиальный наркоз предполагает введение внутривенно препарата, после чего в трахею вводится трубка, обеспечивающая искусственную вентиляцию легких. Через нее также в организм женщины попадает анестетик, который исключает риск возникновения боли. Применяют его при срочных операциях или внезапном ухудшении состояния матери и плода.
Такой наркоз противопоказан при бронхитах, пневмониях, туберкулезе, болезнях сердца. Стоит отметить также, что он быстро обезболивает. Сколько длится эндотрахиальный наркоз? Все зависит от времени проведения операции, так как препарат при необходимости может дополнительно вводиться.
Его последствия:
- кашель и боль в горле;
- проблемы с голосом;
- травмы ротовой полости;
- угнетение ЦНС и дыхания ребенка, сонливость и вялость у него.
Сравнительная таблица разных видов наркоза
Окончательно разобраться с тем, под каким лучше наркозом делать кесарево сечение поможет таблица:
| Вид анестезии | Плюсы | Минусы |
| Эпидуральная | Ясное сознание, возможность применения для женщин с бронхиальной астмой, мышечными патологиями, возможность повторного введения препарата при проведении операции | Риск неправильного введения, необходимость выжидания времени перед началом операции, риск частичного обезболивания и появления дискомфорта у матери, угнетение сердечно-сосудистой и дыхательной систем у новорожденного |
| Спинальная | Полное обезболивание, возможность проведения экстренной операции, точность пункции, сравнительная дешевизна, действие препарата до 120 минут | Возможность появления головных болей в первые 3 дня после операции |
| Общий наркоз | Возможность проведения экстренной операции, длительность действия до 70 минут, минимальное наличие противопоказаний | Риск травмирования ротовой полости, появление головокружения, спутанности сознания у матери и угнетения ЦНС и дыхания у ребенка |
| Эндотрахиальный | Быстрое обезболивание, возможность продления действия | Последствия для матери в виде кашля, травм ротовой полости и для ребенка – в виде угнетения дыхания, нервной системы |
Какой выбрать
Выбрать лучший наркоз при хирургическим вмешательстве может лишь врач на основании анамнеза, ведь каждая процедура имеет свои достоинства и недостатки и влияет как на состояние роженицы, так и на состояние ребенка. И это не пустые слова, а отзывы рожавших женщин.
Поэтому не пренебрегайте его советом. А также делитесь постом в соцсетях и подписывайте на обновления. Это была Лена Жабинская, всем пока!
Источник: http://www.baby-lifestyle.ru/rody/kakoy-narkoz-luchshe-pri-kesarevom-seche.html
Анестезия при кесаревом сечении
Хирургическая операция на брюшной полости, благодаря которой возможно появление ребенка путем извлечения из живота матери, называется кесаревым сечением. Проводят ее, когда естественные роды являются противопоказанными и несут в себе угрозу как для здоровья матери, так и ребенка.
Если кесарево сечение плановое и есть время для подготовки роженицы к нему, женщина сама может выбрать метод обезболивания, но в большинстве случаев его индивидуально определяет анестезиолог. Сегодня используют такие способы анестезии при кесаревом сечении:
Хирургическая операция на брюшной полости, благодаря которой возможно появление ребенка путем извлечения из живота матери, называется кесаревым сечением. Проводят ее, когда естественные роды являются противопоказанными и несут в себе угрозу как для здоровья матери, так и ребенка.
Если кесарево сечение плановое и есть время для подготовки роженицы к нему, женщина сама может выбрать метод обезболивания, но в большинстве случаев его индивидуально определяет анестезиолог. Сегодня используют такие способы анестезии при кесаревом сечении:
- эпидуральная;
- спинальная;
- общая.
Выбирая одну из них, вы должны учитывать следующие факторы:
- хотите ли вы быть без сознания на все время продолжения операции и уже очнуться в палате счастливой матерью;
- или у вас есть желание “присутствовать” при операции.
Для ребенка нежелателен ни один из видов анестезии, но все же наибольший риск появления осложнения связан с общей анестезией, когда в организм матери вводят сразу несколько медикаментозных препаратов.
Рассмотрим более детально каждый метод анестезии при кесаревом сечении.
Эпидуральна анестезия при проведении операции кесарева сечения
Анестезия, при которой в поясничную область спины (эпидуральное пространство между позвонками) будущей матери вводится анестетик, называется эпидуральной.
Преимуществами эпидуральной анестезии при проведении кесарева сечения является в первую очередь то, что роженица постоянно находится в сознании, благодаря чему она может наблюдать за рождением своего ребенка.
Также, благодаря тому, что анестетик (обезболивающее) набирает силу постепенно, поддерживается стабильность работы сердечно-сосудистой системы. В некоторой мере даже сохраняется способность к движениям. Незаменима эпидуральная анестезия при родах, которые проходят с осложнениями и требуют большой длительности.
Только такая анестезия допустима для рожениц, страдающих бронхиальной астмой, поскольку при ней дыхательные пути не раздражаются.
Недостатками эпидуральной анестезии является то, что возможно неправильное введение анестетика или же возникновение судорог при большой его дозе.
Эпидуральная анестезия должна проводиться только опытным специалистом, поскольку существует риск возникновения частых эпидуральных блокад, что может привести к последующим частым сильным головным болям.
Неправильное введение эпидуральной анестезии чревато неврологическими осложнениями.
Показателями к применению эпидуральной анестезии при кесаревом сечении является риск возникновения изменений со стороны артериального давления.
Спинномозговая (спинальная) анестезия при кесаревом сечении
Суть такой анестезии заключается в введении анестетика в поясничный отдел спины между позвонками в подпаутинное пространство. При ее проведении происходит прокалывание плотной оболочки, окружающей спинной мозг (при эпидуральной анестезии игла вводится чуть глубже, нежели при спинальной).
Спинальная анестезия является наиболее подходящей при кесаревом сечении, среди ее преимуществ можно назвать следующие:
Но также и при такой анестезии существуют недостатки, а именно:
- ограниченность время действия (в среднем анестетик действует два часа);
- резкое начало действия обезболивающего, что может спровоцировать снижение артериального давления;
- также, как и при эпидуральной анестезии, возможно возникновения постпункционных головных болей;
- возможно развитие неврологических осложнений (в случаях, когда введенная доза обезболивающего оказалась недостаточной, нельзя делать повторные инъекции. Нужно или повторно ввести катетер или применить другой метод анестезии).
Спинальная анестезия противопоказана при преждевременной отслойке плаценты.
Проведение общей анестезии при кесаревом сечении
Данный вид анестезии используют при диагностике гипоксии у плода или при наличии противопоказаний для проведения региональной (эпидуральной или спинальной) анестезии, среди которых могут быть выраженные патологии, повышенное внутричерепное давление или же дородовое кровоизлияние.
Суть ее в том, что вследствие медикаментозного воздействия у роженицы происходит «отключение сознания» и полная потеря чувствительности.
Достоинствами общей анестезии при кесаревом сечении можно назвать то, что она легче переносится женщиной и гарантирует полное обезболивание при правильном ее применении. Также следует учесть и то, что наркоз очень быстро начинает действовать, а это очень важно в тех случаях, когда операция не терпит отлагательств и требует немедленного проведения. При общей анестезии сознание у роженицы отсутствует, а мышцы полностью расслабляются, что создает отличные условия для работы хирурга.
Также при общей анестезии сохраняется стабильная работа сердечно-сосудистой системы, поскольку не происходит снижение давления (как при естественных родах).
Данному методу анестезии отдает свое предпочтение большая часть анестезиологов, но и он имеет минусы, а именно:
- развитие кислородной недостаточности (гипоксии) у женщины;
- существует риск невозможности проведения интубации трахеи (введения одноразовой пластиковой трубки в нее), что, в свою очередь, делает невозможным подключение роженицы к аппарату искусственного дыхания;
- возможно возникновение аспирации (проникновения в дыхательные пути посторонних материалов, в данном случае имеется ввиду попадание содержимого желудка в легкие женщины);
- при общей анестезии наблюдается угнетение центральной нервной системы ребенка, что связано с проникновением через плаценту наркотических веществ, применяемых при процедуре (это следует особенно учитывать при недоношенных беременностях или при слишком большом промежутке времени между введением общего наркоза и началом самих родов. Но паниковать не стоит, поскольку современные медики применяют анестезиологические препараты с минимальным действием на ЦНС ребенка — при правильном индивидуальном подборе препаратов, общая анестезия не грозит серьезными последствиями).
Когда при кесаревом сечении показана показана общая анестезия?
Показателями к применению общей анестезии при кесаревом сечении являются:
- угрожающее состояние плода;
- необходимость немедленного родоразрешения;
- случаи, когда противопоказана региональная анестезия (например, открытие кровотечения у беременной женщины);
- при самостоятельном отказе роженицы от эпидуральной или спинальной анестезии;
- патологическое ожирение будущей мамы.
Но стоит отметить тот факт, что эпидуральная анестезия менее опасна для ребенка, нежели общий наркоз, при котором применяют наркозные препараты, действующие на мозг.
Специально для beremennost.net Анна Жирко
Источник: https://beremennost.net/anesteziya-pri-kesarevom-sechenii