Гормоны для беременности: как сдавать анализ женщине
Репродуктивная функция женщины напрямую зависит от ее состояния здоровья в целом, особенно гормональных показателей.
Процесс созревания яйцеклеток, физиологические условия для зачатия, беременность, роды, лактация находятся под контролем нервной и эндокринной системы. От концентрации биологически активных веществ в крови зависят процессы, связанные с детородной функцией.
Женщина должна обязательно контролировать гормоны для беременности посредством анализов, начинать сдавать которые нужно еще на этапе планирования беременности.
Что такое гормоны
Железы внутренней секреции, которые объединяет эндокринная система, синтезируют гормоны. Эти вещества попадают в кровь и оказывают влияние на работу внутренних органов, контролируют физиологические процессы и состояния. Их концентрация небольшая, но значение этих веществ огромно. Бесперебойная работа организма зависит от нормальной концентрации гормонов. При любых гормональных нарушениях возникают дисфункции физиологических систем и развиваются патологии.
Анализы на гормоны при планировании беременности
Функциональность репродуктивных органов женщины зависит от концентрации андрогенов (половых гормонов), а их секреция запускается гормонами гипофиза, надпочечников, щитовидной железы. Для обеспечения половой функции активные вещества взаимодействуют друг с другом, поэтому важно контролировать гормональные показатели и их соотношения. Будущие родители на этапе планирования беременности должны пройти медицинское обследование.
Анализ крови на определение гормонального фона назначается не всем парам. Показаниями к исследованию являются:
- нарушение менструальных циклов;
- признаки гиперандрогении (ожирение, угревая сыпь, сильное оволосение);
- проблемы с зачатием (при активной половой жизни беременность не наступает в течение года);
- проблемное вынашивание при предыдущих беременностях (замирание плода, выкидыш);
- возраст женщины после 35 лет.
Любая из названных причин является поводом для визита к врачу – акушеру-гинекологу, эндокринологу, гинекологу-эндокринологу. Обследование лучше проходить приблизительно за полгода до планируемого зачатия.
Врач определяет, какие сдавать анализы на гормоны и когда это лучше сделать. Исследование венозной крови и мочи покажет уровень активных веществ в организме. По его результатам врач даст заключение относительно возможностей молодой пары иметь ребенка.
При обнаружении патологий проводится соответствующее лечение.
Какие гормоны сдавать при планировании беременности
Гормоны и беременность — понятия взаимосвязанные. Существуют активные вещества, которые обеспечивают наступление овуляции, возможность зачатия, имплантацию оплодотворенной яйцеклетки в матку, нормальное течение беременности и развитие эмбриона, родовую деятельность, грудное вскармливание. Гормональный фон для беременности определяют:
- эстрадиол;
- антимюллеров (АМГ);
- пролактин;
- фолликулостимулирующий (ФСГ);
- лютеинизирующий (ЛГ);
- прогестерон;
- тестостерон;
- дегидроэпиандростерон (или ДЭА-сульфат);
- гормоны щитовидной железы (тироксин, тиреотропный).
Как сдавать анализы на гормоны женщинам
Для проведения лабораторного исследования женщинам нужно сдавать венозную кровь, забор которой производится натощак в определенный день маточного цикла. В медицинском заключении рядом с результатами указываются нормальные значения. Для получения достоверных показателей к сдаче анализа необходимо подготовиться. Накануне исследования необходимо:
- воздержаться от половых контактов;
- исключить физические нагрузки;
- отменить прием гормональных препаратов;
- избегать стрессовых ситуаций;
- не употреблять спиртные напитки.
Гормоны, влияющие на зачатие у женщин
Список гормонов для беременности внушительный, еще до ее наступления в организме женщины происходят многочисленные подготовительные процессы. Непосредственная возможность зачатия, течение беременности зависит от гормонального баланса. Часть гормонов синтезируется половыми железами. Женские андрогены стимулируют развитие фолликулов, созревание яйцеклетки, создают условия для ее оплодотворения. Гормоны для зачатия готовят организм женщины к беременности.
Кроме половых желез на зачатие и вынашивание ребенка влияют другие железы внутренней секреции – гипофиз, надпочечники, щитовидка. Количество секретируемых активных веществ, не соответствующее норме, негативно отражается на здоровье беременной женщины. Например, уровень кортизола, гормона стресса, нужно контролировать обязательно, чтобы не допустить прерывания беременности. Определение гормонального фона — необходимое исследование для рождения здорового малыша.
ЛГ
Созревание яйцеклетки, полноценную овуляцию, выработку женских эстрогенов (эстрадиола, эстриола и эстрона), образование желтого тела яичников обеспечивает лютеинизирующий гормон. Он обеспечивает выработку прогестерона, который важен во время беременности. ЛГ вырабатывается гипофизом. Определяют количество этого вещества в крови на 3-8 или 19-21 дни менструального цикла.
ФСГ
По уровню фолликулостимулирующего гормона можно определить период наступления овуляции, что важно для планирования зачатия и беременности. ФСГ секретируется гипофизом, его функции – стимуляция роста и созревания фолликулов, развитие эндометрия матки. Уровень этого вещества зависит от фазы цикла. ФСГ и ЛГ активно взаимодействуют, поэтому в анализе они определяются одновременно. Их максимальная концентрация указывает на выход яйцеклетки из фолликула.
При диагностировании бесплодия и других нарушений репродуктивной функции соотношение этих веществ и непосредственно концентрация фолликулостимулирующего гормона имеет определяющее значение. Дисбаланс веществ указывает на недостаточную функцию гипофиза, развитие в нем новообразований, проявление синдрома аменореи (отсутствие месячных), почечную недостаточность.
Пролактин
Выработку пролактина осуществляет гипофиз. Активное вещество контролирует подготовку молочных желез к грудному вскармливанию, выработку грудного молока. Определение концентрации вещества важно на этапе планирования беременности, потому что он влияет на образование ФСГ, количество эстрогенов и гормонов щитовидной железы. Одной из причин отсутствия овуляции (и в дальнейшем бесплодия) является отклонение от норм показателей пролактина. Сдают анализ на 5-8 день цикла.
Повышенные значения связаны с опухолями гипофиза, гипофункцией щитовидной железы, поликистозом яичников, анорексией, заболеваниями печени и почек. Обратить внимание на недостаток пролактина стоит в случае одновременного понижения с другими активными веществами (например, щитовидки). Это свидетельствует о патологических состояниях гипофизарной системы.
Эстрадиол
Главный женский андроген эстрадиол вырабатывается яичниками. Он отвечает за менструальный цикл, созревание яйцеклетки, готовит слизистую оболочку матки к беременности. На выработку веществаа влияют пролактин, ЛГ, ФСГ, а во время беременности — надпочечники плода. Самая высокая концентрация вещества наблюдается за 1-2 дня до наступления овуляции. Сдавать анализ можно в любое время цикла.
Повышенная концентрация эстрадиола связана с наличием опухолей или кист придатков. При курении, несвойственных физических переутомлениях уровень вещества снижается. Дефицит эстрадиола может вызвать гормональный дисбаланс – повышенный пролактин на фоне недостаточной лютеиновой фазы. Опасность самоаборта возникает на фоне недостатка главного женского андрогена.
Тестостерон
Главный мужской андроген и гормоны, отвечающие за беременность, только на первый взгляд не имеют между собой связи. Тестостерон вырабатывается в организме женщины яичниками и корой надпочечников.
Вещество влияет на полноценное развитие фолликулов. Повышение тестостерона препятствует овуляции и является фактором риска самопроизвольного аборта на ранних сроках беременности. Сдавать кровь на содержание вещества нужно на 6-7 день цикла.
Пик концентрации приходится на овуляцию и лютеиновую фазу.
Проверить уровень тестостерона нужно на этапе планирования беременности. Его повышенное количество показательно при наличии опухолей яичников, гиперфункции надпочечников, наследственной предрасположенности. Понижение концентрации вещества связано с эндометриозом (чрезмерным разрастанием слизистой оболочки матки), большим количеством эстрогенов, наличием миомы матки, опухолями груди, остеопорозом.
Прогестерон
Желтым телом яичников, надпочечниками, плацентой синтезируется гормон беременности прогестерон.
Он обеспечивает прикрепление яйцеклетки к эндометрию (внутренней стенке матки), увеличивает матку в размерах, минимизирует ее сокращения, что способствует сохранению плода.
Для течения нормальной беременности прогестерон самый важный женский андроген. Его уровень определяют в период овуляции (приблизительно на 14 день). Пик количества вещества наблюдается во второй половине маточного цикла.
Повышение концентрации прогестерона связано с риском маточного кровотечения, патологиями формирования плаценты, кистой желтого тела, заболеваниями надпочечников и почек. Снижение показателей связано с отсутствием овуляции, фазы желтого тела и его гормональной дисфункцией, хроническим воспалением в придатках. При недостатке прогестерона даже при наступившей беременности происходит выкидыш, эмбрион не может закрепиться в матке.
ДЭА-сульфат
Гормон надпочечников дегидроэпиандростерон (или ДЭА-сульфат) запускает секрецию эстрогенов плацентой во время беременности. В организме женщины синтезируется в небольших количествах, в большей степени является мужским гормоном. Анализ на определение вещества используют для исследования патологий яичников и связанного с ними бесплодия. Зачатие не произойдет, если дга s повышен у женщин. Сдавать кровь можно в любой день цикла.
Гормоны щитовидной железы
При планировании беременности важно определить содержание гормонов щитовидной железы – тироксина и тиреотропного гормона (ТТГ). Их количество имеет определяющее значение для поддержания правильного обмена веществ у беременной и плода.
Нормальное содержание этих веществ препятствует развитию гипоксии у будущего ребенка и анемии у матери. Определение уровня тироксина и ТТГ обязательно для женщин с нарушением цикла, невынашиванием, проблемами с зачатием.
День сдачи анализа назначает врач.
Отдельные гормоны для беременности секретируются под воздействием ТТГ, поэтому важно своевременно определить его количество. Пролактин один из них. ТТГ повышается при опухолях, почечной недостаточности, психических расстройствах. Пониженное количество указывает на дисфункцию щитовидной железы, травмы гипофиза. Недостаток и избыток тироксина негативно влияют на жизнедеятельность организма в целом. Нарушения функций щитовидной железы могут мешать зачатию.
Источник: https://mosmama.ru/2596-gormony-dlya-beremennosti.html
Гормоны беременности:
Беременность и роды – серьезное испытание для организма. И помогают ему справиться с этим именно гормоны беременности.
Некоторые из них начинают вырабатываться только при беременности (хорионический гонадотропин, плацентарный лактоген), уровень других увеличивается в несколько раз (прогестерон, пролактин), третьих – не так существенно (тироксин).
Так природа заботится о том, чтобы ребенок развивался правильно, беременность сохранялась, а роды начинались вовремя. Любой гормональный сбой может привести к нарушению этого процесса и осложнениям беременности.
Первый гормон беременности
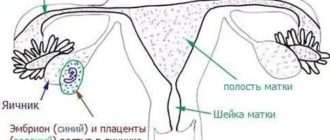
Все гормональные изменения во время беременности запускаются с момента прикрепления плодного яйца к стенке матки. Снаружи клетки плодного яйца образуют ворсинки и соединяются с кровеносными сосудами матки, образуя хорион, который затем превратится в плаценту. Хорион вырабатывает особый гормон беременности, который называется хорионический гонадотропин человека (ХГЧ).
Появление этого гормона в крови является сигналом всему организму о том, что наступила беременность. ХГЧ блокирует наступление следующей менструации. С током крови он попадает в главный регулирующий центр организма – гипофиз. А гипофиз, получив такой сигнал, перестраивает всю гормональную активность организма. Также на уровень ХГЧ в крови реагируют и надпочечники, меняя синтез своих гормонов.
Уникальность этого гормона позволила использовать его с целью определения беременности. Самый простой аптечный тест на беременность основан именно на определении ХГЧ, выделяющегося с мочой. Уровень этого гормона напрямую зависит от срока беременности: он увеличивается в два раза каждые два дня, достигая своего пика на 7–10-й неделях после зачатия.
После он начинает постепенно снижаться, оставаясь практически на одном уровне во второй половине беременности.
По темпам прироста ХГЧ в крови в первой половине беременности можно судить, нормально ли она развивается.
Гормоны «желтого тела»
Желтое тело – это временная железа внутренней секреции в организме женщины, которая образуется после овуляции на месте лопнувшего фолликула. Основной ее задачей является выработка женских половых гормонов – эстрогенов и прогестерона, которые необходимы для поддержания беременности.
Если оплодотворение не произошло, то желтое тело постепенно рассасывается, количество прогестерона, вырабатываемого им, становится недостаточным для поддержания внутреннего слоя матки, и начинается менструация. При наступлении беременности под влиянием ХГЧ желтое тело в яичнике, напротив, продолжает расти и выделяет прогестерон и эстрогены, поддерживая эндометрий.
После 12 недель беременности основную гормональную функцию принимает на себя плацента, а желтое тело медленно исчезает к 14–17-й неделе.
Гормоны, влияющие на развитие плода: эстрогены
Эстрогены представляют собой группу гормонов, основными из которых являются эстрон, эстрадиол и эстриол. Вырабатываются они в основном яичниками и в гораздо меньшем количестве надпочечниками и жировой тканью. После 16 недель беременности основным источником эстрогенов является плацента. После зачатия количество вырабатываемого в женском организме эстрогена повышается в 30 раз.
Высокий уровень эстрогенов влияет на многие важные моменты развития плода, например, на скорость клеточного деления на ранних сроках его развития. Они способствуют увеличению размеров матки и подготовке к родам родовых путей. Под влиянием эстрогенов увеличиваются молочные железы, в них развиваются и растут млечные протоки, готовясь к лактации.
Также они принимают участие в развитии родов, размягчая соединительную ткань шейки матки и способствуя ее раскрытию. Определение уровня эстриола в крови у беременных женщин позволяет выявить нарушения в развитии беременности. Так, снижение этого гормона наблюдается при некоторых пороках развития плода, внутриутробной инфекции и плацентарной недостаточности.
Определение количества эстриола в крови входит в так называемый «тройной тест», выполняемый на 16–18-й неделях беременности.
Главный гормон сохранения беременности: прогестерон
Прогестерон по праву считается главным гормоном сохранения беременности. Как указывалось выше, до 12 недель его вырабатывает желтое тело, а после этого срока – плацента.
Прогестерон обеспечивает переход внутреннего слоя матки (эндометрия) в состояние, при котором он сможет «принять» оплодотворенную яйцеклетку при наступлении беременности, помогает ее надежному закреплению в стенке матки и полноценному питанию плода. Также он способствует расслаблению мышцы матки, препятствуя преждевременному прерыванию беременности.
Есть у него и еще одна крайне важная задача – он блокирует иммунный ответ организма мамы на плод как на чужеродный объект. Под влиянием прогестерона слизь в шейке матки становится густой, образуя так называемую слизистую пробку, защищающую от попадания в матку инфекции. Одновременно прогестерон препятствует наступлению следующей овуляции и влияет на нервную систему будущей мамы, подготавливая ее к вынашиванию и рождению ребенка.
Именно этот гормон является «виновником» плаксивости, сонливости, раздражительности и перепадов настроения, свойственных большинству будущих мам.
Важно отметить, что прогестерон расслабляет не только матку, но и любую гладкую мускулатуру, которая есть в очень многих органах нашего тела. И если в случае с маткой это позволяет выносить беременность, то его влияние на другие органы приводит к различным недомоганиям.
Так, он расслабляет мышечное кольцо между желудком и пищеводом, из-за чего будущих мам часто мучает тошнота и изжога. Делает кишечник менее активным, вызывая запоры и вздутие живота. Снижает тонус мочеточников и мочевого пузыря, из-за чего приходится часто бегать в туалет и увеличивается риск воспалений почек.
Снижает тонус сосудов, что приводит к задержке жидкостей в организме и, как следствие, к отекам, падению давления и варикозному расширению вен. При нормальном протекании беременности контролировать прогестерон нет необходимости.
А вот женщинам с угрозой прерывания нужно периодически сдавать анализ на этот гормон, что позволит гинекологу контролировать, как проходит беременность, и при необходимости изменять лечение. Заметим, что препараты прогестерона часто используют с целью сохранения беременности.
Гормоны плаценты
Плацента – это временный орган, развивающийся в матке во время беременности. Она связывает между собой организмы мамы и малыша. Через плаценту к плоду поступает кислород и питательные вещества и выводятся ненужные продукты обмена.
Окончательно плацента формируется к 14–16-й неделе беременности, и, начиная с этого срока, она становится основным источником эстрогенов и прогестерона. Однако ее гормональная функция не исчерпывается только этими гормонами.
Плацента – целая фабрика по производству различных гормонов и гормоноподобных веществ. Мы рассмотрим только основные из них:
Гармон, помогающий плоду расти: плацентарный лактоген (ПЛ)
Источник: https://www.9months.ru/beremennostbase/5414/oh-uzh-eti-gormony
Можно ли забеременеть при гормональном сбое
Можно ли забеременеть при гормональном сбое? Этот вопрос мучает многих, однако однозначно ответить на него сразу не получится. В большинстве случаев забеременеть при гормональном сбое не получится. Все будет зависеть от индивидуальных особенностей родителей. Поэтому так важно пройти обследование и получить точные данные о состоянии здоровья. Только после этого врач сможет ответить на этот животрепещущий вопрос.
Женщине нужно пройти обследование не только у эндокринолога, но и у гинеколога. Мужчине нужно обследоваться у уролога или андролога. Чтобы определить степень репродуктивных возможностей, и работоспособность эндокринной системы пациентам обязательно нужно сдать несколько анализов и сделать УЗИ.
Гормоны отвечают за подготовку женщины к беременности, а также за поддержание наступившей беременности. При гормональном сбое забеременеть бывает очень сложно.
Почему гормоны так важны для зачатия и беременности?
Эндокринная система играет одну из важнейших функций. Способность женщины к зачатию определяется во много стабильным гормональным фоном.
Если в гормональной системе происходит сбой, это негативно влияет на весь организм в целом, не только на способность к зачатию.
Например, если один гормон продуцируется в недостаточном количестве, это запускает по цепочке нарушения с производством других гормонов. Эндокринная система должна быть сбалансирована. Тогда проблем с беременностью быть не должно.
Для женщины очень важно, чтобы следующие гормоны были в норме:
- Лютеинизирующий гормон (ЛГ). Один из самых важных женских половых гормонов. Он отвечает за разрыв фолликула в нужное время, для беспрепятственного выхода созревшей яйцеклетки.
- Прогестерон. Важнейший гормон, отвечающий за подготовку внутреннего слоя матки к зачатию и вынашиванию плода. Прогестерон также понижает сокращения матки и способствует имплантации эмбриона в эндометрий.
- ФСГ. Это гормон, который во многом отвечает за своевременное начало овуляции. ФСГ стимулирует развитие фолликулов в яичнике.
- Эстрогены. Это целая группа гормонов регулирующих множество процессов в организме женщины, начиная от формирования фигуры, заканчивая регулированием менструального цикла.
Для зачатия, развития и поддержания успешной беременности важную роль играют также следующие гормоны: пролактин, тестостерон, андроген, тироксин, 17-ОН прогестерон, трийодтиронин и окситоцин.
В этом видео доктор подробно рассказывает и показывает на графике, как гормоны готовят женщину к зачатию и что происходит при гормональном сбое:
Основные признаки гормонального сбоя у женщины
Если у женщины развивается гормональный сбой, забеременеть будет достаточно сложно. При этом организм сразу даст знать о развивающемся дисбалансе. Нарушение в работе эндокринной системы зачастую проявляется следующим образом:
- неестественно быстрый рост волос, либо внезапная алопеция (выпадение волос);
- резкий набор веса либо его потеря;
- нерегулярные месячные, могут начинаться не по графику, либо полностью отсутствовать несколько циклов подряд;
- кожные высыпания на лице и других участках кожи, особенно часто высыпания появляются ниже подбородка, на шее;
- сухость влагалища;
- боль в молочных железах;
- снижение либидо.
В некоторых случаях при гормональном сбое внешние признаки могут вообще никак не проявляться. Поэтому если не получается забеременеть нужно не откладывая обратиться к доктору и пройти обследование.
Причины гормонального сбоя у женщины
Причины развития гормонального сбоя разнообразны и многочисленны. Эндокринные отклонения могут возникнуть по множеству причин, ведь гормональный баланс очень хрупок. Самыми распространенными причинами развития гормональных нарушений являются:
- Жесткие диеты.
- Прием некоторых типов лекарств.
- Операции на яичниках.
- Опухоль либо травма головного мозга.
- Воспаление в половых органах.
- Инфекционные заболевания.
- Сильный стресс и постоянное беспокойство.
- Патологические процессы, протекающие в щитовидной железе, печени или надпочечниках.
- Аборты (медикаментозный, хирургический и вакуумная аспирация).
- Аутоиммунные заболевания.
- Отсутствие половых отношений очень продолжительное время.
- Негативная экология.
- Неправильное и необдуманное применение оральных противозачаточных средств без рецепта.
Причин для развития гормонального сбоя великое множество. Однако наиболее часто встречающимися являются те, что перечислены в списке над фотографией.
Планирование беременности при гормональном сбое
Определенной схемы подготовки к беременности при гормональном сбое нет. Только после анализов и полноценного обследования доктор установит диагноз и выпишет необходимые препараты. Именно такой подход в лечении гормонального сбоя является правильным. Самолечение просто недопустимо. Особенно при планировании беременности.
Диагностика при гормональном дисбалансе:
- Гормональный анализ крови. Такой анализ покажет каких гормонов больше или меньше нормы.
- УЗИ. Ультразвуковое исследование органов малого таза с фолликулометрией необходимо для отслеживания овуляции и процесса созревания яйцеклетки. Также необходимо сделать УЗИ щитовидной железы.
- Мазок. Этот анализ позволяет определить есть ли инфекция и воспаление в придатках или матке.
- Обследование головного мозга на признаки патологических процессов в турецком седле.
Пациентка при прохождении обследования должен самостоятельно вести график базальной температуры. Ведение такого графика позволяет точно отследить наступление овуляции и обе фазы цикла.
Шансы забеременеть при гормональном сбое
Если гормональный сбой препятствует созреванию фолликула и выходу яйцеклетки (что зачастую именно и происходит при гормональном расстройстве) забеременеть будет очень сложно.
Да, беременность может произойти и при гормональном сбое, однако такая беременность может протекать с риском постоянного прерывания или других опасностей, в том числе и для матери будущего ребенка.
Поэтому, если забеременеть долго не получается (больше года), или проявляются другие (ранние) признаки гормонального дисбаланса стоит обратиться к врачу.
Иногда гормональный сбой проходит сам по себе и женщина беременеет. Например, диета, прием определенных препаратов и стресс могут быть причинами, по которым происходит нарушение гормонального фона, из-за которых развивается гормональное (эндокринное) бесплодие. Поэтому после того, как эти факторы перестанут воздействовать, гормональный фон зачастую самостоятельно приходит в норму и вероятность беременности значительно увеличивается.
В некоторых случаях гормональный сбой может развиться спустя некоторое время после зачатия. Поэтому при беременности, особенно на раннем сроке, необходим постоянный контроль со стороны врача. От гормонального сбоя никто не застрахован.
Как отличить гормональный сбой от ранней беременности?
Гормональный сбой легко можно спутать с началом беременности. В обоих случаях менструальный цикл нарушается (в случае с гормональным расстройством почти всегда). К тому же, как и в начале беременности, так и при гормональном нарушении начинают болеть молочные железы.
Поэтому отличить раннюю беременность от начала гормонального сбоя бывает достаточно сложно. Особенно это относится к женщинам ни разу не рожавшим, для которых такие ощущения в новинку. Однако даже опытные мамы могут не распознать гормональный сбой, приняв его за начало беременности.
Так как же отличить одно от другого? Ответ кроется в симптомах.
Основные симптомы и отличия гормонального сбоя от ранней беременности:
- Повышение температуры. Температура тела в начале беременности повышается до 37.2°C, что характерно и для гормонального расстройства. Поэтому, судить о состоянии по этому признаку не получится.
- Понижение либидо. Вот этот признак более точно способен указать на причину не пришедших месячных. При гормональном сбое снижение полового влечения происходит очень часто, на ранних сроках беременности (в период имплантации) никогда. Наоборот, в начале беременности половое влечение почти всегда усиливается.
- Сыпь на теле. При беременности зачастую возникает пигментация на разных участках кожи, особенно на животе. При гормональном сбое пигментация в основном не появляется, вместо нее у женщины возникают высыпания (особенно на лице и шее).
- ХГЧ. Это основной показатель беременности. При развитии гормонального расстройства результаты тестирования будут отрицательными. Однако стоит обратить внимание на тот факт, что при некоторых видах опухолей ХГЧ может также повышаться.
В этом коротком, но крайне информативном видео подробно рассказывают и показывают, как по 17-ти признакам определить наличие гормонального сбоя у женщины:
Чтобы с точностью определить, почему не пришли месячные нужно сдать анализ на ХГЧ и сделать УЗИ спустя 7-10 дней после даты предполагаемого зачатия. Именно так можно узнать беременность это или гормональное расстройство.
Что делать если гормональной сбой произошел во время беременности?
При должном контроле со стороны врача, гормональное нарушение, которое развилось во время беременности, не должно нести опасности для плода и матери.
В такой ситуации доктор должен постоянно отслеживать изменение показателей окситоцина, тестостерона, прогестерона и пролактина. Помимо этого матери выписываются поддерживающие беременность препараты. Они призваны снизить риски прерывания беременности и выкидыша.
Роды, при должном лечении гормонального расстройства, проходят в обычном режиме. Ни срок ни способ родоразрешения обычно изменяются.
Спасибо за посещение. Задавайте ваши вопросы ниже в комментариях, наши специалисты с радостью на них ответят. Делитесь опытом и советами. Расскажите, как долго вы не можете забеременеть? Ходили ли вы уже к врачу? Что он вам назначил. Ваша помощь другим будет неоценима! Будьте здоровы и беременны!
Источник: https://ekobesplodie.ru/zachatie/mozhno-li-zaberemenet-pri-gormonalnom-sboe
Гормоны при бесплодии
Изменения гормонального фона в организме женщины во время беременности благоприятствуют имплантации зародыша и вынашиванию плода. Некоторые гормоны способны подавлять иммунитет. Это нужно, чтобы организм не запустил реакцию отторжения в отношении ребенка, чей генетический материал на 50% отличается от материнского.
Также они способствуют росту хориона и плаценты, усилению маточного кровообращения, подготовке молочных желез к лактации. Все репродуктивные процессы регулируются гормонами, начиная от зачатия, и заканчивая родами. Поэтому при изменении уровня этих биологически-активных веществ возникают проблемы с фертильностью.
Гормональные причины бесплодия
Частой причиной бесплодия у пар бывает гормональный дисбаланс. Он может возникать как у женщины, так и у мужчины. У женщин гормоны при бесплодии могут нарушать фертильность по разнообразным причинам. Дисгормональные процессы приводят к:
- нарушению созревания ооцита в фолликулах;
- ановуляции – нарушению процесса выхода яйцеклетки из граафова пузырька и попадания ее в маточную трубу;
- изменениям свойств эндометрия – гипер-, гипо- и аплазии, развитию эндометриоза.
Дисбаланс фракции соматических гормонов, оказывающих влияние на репродуктивную функцию, может вызывать:
- Повышение уровня тестостерона и андрогенов, что оказывает влияние на овуляторную функцию яичников при повышенном уровне кортизола (или его предшественника – АКТГ).
- Низкий уровень кортизола может привести к самопроизвольному аборту в результате иммунной реакции на плод, сходной с реакцией отторжения трансплантата (активация Т-клеточного иммунитета.
- Изменения тиреоидных гормонов (Т3, Т4) приводит к нарушениям менструального цикла, а при наступлении беременности может спровоцировать пороки развития у плода.
В свою очередь, изменения эндокринного фона могут наблюдаться и у мужчин:
- Низкий уровень тестостерона может приводить к нарушению полового влечения, снижению количества сперматозоидов, их степени зрелости, когнитивным расстройствам, апатии, депрессивным состояниям.
- Гипертестостеронэмия может свидетельствовать о новообразовании яичек или надпочечников. Бесплодие в данном случае рассматривается как побочный эффект опухолевого роста, при котором ткань, продуцирующая сперматозоиды, замещается опухолевой.
- ЛГ и ФСГ. При высоком титре их снижается секреция тестостерона.
- Пролактин. По статистике гиперпролактинэмия наблюдается у 30% бесплодных мужчин. Она вызывает эректильную дисфункцию, болезненность при эякуляции, гинекомастию, уменьшается количество и степень зрелости спермиев.
- Т3 и Т4. Гипофункцию щитовидной железы рассматривают как причину эректильной дисфункции. А тиреотоксикоз (в том числе при аутоиммунном поражении железы) – как причину первичной инфертильности мужчин.
Показания к гормональным исследованиям
Определение уровня гормонов проводят по определенным показаниям, когда данные анамнеза могут указывать на наличие нарушений фертильности одного или обоих партнеров, сложностей при вынашивании ребенка, отсутствие беременности в течение года попыток зачатия.
В группы риска входят пары, у которых:
- возраст от 35 лет;
- нарушения менструального цикла (нерегулярность, слишком большая или маленькая его продолжительность);
- есть косвенные признаки гиперандрогенемии у женщины: увеличение массы тела, склонность к угревым высыпаниям, гирсутизм;
- наличие в анамнезе беременностей, завершившихся неблагополучно: замиранием плода, выкидышем, самопроизвольным абортом.
Функции и границы нормы гормонов
Рассмотрим отдельные гормоны, влияющие на фертильность мужчин и женщин. Поговорим о том, почему их уровень может быт повышенным или пониженным, и к чему это в итоге приводит.
Лютеинизирующий гормон (ЛГ)
Продуцируется под воздействием рилизинг-факторов гипоталамуса в аденогипофизе. Под действием ЛГ происходит овуляция. Дозревание ооцита и выход его из граафова пузырька характеризуется резким скачком уровня ЛГ. Он отвечает за достаточную секрецию женских стероидных гормонов: эстрогенов и их производного – прогестерона.
В мужском организме ЛГ увеличивает проницаемость тестостерона в области семенных канатиков, оказывает влияние на созревание спермиев.
Во время анализа оценивают соотношение ЛГ к ФСГ. Нормы ЛГ:
- Через год после менархе – 1-1,5 мЕд/л;
- Спустя два года с момента менархе до менопаузы – 1,5-2 мЕд/л.
Для мужчин сдать кровь на ЛГ можно в любой день. Женщинам следует сдавать кровь с 3 по 8 или с 19 по 21 день менструального цикла. Забор крови следует обязательно проводить натощак.
Фолликулостимулирующий гормон (ФСГ)
У женщин отвечает за рост эндометрия в полости матки (по 1 мм каждый день до наступления овуляции) и рост ооцита в фолликулах, а также наступление овуляции. У мужчин ФСГ способствует повышению уровня тестостерона, созреванию гамет.
Нормы ФСГ у женщин:
- в первой (фолликулярной) фазе цикла: 2,8-11,3 мЕД/л;
- в период овуляции: 5,8-21 мЕД/л;
- в третьей (лютеиновой) фазе: 1,2-9 мЕД/л.
Норма ФСГ у мужчин – 1,37-13,58 мЕД/л.
Общий и свободный тироксин (ТТГ)
Это йодсодержащие гормоны щитовидной железы. Они принимают активное участие в процессах метаболизма. Достаточный уровень тиреоидных гормонов препятствует развитию гипоксии плода, а также снижает риск развития анемии у матери во время беременности. Нормальный уровень ТТГ у женщин – 71-142 нмоль/л, для мужчин – 59-135 нмоль/л.
Кортизол
Основной гормон стресса. Кортизол вырабатывается в кортикальном веществе надпочечников. Его биологические эффекты направлены на активацию организма в стрессовых ситуациях, а также регуляцию углеводного обмена в печени (запасание гликогена). Наибольшая концентрация кортизола в организме наблюдается в 7 часов утра, поскольку данное вещество регулирует биоритмы и помогает организму «проснуться».
Кортизол является мощным противовоспалительным агентом. Во время беременности его уровень повышается в несколько раз, что и дает иммуносупрессивный эффект.
Нормы кортизола для женщин и мужчин совпадают – от 138 до 635 нмоль/л. Перед сдачей крови на кортизол необходимо исключить физические нагрузки, а также вредные привычки.
17-кетостероиды
Метаболиты мужских половых гормонов. По ним доктор может определить состояние надпочечников.
- норма для женщин – 22-60 мкмоль/л;
- норма для мужчин – 23-80 мкмоль/л.
В данном случае производится забор мочи. Для этого необходимо собирать ее на протяжении суток. Также существует ограничение по рациону питания: за 3 дня до проведения исследования следует исключить яркие, красящие продукты, а за день – физические нагрузки, курение, алкоголь.
Сегодня гормональные причины бесплодия успешно излечиваются. При дефиците гормонов назначается заместительная терапия. При их избытке используются препараты, подавляющие выработку гормонов в железах внутренней секреции. В большинстве случаев беременности удается достичь при помощи консервативной терапии в течение нескольких месяцев.
Источник: https://www.eko-blog.ru/articles/gormony-pri-besplodii/
Гормоны при планировании беременности
При планировании беременности шансы гладкого ее течения, физиологических родов и рождения здорового ребенка значительно повышаются. Поэтому в современном мире растет количество супружеских пар, которые посвящают свое время этому важному процессу – подготовке к зачатию ребенка.
Обычно этот период занимает от 3 до 6 месяцев, в некоторых случаях до года. Пара проходит всех нужных специалистов, сдает анализы и при необходимости соответствующее лечение. При этом важно знать, что обследование проходит не только женщина, но и мужчина. Ведь в ребенке закладывается генетический материал обоих родителей.
Гормоны при планировании беременности имеют огромное значение для возможности зачатия и нормального течения процесса вынашивания.
Поэтому так важна оценка гормонального статуса при подготовке к появлению ребенка.
Всем ли женщинам нужно сдать кровь на гормоны при планировании беременности? Все чаще врачи назначают гормональные исследования, потому что различные отклонения в состоянии женского здоровья достаточно распространены в связи с современным ритмом жизни.
К факторам, которые указывают на различные отклонения от нормы относят:
- неудачные попытки забеременеть (при регулярном сексе в течение года);
- случаи невынашивания в предыдущих беременностях;
- нарушения в менструальном цикле;
- возраст женщины больше 35 лет;
- наличие клинических признаков избытка мужских половых гормонов: избыточная масса тела, наличие угревой сыпи, большое количество волос на теле (гирсутизм).
Любая из вышеуказанных причин является поводом для более тщательного обследования женщины на гормоны при планировании беременности.
Ведь в случае заболеваний необходима коррекция гормонального статуса, так как нарушение хотя бы одной составляющей приводит к изменениям в работе всей репродуктивной системы. А это, в свою очередь, является препятствием для зачатия.
Рекомендуемый перечень
Какие гормоны исследуют при подготовке к беременности? Есть целый список гормональных исследований, которые важно провести для того, чтобы быть спокойным за свое здоровье, а также за развитие будущего малыша.
В качестве материала забирают кровь из вены или мочу. Гинекологи обследуют на следующие гормоны при планировании беременности:
- ЛГ;
- ФСГ;
- пролактин;
- эстрадиол;
- тестостерон;
- прогестерон;
- ДЭА-сульфат;
- гормоны щитовидной железы.
Анализы на гормоны при планировании беременности должны сдаваться в определенные дни. Перед этим надо воздержаться от секса, исключить чрезмерное физическое напряжение, не принимать какие-либо гормональные препараты, избегать стрессов, и не злоупотреблять алкоголем.
Во всем современных медицинских лабораториях результаты анализов указываются в одной колонке, а в другой нормальные значения, характерные в определенные фазы менструального цикла.
Лг (лютеинизирующий гормон)
Это вещество вырабатывается гипофизом головного мозга. Оно влияет на секрецию эстрогенов яичниками, кроме того, повышает образование прогестерона. Уровень этого гормона изменяется в зависимости от фазы менструального цикла. Когда максимально повышается его содержание в крови, начинается овуляция, без которой ни одна женщина не сможет забеременеть.
Для врача важно знать соотношение ЛГ и ФСГ. Это является одним из основополагающих критериев бесплодия. В различные периоды жизни женщины их отношение различно.
Для того чтобы узнать содержание лютеинизирующего гормона нужно сдавать анализ на него в следующие промежутки цикла: либо 3–8 день, либо 19–21.
Фсг (фолликулостимулирующий гормон)
Он, как и ЛГ, вырабатывается гипофизом. В первую фазу цикла ФСГ стимулирует рост доминантного фолликула, а также созревание яйцеклетки, которая находится в нем. Он работает совместно с лютеинизирующим гормоном, влияя при этом на содержание эстрогенов в женском организме. Его резкое повышение в середине цикла способствует выходу яйцеклетки.
Как уже говорилось, уровень этого гормона в крови не всегда одинаковый, он изменяется в течение всего менструального цикла: вначале он выше, чем в конце фолликулярной фазы, во время овуляции происходи его пик, а затем его уровень снова снижается.
Определение уровня ФСГ является одним из важнейших показателей, указывающих на патологию репродуктивной системы.
Что нужно знать о гормонах во время планирования беременности
Мечтая о рождении ребенка, мало кто из будущих родителей задумывается о возможных препятствиях и проблемах, которые могут таиться за этим простым и одновременно очень сложным процессом. Череда неудачных попыток зачатия и мечты семейной пары сменяются длительным лечением. Так как одну из главных «руководящих должностей» в репродуктивной системе женщины занимают гормоны, их и проверяют в первую очередь на отклонения от нормы.
Что собой представляют гормоны и какова их роль в планировании беременности?
Гормоны – это активные вещества, вырабатываемые железами внутренней секреции и стимулирующие деятельность определенных органов. Именно от них зависит регуляция обмена веществ, а также здоровое течение большинства физиологических функций, в которые входит зарождение и вынашивание ребенка.
Гормоны при планировании беременности должны быть «окружены» особым вниманием со стороны пары. Женский организм очень чуток к любой перемене в гормональном фоне. И если уж случился сбой, то кроме визуального отображения на настроении и внешности, он может сказаться серьезными нарушениями в здоровье.
Для определения состояния гормональной «среды» проводятся лабораторные исследования с целью выявления содержания определенных гормонов в крови. По результатам анализов врач оценивает гормональное функционирование и в случае отклонения от нормы, назначает соответствующее лечение.
При планировании ребенка важно, чтобы ответственные за зачатие гормоны были в пределах нормы. Именно от них зависит успешное вызревание доминантного фолликула, выход яйцеклетки, ее цепкая имплантация в эндометрий, здоровое развитие плода и завершившиеся успехом роды.
Само название этого гормона говорит за себя – стимулирующий образование фолликулов. Вырабатываемый клетками гипофиза фоллитропин – основная и главенствующая составляющая фолликулярной фазы месячного цикла, которая регулирует процесс роста и созревания доминантного фолликула. Совместно с лютеинизирующим гормоном (о нем поговорим ниже) он запускает процесс выработки эстрогена фолликулами и препятствуют перерождению тестостерона в эстроген.
Высокие показатели концентрации ФСГ наблюдаются в первой половине цикла, а максимальный его уровень приходится на середину цикла, непосредственно перед овуляцией, что очень важно при планировании беременности. В организме мужчин фоллитропин выделяется в равномерном количестве и постоянно. Он увеличивает уровень тестостерона и тем самым обеспечивает нормальный процесс вызревания сперматозоидов.
Нормы фолликулостимулирующего гормона (мЕд/л) по периодам менструального цикла:
- I фаза – 3,5–12,5;
- II фаза – 4,7–21,5;
- III фаза – 1,7–7,7.
Завышенные показатели могут свидетельствовать о нарушении в работе половых желез, менопаузе, опухолевых образованиях в гипофизе. Заниженные показатели – сигнал о беременности или нарушениях в деятельности гипофиза.
Верный партнер ФСГ, которому передается «эстафета» в работе с доминантным фолликулом. Выброс в кровь лютропина завершает процесс вызревания фолликула, облегчает высвобождение из него яйцеклетки, запускает механизм формирования желтого тела на месте лопнувшего пузырька и выработку прогестерона.
Нормы лютеинизирующего гормона (мЕд/л):
- I фаза – 2,4–12,6;
- II фаза – 14,0–95,6;
- III фаза – 1,0–11,4.
При определении бесплодия, первостепенно ориентируются на соотношение ФСГ к ЛГ, т.е. необходимо показатель ФСГ разделить на ЛГ.
Результат должен соответствовать:
- после 1 года с начала менструальных выделений – от 1 до 1,5;
- после 2 лет с начала менструальных выделений и до климакса – от 1,5 до 2.
Эстрадиол (эстроген)
Концентрация данного гормона в организме женщины непостоянна и напрямую зависит от течения менструального цикла. Эстрадиол вырабатывается под влиянием фоллитропина и лютропина в жировой ткани, яичниках и фолликулах.
На протяжении всей фолликулярной фазы его показатели растут и достигают пика с наступлением овуляции, затем резко идут на спад. Под воздействием эстрогена начинает разрастаться слой эндометрия и матка готовится к имплантации в него яйцеклетки.
Материал для анализа обычно собирают утром на голодный желудок на 3–5 либо 20–21 дни цикла.
Нормы эстрадиола (пг/мл):
- I фаза – 58,0–228,0;
- II фаза – 126–498,0;
- III фаза – 75,0–226,0.
ДГЭА (дегидроэпиандростерон)
Мужской гормон, вырабатываемый в небольших количествах надпочечниками женщины. На фоне повышения уровня ДГЭА могут развиться проблемы функционирования яичников и бесплодие. Исследование концентрации ДГЭА в крови можно проводить в любое время цикла.
Нормы ДГЭА (мкмоль/сут):
- для женщин – 2,5–11,6;
- для мужчин – 7,9–20,9.
Вырабатывается в коре надпочечников и запускает выработку эстрогенов плацентой у беременной женщины. Анализ на определение концентрации данного гормона необходим, когда на теле женщины отмечается повышенное оволосение: над губой, на подбородке, сосках и т.п. Уровень ДГЭА-С зависит от вредных привычек, приема лекарственных препаратов и физических нагрузок.
Нормы ДГЭА-С (мкг/дл):
- у женщин детородного возраста – 80–560;
- у мужчин – 35–430.
Антимюллеров гормон (АМГ)
Этот гормон проверяется у женщин, которые планируют
свою беременность в возрасте от 30 лет. Как известно, возможности репродуктивной системы женщины не безграничны, и рано или поздно они угасают и совсем иссякают, а с ними и вероятность забеременеть.
Чтобы определить вероятность созревания фолликулов в яичниках и возможность наступления овуляции, необходимо сдать анализ на определение уровня антимюллерова гормона. В норме показатели АМГ для женщин репродуктивного возраста должны находиться в границах 1,0–2,5 нг/мл.
Анализируя все написанное выше, становится понятно, насколько гормоны при планировании беременности важны как мужчине, так и женщине. Наш организм – сложный механизм. Нарушилась работа одной составляющей, и меняется работа другой, и так далее — по цепочке. Поэтому следите за своим гормональным здоровьем заранее, чтобы не было неприятных сюрпризов со здоровьем репродуктивной системы в будущем.
Возможно заинтересует:
Источник: http://YaGotova.ru/zaberemenet/planirovanie-beremennosti/gormony-pri-planirovanii.html
Гормоны беременности: ХГЧ, эстроген, прогестерон
В период вынашивания малыша в женском организме происходят существенные изменения, прежде всего, гормональные. Гормоны влияют на здоровье ребенка в утробе, на самочувствие женщины, на ее настроение, и даже на самооценку будущей мамы. В статье мы разберемся, что такое гормон беременности ХГЧ, и какие еще гормоны важны для благополучного вынашивания.
Что происходит с гормональной системой?
Гормональная система женского организма приходит в движение сразу же после оплодотворения яйцеклетки. Всем системам дается сигнал: она беременна! Органы готовятся к новому состоянию и перестраиваются согласно закону физиологии, который гласит: структура адаптируется к функции. В данном случае, к детородной. Первыми, еще до того, как девушка узнала, что станет матерью, на новое состояние отзываются гормоны. Что же происходит?
Первое, что меняется – это уровень прогестерона, гормона второй половины цикла. Он отвечает за все подготовительные действия в матке и помогает имплантированному эмбриону удержаться в органе.
Прогестерон вырабатывает желтое тело – это своеобразная структура, которая получается на месте лопнувшего фолликула (что-то вроде контейнера), который в ходе овуляции выпустил яйцеклетку для оплодотворения.
Прогестерон дает в ЦНС установку о том, что случится беременность (даже если она не наступает, потому что пара предохраняется, или женщина в принципе не имеет половых контактов). Гормон стимулирует развитие молочных желез, подавляет иммунитет, чтобы тело не отторгло плодное яйцо как инородный организм.
Без прогестерона беременность была бы невозможной, ведь клетка не смогла бы имплантироваться и развиваться. Но при этом гормон имеет и негативный эффект: он провоцирует задержку солей (отсюда неизбежная при беременности отечность), угнетает психику (вот причина раздражения, плаксивости, агрессии беременных), вызывает головную боль.
Возрастает при беременности и уровень эстрогенов. Их выработкой занимаются надпочечники ребенка (тут происходит синтез предшественников эстрогена) и плацентарный мешок (в нем предшественники эстрогенов образуют уже сами гормоны). Благодаря эстрогенам происходит стимуляция роста матки, выводится лишняя жидкость из тела (природное мочегонное средство), расслабляются сосуды и нормализуется АД. Эстрогены задействованы также в родовой деятельности.
С десятой недели срока плацента начинает интенсивно вырабатывать гормоны, и среди них особо примечательны хорионический гонадотропин человека и соматомаммотропин.
Концентрация ХГЧ
Хорионический гонадотропин человека
ХГЧ по своему строению похож на ТТГ, стимулирующий работу щитовидки. Под его влиянием количество гормонов щитовидной железы возрастает. Усиленный синтез гормонов влечет за собой ускорение метаболизма – это приводит к улучшению состояния волос, кожи, ногтей. Именно из-за ХГЧ беременные на ранних сроках хорошеют, цветут и получают комплименты. А еще – становятся желаннее в глазах супруга.
ХГЧ важен еще потому, что именно по его концентрации в моче и крови определяется беременность. На принципе обнаружения гормона построены все аптечные тесты на беременность: женщина опускает полоску в стаканчик с мочой, ждет нужное время и смотрит на результат.
Область с индикатором проявляется цветом – если ХГЧ в моче достаточно, женщина видит вторую полоску более блеклого или более насыщенного цвета, в зависимости от концентрации.
Подтвердить беременность поможет анализ на ХГЧ – на этот раз путем забора крови в поликлинике.
С наступлением беременности у женщины происходит достаточно сложная перестройка гормональной системы. Всё дело в том, что теперь на работу желез внутренней секреции будущей мамы влияют гормоны плаценты и плода. Первый и главный гормон беременности – хорионический гонадотропин человека, или ХГЧ (ХГ). По его уровню уже на раннем этапе – на шестой-десятый день после оплодотворения – можно с уверенностью сказать, что беременность наступила.
Какие функции выполняет ХГЧ?
Гормон ХГЧ вырабатывают клетки зародышевой оболочки. В первом триместре он очень важен, так как стимулирует производство других гормонов, необходимых для нормального протекания беременности.
Это прогестерон и эстрогены – свободный эстриол, эстрадиол. Если у вас будет мальчик, то гормон беременности ХГ отвечает за образование клеток Лейдига, синтезирующих мужской гормон тестостерон.
Тестостерон на данном этапе выполняет важную функцию: способствует правильному формированию мужских половых органов, влияет на кору надпочечников зародыша.
ХГЧ при беременности
Когда сдают анализы на гормон ХГЧ?
Анализ на хорионический гонадотропин сдают не только для определения беременности, но и позже, на 9 — 12 неделе, а затем на 15 — 20 неделе.
Врач систематически проверяет, чтобы уровень данного гормона находился в норме, ведь он существенно влияет на рост и развитие будущего малыша. В частности, удается оценить риск патологий.
В норме концентрация ХГ должна постоянно увеличиваться.
Наиболее высокий уровень фиксируется на 10 — 12 неделе, а затем немного понижается до стабильного – на время второй половины беременности.
Повышение может свидетельствовать о:
- многоплодной беременности,
- токсикозе,
- сахарном диабете у женщины,
- патологических состояниях зародыша, множественных пороках,
- неверно указанном сроке беременности,
- приеме гестагенов синтетической природы.
Если анализ показал низкий уровень хорионического гонадотропина, это может быть признаком:
Помните, что точную расшифровку анализов может дать только врач. Любой диагноз ставится на основе данных комплексной оценки. Для того чтобы беременность протекала нормально и у Вас родился здоровый ребенок, следуйте всем рекомендациям специалиста.
Анализы на гормон ХГЧ
Хорионический соматомаммотропин
Это гормон влияет на рост и перестройку молочных желез, ведь им предстоит выкормить малыша. Грудь будущей мамы растет, становится округлее и пышнее, ареола и сосок меняют цвет на более темный или интенсивный. Интересно, что этот гормон может привести также к увеличению длины ноги, причем плоть до изменения размера обуви.
Что такое факторы роста?
Факторами роста являются особые вещества, которые синтезирует плацента и которые стимулируют обновление тканей – прежде всего, соединительной и эпителиальной. Факторы роста помогают коже на груди и животе растягиваться почти без повреждений.
У беременных может наблюдаться зуд на боках, на животе внизу и на груди, потому что что кожа тут сильно натянута из-за увеличения.
По этой же причине у будущих мам образуются растяжки (стрии), которые нельзя убрать после беременности, а можно только предотвратить, смазывая уязвимые места питательными косметическими маслами и аптечными средствами против растяжек.
Гормоны надпочечников
Минералокортикоиды и глюкокортикоиды вырабатываются специфическим гормоном гипофиза АКТГ (расшифровывается, как адренокортикотропный гормон). Повышение АКТГ и следом за ним надпочечниковых гормонов – это реакция на стресс, которым в некотором роде для тела становится беременность. АКТГ приводит к возникновению пигментных пятен, поэтому беременным противопоказан загар. Минералокортикоиды задерживают соль и воду в теле, из-за чего беременная отекает: в конечностях, лицом, пальцами.
Гормоны надпочечников
Кроме этого, гормоны надпочечников подавляют иммунитет, чтобы помешать отторжению плода, истончают волосы, приводят к растяжкам и пигментации кожи, провоцируют усиленный рост волос по телу.
Это далеко не полный перечень гормонов, оказывающих влияние на организм женщины во время беременности. Их эффект многообразен и иногда противоречив: так, беременная в начале срока может выглядеть роскошно, отличаться гладкостью кожи, блеском локонов и крепостью ногтей, однако уже к середине обнаружить, что ее внешний вид стал намного хуже – волосы ломкие, кожа тусклая и в пятнышках, волосы выпадают и секутся.
Дело в том, что помимо эффекта от гормонов, происходит следующее: ребенок забирает себе самое ценное, получая питательные вещества в приоритетном порядке, а организм матери обслуживается по остаточному принципу.
Степень выраженности позитивных гормональных эффектов, как и негативных, зависит от генетики, состояния женщины до зачатия, ее образа жизни и ухода за собой, особенностей протекания беременности и многих других факторов.
Источник: https://1beremennost.ru/371-gormon-beremennosti.html
Психология беременности: гормоны радости и горести | ZOJ.KZ Республиканская научно-популярная медицинская газета
Вокруг беременных, поведение которых иногда, и правда, пример вопиющей неадекватности на ровном месте, сложилось столько мифов и легенд, что куда уж там древним грекам. Находясь на середине срока ожидания чуда, я решила самостоятельно разобраться с причиной эмоциональных перепадов и поделиться этим с такими же, как я, будущими мамами. Надеюсь, мой опыт будет вам полезен.
Характер портится. С чего бы это?
Частенько беременные ощущают, что у них откровенно портится характер по сравнению с обычным состоянием. Даже если до беременности девушка была просто покладистым зайчиком, с самого раннего срока вдруг отрастают и когти, и ядовитые шипы. Откровенно неуживчивый характер еще до беременности вообще может привести к потере связи с реальностью. С чего бы это?
Причин несколько. И на первом месте – сугубо физиологическая, гормоны. Практически сразу же при наступлении беременности организм женщины начинает вырабатывать гормон прогестерон, действие которого невероятно важно.
После оплодотворения яйцеклетки зародыш какое-то время свободно плавает в матке, ему необходимо закрепиться, иначе организм его в конце концов отторгнет. За это прикрепление и отвечает прогестерон.
Иммунитет беременной женщины несколько снижается: зародыш, имеющий лишь половину генетического материала матери, по сути своей чужеродное тело. Так задумано природой опять же во избежание выкидышей.
Побочное действие прогестерона – та самая пресловутая плаксивость и перепады настроения. Гормон поддерживает в подсознании женщины доминанту беременности, но иногда достаточно сильно угнетает психику. Тошнота, слабость и головокружение тоже следствие выработки этого гормона. Обычно токсикоз начинается на третьем месяце и заканчивается к началу четвертого. У некоторых он длится буквально пару недель.
На настроение беременной женщины влияет и возросшее количество гормонов щитовидной железы. Их прямая функция – стимуляция обновления клеток организма женщины, вот почему часто говорят, что беременность действует на тело будущей мамы благотворно омолаживающе. Слезы же и приступы ярости – побочный эффект. Подождите немного, это пройдет.
Однако имейте в виду, что иногда эмоциональное состояние невозможно взять под контроль по принципу «помоги себе сам». Считается, что беременность сама по себе- благоприятный фон для развития депрессии, расстройства психики, влияющего на физическое здоровье.
И если вы стали слишком часто и тяжело срываться на родных, есть большой смысл посоветоваться с эндокринологом насчет медикаментов, которые помогут компенсировать перепады настроения.
Часто речь идет о каких-то простых и дешевых препаратах, но важно, чтобы их назначил хороший врач: вам сейчас не стоит даже ногти лаком часто красить, не то что глотать таблетки без разбора.
Пятнадцать недель – полет нормальный!
Во втором триместре беременности эти гормональные передряги обычно перестают терзать будущую маму. В права вступают эстрогены, замечательные по своему действию гормоны, которые возвращают женщину к радостному восприятию мира и окружающих.
Как и прежде, задача организма – сохранить развивающийся плод. Но теперь он уже закрепился в организме и вероятность потерять его резко снижается – разве что в случае серьезной травмы.
Механизм защиты перестраивается: эстрогены, действуя как природный антидепрессант, делают женщину очень спокойной, невозмутимой и внимательной.
Она способна трезво оценивать ситуацию, продумывать наперед тысячу факторов риска, чтобы неторопливо и с достоинством пройти по единственно безопасной тропинке, миновав любые неприятности.
Уверена, что каждая мама с опытом или же будущая мама может рассказать много историй на эту тему. Я, например, стала очень внимательно выбирать места в маршрутке. Речь идет даже не о том, что я больше не езжу в час пик или стоя. Просто оказалось, что самые безопасные места в середине салона у окна.
Идеально, чтобы между мной и проходом сидел кто-то помассивнее. Места вдоль прохода, тем более параллельные ему, исключаются: если кто-то из стоящих случайно упадет на меня, может произойти несчастье. А таких «падучих звезд» даже в полупустом салоне сколько угодно.
Это и разыгравшиеся дети, и пьяненькие мужички в пятницу вечером, и просто передающие за проезд на крутом повороте.
Вообще, второй триместр мне кажется самым комфортным во всех отношениях. И эмоции улеглись, и живот еще не тяжелый, и сил полно. Самое время созидать новый мир для себя новой. А задач, ожидающих решения, у будущей мамы множество.
Анастасия Мартьянова, психолог:
«Не устану повторять, что любая проблема отражается в нас на двух уровнях, физиологическом и психологическом. Про первый мы уже поговорили: если гормональный фон нормальный, то любые трудности воспринимаются как сущая ерунда.
Вообще-то психологической позитивностью мы, так или иначе, обязаны хорошему здоровью. А вот в ситуации наоборот – сложнее. Конечно, уметь расслабляться необходимо, это предотвращает целый «букет» заболеваний.
Но настолько тонким виртуозом от психологии, чтобы лечить себя мыслью единой, стать почти невозможно.
И все-таки конструктивная проработка насущных проблем очень многое решает для благоприятного течения беременности. Сейчас важно найти источники радости и устранить все, что раздражает и отбирает силы.
Хорошо бы навести генеральную уборку во внешнем пространстве: выкинуть хлам, почистить окружение от подруг, вечно изливающих вам в уши ненужные жалобы. Вы беременная, и это вас во многом оправдывает. Конечно, лишнюю агрессию проявлять не стоит.
Лучше подать свое отдаление как каприз или чудачество.
Если вас постоянно тянет к еде, внимательно присмотритесь к своим пищевым пристрастиям. И если они не слишком здоровые, задумайтесь, не «заедаете» ли вы таким образом какие-то проблемы. Очень хороший способ снять нездоровую тягу к сладкому или жирному – поиск источника удовольствий в чем-то другом. Сколько раз мне приходилось видеть, как женщины совершенно теряли интерес к вредной пище, занявшись аквааэробикой или рисованием. Действия разные, результат один: удовольствие, эндорфины.
Кстати, о творчестве. Именно во втором триместре многие будущие мамы начинают рисовать, лепить, кто-то впервые берется за спицы и садится за швейную машинку. Замечательно учиться тому, чему давно хотелось, но никак руки не доходили.
В языческой традиции пороговые моменты жизни человека, например, свадьба, роды, наделялись большим мистическим смыслом и пользовались огромным уважением. Что будет за ними – никто предвидеть не может. Так что невеста или будущая мама автоматически получает зеленую карту на многие поступки, которые раньше были запретны.
Конечно, в рамках Уголовного кодекса, десяти заповедей и заботы о сохранности плода.
Сейчас вы больше женщина, чем когда бы то ни было. Вы имеете право на странности, и, возможно, все, что вы сделаете для себя сегодня, в самый комфортный и гармоничный период беременности, станет основой вашей по-новому радостной жизни. От души вам этого желаю!»
Источник: https://zoj.kz/populiarnie/psyhologiya/882-psihologiya-beremennosti-gormony-radosti-i-goresti.html