Скрининг второго триместра беременности: расшифровка | Мой Гинеколог
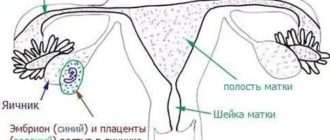
Скрининг второго триместра является логическим продолжением скрининга первого триместра беременности. Этот анализ помогает выявить риск рождения ребенка с аномалиями развития, такими как синдром Дауна, анэнцефалия, расщепление позвоночника и другие.
На каком сроке делают скрининг?
Скрининг второго триместра проводят на сроке беременности от 14 до 20 недель (лучше провести скрининг на 16-18 неделе беременности).
Какие анализы делают во 2 триместре?
Во втором триместре вы сдадите биохимический анализ крови на определение уровня:
- ХГЧ
- АФП
- Свободного эстриола
- Ингибина А
На этом этапе также учитываются данные УЗИ, проведенного еще в первом триместре беременности.
Что такое двойной, тройной и четверной тесты?
К сожалению, не во всех клиниках и лабораториях есть возможность определить уровень сразу всех 4 показателей. Если в скрининге второго триместра измеряется только уровень ХГЧ и АФП – то это двойной тест второго триместра. Тройной тест – это определение ХГЧ, АФП и свободного эстриола. Четверной тест – это определение ХГЧ, АФП, свободного эстриола и ингибина А.
Все эти тесты могут рассматриваться вместе с данными УЗИ первого триместра. Такой тест называют комбинированным.
Норма ХГЧ
Норма для ХГЧ зависит от срока беременности. С нормами для вашего срока вы можете ознакомиться тут.
Внимание! Нормы для ХГЧ могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
ХГЧ: что если он не в норме?
Если уровень ХГЧ выше нормы для вашего срока беременности, либо превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Клайнфельтера.
Если ХГЧ ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма АФП
АФП, или альфа-фетопротеин, это белок, который обнаруживается в крови всех беременных женщин. Уровень АФП постепенно повышается с 14 недели беременности, и растет до 32-34 недель, а затем начинает понижаться.
Норма для АФП зависит от срока беременности:
- 13-15 недель: 15-60 Ед/мл, либо от 0,5 до 2 МоМ
- 15-19 недель: 15-95 Ед/мл, либо от 0,5 до 2 МоМ
- 20-24 недели: 27-125 Ед/мл, либо от 0,5 до 2 МоМ
Внимание! Нормы в Ед/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
АФП: что, если он не в норме?
Если АФП выше нормы для вашего срока, либо превышает 2 МоМ, то у вашего ребенка повышен риск нарушений развития спинного и головного мозга (анэнцефалия и расщепление позвоночника). Также повышенный уровень АФП встречается при многоплодной беременности.
Если АФП ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна, синдрома Эдвардса.
Норма свободного эстриола
Свободный эстриол – это вещество, которое обнаруживается в крови беременных женщин и является показателем благополучия ее будущего ребенка. Уровень свободного эстриола зависит от того, насколько хорошо работают надпочечники плода.
Норма свободного эстриола в крови сильно зависит от лаборатории, в которой вы сдаете анализ. В этой статье я не буду приводить нормы для эстриола, так как они слишком отличаются для разных лабораторий и это может только ввести вас в заблуждение.
Внимание: сдавая анализ крови в лаборатории, всегда требуйте нормы для каждого из показателей. Лаборатория обязана предоставить такую информацию.
Если же результат анализа выдан в единицах измерения МоМ, то норма свободного эстриола для любого срока беременности: от 0,5 до 2 МоМ.
Свободный эстриол: что, если он не в норме?
На уровень свободного эстриола в крови могут повлиять некоторые лекарства, принимаемые во время беременности: это Дексаметазон, Преднизолон, Метипред, антибиотики. Если вы принимаете какое-либо лекарство, обязательно укажите это в анкете, которую будете заполнять перед сдачей анализа, либо сообщите специалисту, который берет у вас кровь для анализа.
Если уровень свободного эстриола у вас ниже нормы для вашего срока беременности, либо составляет менее 0,5 МоМ, то у будущего ребенка повышен риск синдрома Дауна, синдрома Эдвардса. Пониженный эстриол может говорить о фето-плацентарной недостаточности, недоразвитии надпочечников у будущего ребенка, угрозе преждевременных родов и отсутствии головного мозга (анэнцефалии) у плода.
Повышенный эстриол (более 2 МоМ) встречается при многоплодной беременности, при заболеваниях печени и крупных размерх плода.
Норма Ингибина А
Ингибин А это вещество, которое присутствует в крови как во время беременности, так и у небеременных женщин. Норма для ингибина А может отличаться в разных лабораториях, поэтому обращайте внимание на результат анализа, указанный в МоМ. Нормальный уровень ингибина А не должен превышать 2 МоМ.
Ингибин А: что, если он не в норме?
Повышение уровня ингибина А сопряжено с повышенным риском синдрома Дауна у будущего ребенка. Также высокий ингибин А встречается при других хромосомных аномалиях у плода.
И тем не менее, описано немало случаев, когда уровень ингибина А во время беременности был повышен в несколько раз, но при этом остальные анализы были в норме, и ребенок в итоге рождался здоровым.
Это объясняется следующими факторами: на уровень ингибина А влияет ваш возраст, вес, срок беременности, курите ли вы, и некоторые другие особенности вашего организма и вашей беременности. Поэтому результаты четверного теста должны оцениваться в совокупности всех анализов (вместе с анализами на ХГЧ, свободный эстриол и АФП).
Что делать, если скрининг 2 триместра не в норме?
Если результаты скрининга второго триместра не так хороши, как хотелось бы, то вам нужно обратиться к врачу-генетику. Генетик еще раз просмотрит все данные анализов (в том числе, результаты УЗИ в первом триместре), тщательно расспросит вас о здоровье до беременности, здоровье вашего мужа и ваших родственников.
Если гинеколог сделает вывод, что имеется повышенный риск синдрома Дауна, либо других отклонений у вашего будущего ребенка, то он порекомендует вам пройти амниоцентез. Амниоцентез позволит расставить все точки над «и» и узнать, действительно ли болен ли будущий ребенок.
Источник: https://www.mygynecologist.ru/content/%D1%81%D0%BA%D1%80%D0%B8%D0%BD%D0%B8%D0%BD%D0%B3-%D0%B2%D1%82%D0%BE%D1%80%D0%BE%D0%B3%D0%BE-%D1%82%D1%80%D0%B8%D0%BC%D0%B5%D1%81%D1%82%D1%80%D0%B0-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D1%81%D1%82%D0%B8-%D1%80%D0%B0%D1%81%D1%88%D0%B8%D1%84%D1%80%D0%BE%D0%B2%D0%BA%D0%B0
Второй скрининг при беременности — расшифровка показателей и нормы
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.
Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта:
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
4. Информация о плаценте
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
5. Количество амниотической жидкости (околоплодных вод)
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Как выполняется анализ амниотической жидкости?
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
6. Количество сосудов пуповины
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
Если же на пуповине у ребенка диагностируют наличие всего одного сосуда — скорее всего, он родится с маленьким весом, и по мере его роста могут иметь место погрешности в работе сердца. Такая ситуация требует регулярного контроля со стороны соответствующего доктора.
В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
Тройной тест
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений:
- Существует угроза выкидыша.
- Присутствуют определенные аномалии в развитии нервной трубки эмбриона либо его внутренних органов. В частности, это касается надпочечников.
- В структуре плаценты произошли серьезные нарушения.
- Имеет место быть внутриутробная инфекция.
- У плода диагностируется синдром Дауна.
- На момент сдачи тройного теста беременная лечилась антибиотиками.
Источник: https://www.operabelno.ru/vtoroj-skrining-pri-beremennosti-rasshifrovka-pokazatelej-i-normy/
Скрининг первого и второго триместра (PRISCA)
Рассчитать риск развития некоторых хромосомных «поломок» и пороков развития плода можно с помощью программы PRISCA — это компьютерная программа, которая рассчитывает риск врожденных патологий на основании анализов крови и данных ультразвукового исследования беременной женщины. Также, на результаты влияют возраст будущей мамы.
Когда проводят PRISCA?
PRISCA I проводится в первом триместре беременности с 11 по 13 неделю.
PRISCA I I проводится во втором триместре беременности с 16 по 18 неделю. Узнать с точностью 99% о риске хромосомных анеуплоидий, а также пол плода, можно с 9 недель беременности, всего лишь сдав кровь из вены. Подробнее о НИПТ-тесте.
Что входит в PRISCA 1?
Для того чтобы с помощью программы рассчитать риск рождения малыша с хромосомными аномалиями необходимы данные лабораторных исследований: 1. уровень свободного b-хорионического гонадотропина человека (свободный ?-ХГЧ) 2. PAPP-A – протеина А, ассоциированного с беременностью. Анализы крови для определения этих показателей берутся из вены, желательно натощак.
Также программе для расчета риска нужны данные ультразвукового исследования. С помощью УЗИ рассчитывают 2 базовых показателя: 1. толщину воротникового пространства плода 2. копчиково-теменной размер (КТР).
Для расчёта рисков хромосомных аномалий и возрастных рисков по программе PRISCA I также учитываются другие данные: возраст матери, вес, экстракорпоральное оплодотворение или самостоятельная беременность, курение и т.д.
Важно! УЗИ плода и забор анализов нужно проводить в один день. Максимальное допустимое расхождение во времени примерно 20 часов. Поэтому, если УЗИ сделали вечером, то анализы крови необходимо сдать утром следующего дня.
Что входит в PRISCA 2?
Для расчета риска врожденных аномалий плода во втором триместре необходимо сдать венозную кровь для определения 3-х лабораторных показателя: 1. Хорионический гонадотропин человека (ХГЧ) 2. Альфа-фетопротеин (АФП) 3. Свободный эстриол (неконъюгированный эстриол)
Также программе для расчета риска нужны данные ультразвукового исследования второго триместра. С помощью УЗИ рассчитывают один показатель: бипариетальный размер (БПР).
В расчете риска наследственных заболеваний у плода во втором семестре беременности также используются данные ультразвукового исследования, проведенного в первом триместре.
Какие заболевания выявляет PRISCA?
С помощью программы PRISCA можно рассчитать риск развития следующих патологий у плода:
По данным, полученным в результате этого исследования, нельзя поставить диагноз. PRISCA – это всего лишь скрининг, то есть оценка рисков развития определенного недуга. Если показатели риска высокие, беременной женщине порекомендуют дальнейшее более сложное и детальное обследование.
Неинвазивный метод исследования (НИПТ-тест)
- точность 99%, что намного точнее классической диагностики (УЗИ и биохимический скрининг)
- совершенно безопасен, в отличие от инвазивных методик — для забора материала на анализ необходимо просто взять кровь из вены беременной женщины.
- на ранних сроках: анализ можно проводить уже на 9-й неделе беременности.
Узнать подробнее
Источник: https://www.testdnk.com.ua/blog/screening.html
Пренатальный скрининг трисомий 2го триместра (PRISCA-2)
Пренатальный или дородовый скрининг – это специальное обследование беременных женщин, в ходе которого выясняется риск рождения у них детей с грубой врожденной хромосомной патологией.
«Тройной биохимический тест» во втором триместре беременности направлен на диагностику трисомий – хромосомных патологий, при которых в кариотипе появляется дополнительная хромосома.
Проводится данный тест с целью выявления женщин, у которых очень высок риск появления на свет ребенка с хромосомной патологией по типу трисомии ( синдромом Дауна или Эдвардса). Этим женщинам рекомендуется дальнейшее обследование, позволяющее подтвердить или полностью исключить у плода указанные заболевания.
Показания для скрининга трисомий во 2-м триместре
Скрининговое обследование на трисомии рекомендовано абсолютно всем беременным женщинам. Однако некоторые категории женщин должны проходить это обследование в обязательном порядке.
Показания следующие:
- возраст беременной старше 35 лет;
- наличие в семье детей с упомянутыми синдромами;
- отягощенный семейный анамнез по любым другим наследственным болезням;
- подозрение на то, что один из родителей перед зачатием подвергся воздействию одного из мутагенных факторов: радиационному облучению или химическому отравлению.
Скрининг 2-го триместра должен осуществляться на сроке 15-20 недель, оптимальное время, чтобы сдать кровь на скрининг, — 16-18 недель.
Подготовка к исследованию
Перед тем как сдать кровь, за 24 часа из рациона следует исключить жирную пищу. За 30 минут следует воздержаться от курения, а также не волноваться.
Срок беременности рекомендуется определять не по последней менструации, а по результатам ультразвукового обследования. Кровь сдается не позже чем через 2 дня после УЗИ.
Как проводится исследование
Материалом для исследования является кровь беременной женщины. С помощью иммунохемилюминисцентного анализа определяют в крови уровень следующих веществ:
- хорионического гонадотропина человека (более известна аббревиатура ХГЧ);
- свободного эстриола;
- альфа-фетопротеина.
Обследуемая женщина, кроме того что сдает кровь, в обязательном порядке заполняет анкету, в которой отражаются другие параметры, используемые для расчета риска: возраст, раса, наличие хронических заболеваний и вредных привычек.
Интерпретация результатов
Результаты анализов подвергаются обработке с помощью компьютерной программы «PRISCA», которая и выдает результат. При расчетах также учитываются не только результаты анализов, но и анамнестические данные: возраст женщины, раса, наличие у нее тяжелых заболеваний (сахарного диабета или артериальной гипертензии), наличие вредных привычек и др.
В бланке результатов указывается вероятность рождения ребенка с той или иной патологией. Например, результат 1:300 говорит о том, что у одной женщины из 300 со схожими результатами может родиться ребенок с врожденной патологией.
Показатель степени риска указывается для каждой из патологий отдельно:
- синдром Дауна (дополнительная 21 хромосома);
- синдром Эдвардса (лишняя 18 хромосома);
- дефект нервной трубки (spina bifida или анэнцефалия).
Показатель 1:100 и менее – очень высокий риск, 1:1000 – высокий риск,
Источник: https://medoblako.ru/uslugi/prenatalnyy-skrining-trisomiy-2go-trimestra-prisca-2/
Второй скрининг при беременности: когда делают, что смотрят
Примерно на 19-20 неделе беременности каждой будущей роженице требуется провести второй скрининг (2 триместра) и УЗИ. Эти сроки выбраны не случайно: в этом время удобнее всего изучать гормоны.
Первый скрининг, вы уже сами помните, был в середине 1-ого триместра.
Обычно он показывает, что все хорошо.
Ведь на тот момент определить с точностью можно лишь правильно развивается плод или нет. Понять отклонения от нормы на таком сроке непросто.
Зато к 20 неделе результаты скрининга способны рассказать о многом.
Итак, что показывает и на что смотрят в результате второго обследования?
Что в него входит: основные анализы
Скрининг – это от английского «просматривание». Т.е.определение группы риска, у которой возможно появление детей, больных определенными заболеваниями.
Подсчет вероятностей может идти по разным принципам. Самая известная программа – PRISCA (Prenatal RISk Assessment) – перинатальная оценка риска.
Стандартные сроки проведения второго скрининга – с 16 по 20 неделю.
Чем позже провести все обследования, тем точнее будут результаты. Но и опаснее проводить аборт.
Поэтому оптимальное время для обследования – 17-19 неделя.
Врач направит вас на:
- Биохимический скрининг 2-го триместра.
- Он же тройной тест.
- Здесь у вас возьмут кровь из вены и проверят три компонента (АФП, ХГЧ, эстриол) крови на наличие специальных маркеров.
- На основе анализов будет понятно, каков риск возникновения таких болезней, как синдром Дауна, Эдвардса.
- Тип исследования совершенно безопасен, т.к. не происходит никакого воздействия на организм матери. Просто изучается кровь.
- УЗИ. Более точное, чем обычное.
- С его помощью можно выявить такие нарушения, как порок сердца, расщелину верхней губы или неба, диафрагмальная грыжа, укороченные кости, косолапость, перекрещенные пальцы и прочее.
- Могут быть незначительные отклонения, которые можно вылечить временем, лекарствами или хирургическим вмешательством, и серьезные пороки, которые останутся с ребенком на всю жизнь.
- Кордоцентез.
- Не является обязательной частью планового скрининга.
- Но если при УЗИ или при обследовании были выявлены какие-то отклонения, процедура является желательной.
- С помощью специальной иглы из пуповины будет взята кровь плода, чтобы провести более детальные обследования и получить более точные результаты.
- Метод не является полностью безопасным. Но согласно статистики в 2% случаев после процедуры происходит выкидыш.
- Часто остаются различные гематомы и кровотечения после укола, которые довольно быстро проходят.
- В 1 случае из 100 в кровь заносится инфекция.
Зачастую PRISCA включает в себя такие обследования, как вычисление шейной прозрачности (считается через УЗИ), измерение копчико-теменного размера и многие другие.
Прогноз возможных заболеваний
Чаще всего перинатальный скрининг 2 триместра проводят, чтобы выяснить, нет ли у ребенка во время беременности некоторых заболеваний.
Синдром Дауна
Болезнь появляется еще в момент перекреста хромосом сразу после зачатия.
Иначе заболевание называют трисомией 21, т.е. 21-ая пара хромосом – не пара, а тройка.
Это происходи из-за того, что в сперматозоиде или в яйцеклетке в момент зачатия была одна лишняя 21-ая хромосома. Вероятность – примерно 1-1,5%.
Невозможно предсказать появления болезни у ребенка. Не зависит от женщины и отца ребенка. Возраст матери лишь слегка влияет на вероятность синдрома.
Дефект нервной трубки
Нервная трубка образуется у эмбриона примерно на 20 день беременности в виде пластины.
Еще через несколько дней она должна свернуться в трубку.
Эти сроки не очень длинные, поэтому процесс проходит практически незаметно.
Проблема в следующем: она может сомкнуться не полостью или развернуться в дальнейшем, из-за чего могут проявиться дефекты позвоночника.
К сожалению, сразу определить нарушение на ранних сроках сложно.
К середине 2 триместра, а именно ко времени проведения скрининга, дефект выявится на УЗИ.
Результатом нарушения могут стать расщелины в позвоночнике, грыжа и прочие неврологические дефекты. 2-ой биохимический скрининг позволяет заметить подобные беды.
Синдром Эдвардса
Причины появления заболевания схожи синдрому Дауна.
Только здесь происходит трисомия 18 пары. Такие дети рождаются поздно, но внешне похожи на недоношенных.
Они маленькие, легкие, болезненные и слабые.
Многочисленные дефекты внутренних органов и частей тела, которые можно заметить и на УЗИ. Такой ребенок не проживет долго: редкий малыш доживает до своего первого дня рождения.
К счастью, данный синдром бывает крайне редко: в 1 случае из 5000. Но вероятность все равно существует.
Результаты скрининга
Скрининговое обследование должно проходить в один день.
Биохимическое исследование 2 триместра покажет уровень трех элементов. Какова же расшифровка результатов?
Белок, который вырабатывает сам плод, а не организм матери во время беременности.
Во время обледования точно высчитывается его процент. Он попадает в кровь женщины в определенных количествах.
Любое отклонение от нормы означает какое-то отклонение в развитии плода.
Согласно PRISCA, на 15-19 неделе беременности уровень должен быть примерно 15-95 ед/мл.
Результаты выше нормы означают, вероятно, нарушение в развитии спинного мозга, дефект нервной трубки.
Если уровень АПФ сильно ниже нормы, возможен синдром Дауна, Эдвардса, Меккеля, затылочная грыжа, некроз печени, расщелина позвоночника.
Гормон, вырабатываемый плацентой. А начиная со второго триместра, его вырабатывает сам плод.
При этом его уровень должен постоянно расти. На 17-18 неделе норма – 7-25. На 19-20 – 7,5-28.
Если уровень ниже, чем должен быть, возможен синдром Дауна, преждевременные роды.
Хорионический гонадотропин человека.
Согласно PRISCA, повышенный уровень говорит о хромосомных патологиях наподобие синдрома Дауна и синдрома Эдвардса.
Совет: чучше самостоятельно не пытайтесь трактовать результаты обследования или УЗИ.
Без медицинского образования большая вероятность напутать – расшифровка не так проста. А врач вам все четко и подробно распишет.
Если результаты второго скрининга не очень хорошие, не спешите расстраиваться: вам назначат дополнительные обследования, где с большей точностью будет определено состояние плода.
Стоит ли проводить скрининг
Безусловно, данное обследование не является обязательным. Более того, оно зачастую платное.
А результаты исследования не всегда подтверждаются после рождения ребенка.
Будете ли вы принимать решения, которые очень серьёзно повлияют на вашу жизнь, на основании неоднозначных результатов? Решать только вам.
Следует понимать: не все заболевания являются следствием внешнего воздействия.
Проще говоря, нельзя оградить ребенка от всего.
Есть такие болезни, которые начинаются еще в первую неделю внутриматочной жизни плода.
Например, печальный синдром Дауна. Он является следствием скрещивания хромосом, т.е. еще при зачатии.
Выявляются, например, методом скрининга, на УЗИ и всё в руках судьбы.
В то же время растить больного непросто: далеко не у каждой семьи есть средства и желание ухаживать за малышом с такими отклонениями, ведь речь идет не просто о простуде.
Это даже не инвалидность. А совершенно другие дети, которые вырастают абсолютно иными людьми, которым будет нелегко прижиться в нашем мире.
И у них будете лишь вы, родители. Смириться с тем, что твой ребенок «неправильный», и принять его таким очень сложно.
Результаты второго скрининга дают будущим родителям выбор: если ребенок болен, можно не рожать его. Еще не поздно сделать аборт.
Но, к сожалению, достоверность исследования не 100%-ая и часто выясняется, когда ребенок на самом деле был здоров.
Источник: https://iberemennost.ru/trimestry/skrining-2
Диагностика наследственных заболеваний, или что такое PRISKA
Заболевания, которые передаются от родителей и прочих родственников к последующим поколениям называются – наследственными.
Наследственные заболевания: что это?
Причиной возникновения данной группы заболеваний является поломка механизмов передачи наследственной информации. В зависимости от уровня «поломки» выделяют:
- генные заболевания, связанные с нарушением строения или расположения одного или нескольких генов;
- хромосомные заболевания – грубые расстройства, причиной которых является нарушение строения хромосом или их численности.
Именно с генными болезнями в настоящее время связывают определенные виды нарушения обменных процессов (углеводного, белкового, липидного), расстройства пищеварения (лактазная недостаточность) и строения тела. С хромосомными болезнями связано около половины всех случаев невынашивания беременности.
Всего выделяют около 700 видов заболеваний и синдромов, связанных с «поломкой» хромосом. Чаще такие патологии плода являются несовместимыми с жизнью и заканчиваются самопроизвольными выкидышами на ранних сроках беременности. Но некоторые случаи хромосомных болезней заканчиваются рождением жизнеспособного ребенка. Наиболее известным и распространенным патологическим состоянием является трисомия по 21 паре хромосом, которая еще называется синдромом Дауна.
PRISCA — что это?
Рассчитать риск развития некоторых хромосомных «поломок» и пороков развития плода можно с помощью программы PRISCA. Аббревиатура PRISCA произошла от английских слов – PRenatal Risk CAlculation, что переводится как оценка пренатального риска. PRISCA — это компьютерная программа, которая рассчитывает риск врожденных патологий на основании анализов крови и данных ультразвукового исследования беременной женщины. Также, на результаты влияют возраст будущей мамы.
Когда проводят PRISCA?
Оптимальные сроки проведения диагностики на наличие наследственной патологии влияют на результат.
PRISCA I проводится в первом триместре беременности с 11 по 13 неделю.
PRISCA I I проводится вовтором триместре беременности с 16 по 18 неделю.
Что входит в PRISCA 1?
Для того чтобы с помощью программы рассчитать риск рождения малыша с хромосомными аномалиями необходимы данные лабораторных исследований:
- уровень свободного b-хорионического гонадотропина человека (свободный β-ХГЧ)
- PAPP-A – протеина А, ассоциированного с беременностью.
Бета-хорионический гонадотропин человека – это первый гормон, который синтезируют клетки трофобласта – эмбриональной ткани, образующейся в месте прикрепления плодного яйца. Протеин А, ассоциированный с беременностью, — это белок, который выделяет ткань предшественница плаценты – хорион.
Анализы крови для определения этих показателей берутся из вены, желательно натощак.
Также программе для расчета риска нужны данные ультразвукового исследования. С помощью УЗИ рассчитывают 2 базовых показателя:
- толщину воротникового пространства плода
- копчиково-теменной размер (КТР).
Для расчёта рисков хромосомных аномалий и возрастных рисков по программе PRISCA I также учитываются другие данные: возраст матери, вес, экстракорпоральное оплодотворение или самостоятельная беременность, курение и т.д.
Важно! УЗИ плода и забор анализов нужно проводить в один день. Максимальное допустимое расхождение во времени примерно 20 часов. Поэтому, если УЗИ сделали вечером, то анализы крови необходимо сдать утром следующего дня.
Что входит в PRISCA 2?
Для расчета риска врожденных аномалий плода во втором триместре необходимо сдать венозную кровь для определения 3-х лабораторных показателя:
- Хорионический гонадотропин человека (ХГЧ)
- Альфа-фетопротеин (АФП)
- Свободный эстриол (неконъюгированный эстриол)
Первые два показателя вырабатываются плодом во время беременности и должны соответствовать сроку беременности. Третий показатель – женский половой гормон (эстроген) вырабатывается как плацентой, так и плодом.
Также программе для расчета риска нужны данные ультразвукового исследования второго триместра. С помощью УЗИ рассчитывают один показатель:
- бипариетальный размер (БПР).
В расчете риска наследственных заболеваний у плода во втором семестре беременности также используются данные ультразвукового исследования, проведенного в первом триместре.
Для получения правильных результатов PRISCA, следует внимательно заполнять анкету: возраст беременной, срок беременности, данные УЗИ и т.д. Ошибка в любой из цифр может дать неверный результат теста.
Зачем нужно проводить диагностику наследственных заболеваний PRISCA?
Риск развития наследственных патологий у плода достаточно высок. В последние годы тенденция рождения детей после 30 лет усиливается, что доказано увеличивает вероятность хромосомных заболеваний новорожденного. Именно поэтому с 2011 года Министерство Здравоохранения Украины рекомендует проводить обязательный пренатальный скрининг.
Проведение пренатального скрининга рекомендовано приказом Минздрава Украины № 417 от 15.07.2011 г.
Какие заболевания выявляет PRISCA?
С помощью программы PRISCA можно рассчитать риск развития следующих патологий у плода:
- Синдрома Дауна (трисомия по 21 паре хромосом)
- Синдрома Эдвардса (трисомия по 18 паре хромосом)
- Дефект нервной трубки.
По данным, полученным в результате этого исследования, нельзя поставить диагноз. PRISCA – это всего лишь скрининг, то есть оценка рисков развития определенного недуга. Если показатели риска высокие, беременной женщине порекомендуют дальнейшее более сложное и детальное обследование.
Пренатальный биохимический скрининг I триместра с расчетом генетического риска программой PRISCA можно провести в:
| Лаборатории «Синево» | 180 грн. | 220 грн. |
| Лаборатории «Дила» | 225 грн. | 275 грн. |
| «ДНК-лаборатория» | 180 грн. | 230 грн. |
| Лаборатория «Инвитро» | 200 грн. | 260 грн. |
| Лаборатория клиники «ОМЕГА» | 300 грн. | 400 грн. |
| Лаборатория клиники «Борис» | 403 грн. | 403 грн. |
| Данные с сайтов лабораторий и клиник на февраль 2015 года |
2-х летний малыш любит бросать. Смотрите, что получилось, когда родители купили ему баскетбольное кольцо!
Источник: http://www.prostodoctor.com.ua/meditsinskie_uslugi/diagnostika/stati/diagnostika_nasledstvennyh_zabolevaniy_ili_chto_takoe_priska
Скрининг 2 триместра: когда необходимо делать и нормы? — Лямусик
Само понятие скрининга при беременности обозначает ряд исследований, целью которых является обнаружение пороков развития плода. 2 скрининг включает в себя ультразвуковое исследование и биохимический анализ крови. Если анализ крови проведён раньше, внепланово, то делают только УЗИ.
Зачем нужен 2 скрининг
Второй скрининг не является обязательным, но информация, полученная в результате обследования, является очень ценной. На её основании делаются выводы о полноценности развития ребёнка.
Если показатели исследования отрицательные, то гинеколог может вовремя назначить внутриутробное лечение, дополнительные обследования, или же искусственно вызвать преждевременные роды.
Именно в этот период, родители принимают очень ответственное для себя решение: оставить ли потенциально больного ребёнка или же прервать беременность.
Когда и как делают 2 скрининг
Обычно 2 скрининг проводят с 18 по 20 неделю беременности. Этот период самый удобный для изучения плода и, в случае необходимости, ещё не поздно прервать беременность. Точный срок проведения обследования определяется индивидуально и зависит от состояния здоровья беременной женщины и показателей первого скрининга. В ряде случаев рекомендуют сделать только ультразвуковое исследование.
Биохимический анализ лучше проводить с 16 по 18 неделю. Именно в этот период результат будет наиболее информативным. Важно не пропустить это время, т.к. состав крови беременной женщины меняется очень быстро.
Оптимальным периодом для УЗИ является 19-24 недели. Как правило, его назначают на 19-22 неделю, чтобы, в случае необходимости, назначить повторное сканирование на 22-24 неделю.
На УЗИ-скрининге информация считывается при помощи специального датчика через брюшную стенку. Женщина при этом лежит на спине, на кушетке. Результаты пациентка получает сразу же. В ходе исследования, могут быть сделаны фотографии и даже видеозаписи ребёнка в утробе.
Для биохимического исследования кровь берут из вены. Результаты подготавливаются в течении двух недель.
Обязательно ли делать скрининг
Если беременная женщина не находится в группе риска, не имеет осложнений в ходе беременности или если первый скрининг дал положительные результаты, то ей могут предложить пройти только ультразвуковое обследование. Но если будущая мама всё же хочет сделать 2 скрининг, ей не могут отказать.
Обязательным, 2 скрининг является для:
- Женщин, возраст которых более 35 лет;
- Беременных с плохой наследственностью;
- Девушек, переболевших в начале беременности вирусным или инфекционным заболеванием;
- Беременных состоящих в браке с близкими родственниками;
- Будущих мам злоупотребляющих наркотическими и алкогольными веществами. А также, принимающих сильнодействующие медикаменты;
- Женщин с вредными условиями труда;
- Девушек делавших аборт;
- Женщин имевших ранее замершую беременность или переживших выкидыш;
- Для мам с плохими результатами первого скрининга;
Как подготовиться к обследованию
Примерно за сутки, следует отказаться от морепродуктов, сладостей, острой и жареной пищи. Всё это может повлиять на состав крови и дать ложные результаты. За 5-6 часов до забора крови лучше вообще не есть.
Можно выпить негазированной воды, но не позже, чем за 30-40 минут до анализа.
Перед проведением ультразвукового исследования никакой специальной подготовки не требуется. Мочевой пузырь и кишечник можно не опорожнять, это не повлияет на результаты обследования.
Лучше взять с собой пелёнку, полотенце и бахилы, т.к. они предоставляются не во всех клиниках.
Биохимический анализ крови
Биохимический анализ крови включает в себя проверку содержания в крови 3-х элементов:
- ХГЧ (хорионического гонадотропина человека) — гормона вырабатывающегося после наступления беременности;
- АФП (альфа-фетопротеина) — протеина, вырабатываемого желудочно-кишечным трактом и печенью эмбриона;
- ЕЗ (свободного эстриола) — гормона, продуцируемого надпочечниками и печенью плода;
Могут быть произведены измерения ингибина А, но только если к этому есть показания.
Результат подготавливают несколько недель. Он представляет собой отчёт из множества цифровых данных. По отклонениям этих данных от нормы, врачи определяют, риск какого заболевания наиболее вероятен у плода.
Что смотрят на 2 скрининге
При УЗИ-скрининге могут быть обнаружены как незначительные физические дефекты, так и серьёзные аномалии развития. На данной процедуре исследуются такие показатели как:
- Частота сердцебиения эмбриона;
- Окружность груди, живота, головы. Эти показатели могут помочь определить срок беременности, правильность формирования головного мозга, возможные отклонения в развитии малыша;
- Вес и рост ребёнка;
- Количество эмбрионов;
- Зрелость плаценты, её толщина, предлежание;
- Функционирование внутренних органов плода, оценка правильности их формирования;
- Развитость лицевых костей, грудной клетки и позвоночника;
- Правильность формирования черт лица ребёнка (состояние глазниц, образование заячьей губы или волчьей пасти);
- Многоводие или маловодие (и то и другое могут говорить о проблемах, таких как инфекция);
- Количество конечностей, пальцев на руках и ногах;
- Состояние матки (исследуется шейка матки, определяется наличие тонуса);
- Пол ребёнка.
Какие заболевания можно обнаружить у эмбриона в ходе обследования
Во время второго скрининга можно обнаружить отклонения в развитии плода не проявившиеся при более ранних обследованиях. А также подтвердить или развеять возникшие подозрения на физические, умственные, генетические отклонения в развитии плода. К последним относится:
Синдром Дауна. Его можно обнаружить как посредством анализа биохимии крови (будет пониженный уровень эстриола и АФП, и повышенный — ХГЧ), так и на ультразвуковом обследовании (должно насторожить укороченность носовой кости и утолщение воротничковой зоны);
Дефект нервной трубки хорошо определяются на УЗИ и характеризуются повышением уровня АФП, а иногда и снижением эстриола;
Синдром Эдвардса на УЗИ-скрининге выявляется особенностями строения черепа, нарушениями работы органов. Белок, эстриол и ХГЧ в результатах анализа крови будут пониженные.
Возможны ли ложные результаты скрининга 2 триместра и почему
Второму скринингу характерна высокая достоверность (60-90%). Но, случаются и ложные результаты. Организм каждого человека индивидуален и для кого-то отклонения от общепринятых норм ХГЧ, АФП и пр. не говорят о проблемах развития. Обычно, врачи просто предоставляют данные, на сколько процентов существует риск рождения ребёнка с теми или иными отклонениями.
Также способствовать ложным результатам могут такие обстоятельства как:
- Ожирение беременной женщины;
- Сахарный диабет;
- Многоплодная беременность;
- При зачатии методом ЭКО.
Источник: https://lyamusik.ru/beremennost/skrining-2-trimestra-kogda-neobhodimo-delat-i-normy/
Приска 2. Пренатальный скрининг второго триместра на патологии у плода — Для врачей
Пренатальный скрининг трисомий – комплексные неинвазивные исследования I и II триместров беременности, включающие сбор анамнеза, УЗИ, лабораторные тесты и последующий автоматизированный расчет риска хромосомных аномалий.
Обследования назначаются всем беременным на сроке 11-14 и 15-20 недель, результат позволяет оценить необходимость более трудоемких процедур, в том числе инвазивных. Биоматериалом является венозная кровь. Лабораторные исследования проводятся с помощью иммуноферментных методов.
Границы нормы для каждого теста определяются сроком гестации, количеством плодов. Итоги подготавливаются за 1 день.
Пренатальный скрининг трисомий – комплексные неинвазивные исследования I и II триместров беременности, включающие сбор анамнеза, УЗИ, лабораторные тесты и последующий автоматизированный расчет риска хромосомных аномалий.
Обследования назначаются всем беременным на сроке 11-14 и 15-20 недель, результат позволяет оценить необходимость более трудоемких процедур, в том числе инвазивных. Биоматериалом является венозная кровь. Лабораторные исследования проводятся с помощью иммуноферментных методов.
Границы нормы для каждого теста определяются сроком гестации, количеством плодов. Итоги подготавливаются за 1 день.
Биохимический пренатальный скрининг трисомий первого триместра включает определение свободного бета-ХГЧ, PAPP-A. Обследование второго триместра состоит из теста на ХГЧ, АФП и свободный эстриол. Исследуемые соединения – гормоны, белки – вырабатываются тканями плаценты и плода.
Их уровень в крови беременной определенным образом изменяется в течение 9 месяцев, отражает особенности развития и вероятность хромосомных аномалий у будущего ребенка, функционирование фетоплацентарного комплекса. Преимуществом данных комплексных обследований является информативность и экономичность процедуры анализа.
К ограничениям относится невысокая специфичность, невозможность применения при вынашивании более двух детей.
Показания
Обследования выполняются для определения вероятности хромосомных патологий будущего ребенка – синдрома Эдвардса, Дауна, Патау.
Во втором триместре помимо трисомий определяется риск развития дефекта нервной трубки, редких врожденных заболеваний. Диагностика рекомендована всем беременным согласно приказу №572н Министерства Здравоохранения РФ от 01.11.2012.
Выполняется в сроки с 11 по 14 и с 15 по 20 неделю. Для скрининга имеются особые показания:
- Возраст более 35 лет. Возможность наличия хромосомных аномалий у плода возрастает пропорционально возрасту беременной.
- Осложнения предыдущих беременностей. Самопроизвольные аборты, тяжелые осложнения рассматриваются как основание для более тщательного контроля процесса вынашивания.
- Предрасположенность к врожденным патологиям. Вероятность нарушений строения хромосом и пороков развития выше, если наследственные заболевания есть у кровных родственников; хромосомные болезни и пороки развития – у ранее рожденных детей, невыношенных плодов.
- Влияние вредных факторов. После инфекций, радиационного облучения, приема препаратов с тератогенным действием чаще диагностируются врожденные заболевания.
При нормальных результатах бета-ХГЧ и PAPP-A на сроке 11-14 недель допустимо сократить комплекс биохимических исследований второго триместра, используя только определение альфа-фетопротеина (АФП) с целью выявления нарушенного формирования нервной трубки плода. Полный «тройной тест» особенно целесообразен, если первый пренатальный скрининг не проводился, выполнялся позже рекомендуемого срока или если были получены пограничные значения тестов.
Подготовка к анализу
Кровь забирается из локтевой вены. Процедуру сдачи биоматериала предпочтительно производить утром. Специальной подготовки не требуется, но стоит соблюсти общие рекомендации:
- Выдержать период голода 8-12 часов. Допустимо сократить его до 4-6 часов, отказавшись от жирных продуктов при последнем приеме пищи. Пить чистую воду разрешено в привычном режиме.
- Сообщить врачу о принимаемых лекарствах за неделю до пренатального скрининга. По необходимости препараты будут отменены на время диагностики или их влияние будет учтено при интерпретации итоговых значений.
- Исключить прием алкогольных напитков, интенсивную физическую нагрузку, воздействие факторов стресса за сутки до процедуры.
- Инструментальные обследования (УЗИ, КТГ и другие) проводить после сдачи крови.
- За полчаса воздержаться от курения.
В герметичных пробирках кровь доставляют в лабораторию, центрифугируют, выводят факторы свертывания. Полученная сыворотка подвергается иммуноферментным исследованиям. Анализ и обработка данных занимают 1 день.
Нормальные значения
После обследования составляется заключение с отметкой количественных показателей, отражающих частоту патологии при схожих данных. Пороги для определения групп риска условны. Границы нормы для программы PRISCA составляют:
- Синдром Дауна – 1/250 и менее.
- Синдром Эдвардса – 1/100 и менее.
- Синдром Патау – 1/100 и менее.
- Дефект нервной трубки – МоМ АФП не более 2,5.
Результаты интерпретируются с учетом данных УЗИ, наличия факторов риска. Необходимость направления беременной на медико-генетическую консультацию, проведения инвазивной диагностики определяется индивидуально.
Повышение показателя
Повышение показателей выявляет вероятность врожденных болезней у будущего ребенка. Причинами отклонения результата от нормы являются:
- Трисомии. Вероятность синдрома Дауна, Эдвардса, Патау определяется по отклонениям в показателях лабораторных тестов (определенные маркеры выше или ниже нормы), УЗИ (оценивается толщина воротникового пространства, наличие носовой кости).
- Дефект нервной трубки плода. Объективная вероятность патологии уточняется по увеличенной концентрации АФП, по данным УЗИ.
- Осложнения беременности. Причиной определения риска хромосомных нарушений может стать высокий/низкий уровень сывороточных маркеров, спровоцированный дисфункцией плаценты, угрозой самопроизвольного прерывания беременности.
Лечение отклонений от нормы
Пренатальный скрининг трисомий выявляет до 95% хромосомных аномалий, позволяет провести отбор беременных, которым целесообразно назначать инвазивные диагностические процедуры, связанные с риском прерывания (амниоцентез, биопсию ворсин хориона).
Результаты не могут быть основой для постановки диагноза или рекомендации прервать беременность. Интерпретация показателей – сложный процесс, требующий учета данных анамнеза, результатов лабораторных тестов и ультразвукового исследования.
За консультацией необходимо обратиться к акушеру-гинекологу, генетику.
Источник: https://ovrachahl.ru/priska-2-prenatalnyj-skrining-vtorogo-trimestra-na-patologii-u-ploda.html
Расшифровка второго скрининга УЗИ
Во втором триместре беременной женщине назначается повторный скрининг, подтверждающий или опровергающий данные, которые получены в первом комплексном исследовании. Данный период является наиболее подходящим для диагностики гормонального уровня плода. Полученные данные дают возможность оценки его развития. В этой статье подробно рассказывается, каковы нормы скрининга 2 триместра по УЗИ, анализу крови.
Для чего назначается проведение второго обследования
Второе скрининговое обследование проводится в районе 16–20 недели беременности. Данные сроки неслучайны. Так как плод подрос, у него уже заложены все основные важные для жизненных обеспечений системы. Исследование, проведенное до 12 недель, относится к первому скринингу. Диагностика носит определенную цель выявления аномалий систем, их органов, обнаружения хромосомных нарушений. При наличии серьезных отклонений, врачи могут рекомендовать преждевременные роды.
Кто входит в группу риска
Второй скрининг назначается каждой женщине, находящейся в интересном положении. Однако группа риска для проведения данного исследования, состоит из следующих беременных женщин:
- первородящих, которые имеют возраст больше 35 лет;
- людей, которые находятся в близком родстве;
- женщин с отягощенной гинекологической историей;
- женщин, работающих на вредных условиях труда;
- с отягощенной наследственностью;
- при наличии в анамнезе мертворожденных детей, выкидышей, замершей беременности;
- беременных, принимающих алкоголь, наркотики.
Скрининг второго триместра – комплексное исследование, включающее в себя УЗИ-диагностику, биохимический тест. Если женщина легко переносит беременность, ребеночек развивается в соответствии с нормой, то, в этой ситуации, врачом не назначается проведение второго тестирования.
УЗ-диагностика
При втором скрининге проводится назначение второго УЗИ. Во время которого врачом получается информация о том, сколько у женщин плодов, то есть является ли беременность многоплодной, уточняется срок беременности. Порой он отличается оттого, что определило первый результат. Также врач сообщает о предполагаемой дате родов и, при желании женщины, может сказать пол ребенка.
Второе УЗИ при беременности оценивает такие показатели, как:
- анатомия внутренних систем;
- какова частота сердцебиений у плода;
- вес ребеночка и его сравнение по специальной формуле с предыдущим результатом;
- какое состояние имеют околоплодные воды.
Наибольшее внимание врач уделяет таким параметрам, как:
- структура лица;
- размеры плода;
- какую зрелость имеют легкие ребеночка;
- структура органов;
- количество пальцев;
- сформированность плаценты;
- объем околоплодной жидкости.
В результате врач выписывает заключение о состоянии плода, наличии у него нарушений в развитии. Если выявлены отклонения от нормы по УЗИ, тогда женщине рекомендуют пройти исследование с допплером. Эта диагностика позволит оценить проходимость кровеносных сосудов, маточный, плацентарный, артериальный кровоток. А также степень насыщения кислородом головного мозга ребеночка в данный промежуток времени.
Результаты размера плода по месяцам
Важно! Чтобы получить наиболее точный диагноз, УЗИ 2 триместра должно два раза провестись с доплером, с разрывом в две недели. Причем обследование желательно пройти на двух разных аппаратах.
Когда при втором исследовании ультразвуком получается плохой результат развития ребеночка, то женщине назначается диагностика с доплером. Она проводится в любое время и не требует дополнительной подготовки. Полученные данные фиксируются на ленте. Это позволит в дальнейшем проводить контроль за лечением и отмечать наличие изменений. Расшифровка УЗИ 2 скрининга проводит оценку:
На каком сроке делают третье УЗИ при беременности?
- сосудов матки;
- пуповинных артерий;
- сосудов головного мозга ребенка.
При определении состояния сосудов матки используется индекс резистентности. Врачом оценивается отдельно левая, правая маточная артерия. Это связано с тем, что при наличии токсикоза происходит нарушение кровообращения одного сосуда. Если проанализировать результаты только одной артерии, то получится неверная, ложная информация, которая может нанести вред будущей мамочке и плоду.
К сведению, если женщина в третьем триместре страдает от токсикоза, то у нее нарушенный кровоток правого сосуда матки. При позднем токсикозе могут вытекать негативные последствия для плода. Нормативы на 20 неделе индекса резистентности – 0,52. Причем допустимая граница может колебаться от 0,37 до 0,70. Исследовать пуповину необходимо при нахождении плода в покое.
А также при его сердечном ритме, колеблющемся от 120 до 160 ударов в минуту. Обусловлено это тем, что при каких-либо отклонениях частоты сердцебиений происходит изменение индекса резистентности в пуповинной артерии. Пуповина содержит две основных артерии, одну вену. УЗИ второго скрининга ставит перед собой цель выявить наличие аномалии.
Если у кровеносных сосудов будут иметься некоторые отклонения, тогда ребеночек страдает от дефицита питательных веществ. Это негативно скажется на дальнейшем росте, развитии. Бывают случаи, когда плод подстраивается под создавшиеся положение. В итоге происходит рождение здорового младенца с небольшим весом.
Во время диагностики можно оценить возможность развития аномалий плода
Когда функционирует лишь один кровеносный сосуд с нарушенным кровотоком, то имеется вероятность отрицательного исхода беременности. Женщине необходимо будет пройти дополнительное УЗИ и сдать кровь на наличие хромосомных аномалий.
При нарушении кровотока артерий головы будет наблюдаться сниженный пульсационный индекс. Его повышенный уровень позволяет предположить наличие кровоизлияния в мозг. Нормой ПИ является показатель 1,83.
Его допустимый параметр варьируется в пределах от 1,36 до 2,31.
Анализ крови
После того как ультразвуковые результаты будут получены, женщине назначается анализ крови на биохимию, так называемый тройной тест, который позволит выявить в крови следующие вещества:
- Гормон ХГЧ, который наблюдается только во время беременности. Он помогает определить произошло ли зачатие в домашней диагностике.
- Белок АФП. Наличие нормальных показателей говорит об обеспечении младенца необходимым иммунитетом от матери.
- Гормон стероидного вида НЭ способствует естественному обмену между материнскими и детскими веществами.
Результат
После получения результатов анализа крови, врачом сопоставляются его показатели с нормой. При этом необходимо учитывать момент того, на какой неделе произошло исследование. На основании полученных данных выставляется предположение о том, как протекает беременность, какое состояние здоровья у малыша.
Нормы ХГЧ
На хороший результат можно рассчитывать при следующих нормах (измерения даются в нг/мл):
- от 10000 до 58000 на 16 неделе беременности;
- от 8000 до 57000 между 17–18 неделей;
- от 7000 до 49000 на 19 недели беременности.
Если у женщины в ходе исследования наблюдается незначительное отклонение второго скрининга, то не стоит отчаиваться, поскольку оно не несет большой ценности. Когда уровень больший, чем положено, то данный факт может говорить о беременности не одним плодом. Если норма повышается наполовину, тогда имеется риск рождения ребенка с синдромом Дауна. К сведению, при многоплодной беременности проводить скрининг тесты бессмысленно, так как его результаты будут незначительно завышены.
Кроме многоплодности, причина повышенного результата ХГЧ может предполагать сахарный диабет у женщины или хромосомные аномалии плода. Заниженный результат гормона говорит о возможности замирания беременности, развития хромосомных аномалий. Кроме того, понижение нормы может быть признаком существующей угрозы выкидыша, несостоявшейся плаценты, наличия синдрома Патау.
Нормы АФП, ХГЧ по неделям, на которые ориентируются при расшифровке результатов анализа
Нормативы АФП
Белок АФП вырабатывается организмом плода после 5 недели внутриутробного развития. При помощи околоплодных вод, белок проникает в кровеносную систему матери. К параметрам АФП относятся следующие нормы, измеряемые в ед/мл:
- 15–60 на сроке между 12–14 неделей;
- 15–95 на сроке между 15–19 неделей;
- 27–125 на 20 неделе.
Если во время исследования обнаружилось пониженное количество белка в печени ребеночка, то это является поводом для предположения подозрений на наличие синдрома Дауна. Кроме того, данный результат может говорить об неверно определенном сроке беременности, пузырном заносе плода. Когда во время обследования обнаруживается повышенный уровень АФП, то можно предполагать о неправильном развитии нервной системы, нарушении печени.
Обычно эти патологии вызываются вирусной инфекцией, которой переболевает женщина в первом триместре беременности.
Стероидный гормон НЭ имеет следующие показатели нормы, измеряемые в нг/мл:
- от 5,7 до 15 между 13–14 неделями;
- от 5,4 до 21 между 15–16 неделями;
- от 6,6 до 25 между 17–18 неделями;
- от 7,5 до 28 между 19–20 неделями.
Когда скрининг обнаруживает отклонение в виде повышения нормы, то это может быть признаком наличия многоплодной беременности. Кроме того, повышение НЭ говорит о нарушенном функционировании печени, большом плоде. Пониженный показатель образуется в результате инфицирования ребеночка, раннего приема антибиотиков, аномалий развития, недостаточности плацентарного вида.
Критическое понижение гормона НЭ бывает признаком:
- угрозы выкидыша;
- аномалий надпочечников;
- плацентарных нарушений;
- синдрома Дауна.
Кроме того, завышаться показатель НЭ может в том случае, если женщина в момент сдачи анализа принимала антибиотики.
При втором скрининге происходит оценка кровоснабжения плода
Важно! Не следует рассматривать отклонение НЭ, как прямое доказательство патологий. При плохих результатах следует пройти дополнительное исследование.
Имеется ряд соотношений, которые влияют на получение результатов скрининга. Данной диагностике присущ небольшой процент погрешности. Даже безупречные анализы могут не всегда сказать о наличии патологии. Соответственно, при плохих результатах может родиться здоровенький малыш. Это касается биохимического анализа крови.
К факторам, влияющим на исследование, относятся:
- наличие хронических заболеваний матери, например, больные почки, печень;
- наличие плохих привычек, таких как: курение, злоупотребление алкоголя;
- избыточный вес, при котором повышаются показатели;
- многоплодная беременность;
- зачатие, наступившее в результате ЭКО.
Что делать, если у женщины плохие результаты скрининг-теста
Если у женщины обнаружились плохие результаты, нельзя паниковать. Чаще всего 10 % из них оказываются неверными. Однако, при высокой степени риска, будущей мамочке нужно как можно быстрей обратиться к генетику, который назначит дополнительные тесты, позволяющие оценить наличие врожденной или хромосомной патологии. Чаще всего рекомендуется следующее исследование:
- Кордоцентоз представляет собой забор крови плода через пуповину. Данный тест назначают не раньше 18 недели. Он нередко становится причиной выкидыша, внутриутробного заражения ребеночка.
- Амниоцентез – это оценка околоплодных вод. Для их забора врачом прокалывается брюшина. Этот анализ довольно эффективен, но часто приводит к выкидышу.
- НИПТ можно делать с 10 недели. Тестирование проводится путем забора крови матери из вены. Если получается отрицательный результат, то это является 100 % гарантией рождения здорового ребенка.
Не следует рассматривать отдельное отклонение, как показатель патологического явления. Судить об аномалиях можно лишь после проведенного комплексного исследования.
Источник: https://apkhleb.ru/uzi/rasshifrovka-vtorogo-skrininga
Скрининг 2 триместра беременности: сроки проведения второго исследования, расшифровка результатов и выявляемые патологии
Во время беременности врачи наблюдают за будущей мамой и малышом. Чтобы не пропустить опасные заболевания, которые могут появиться у плода, специалисты отправляют беременных женщин в каждом триместре на прохождение скрининга. Это волнительный процесс, но диагностику лучше пройти.
Скрининг 2-го триместра
Целью диагностики является анализ состояния беременной женщины, выявление пороков развития, физиологических отклонений у ребёнка, которые могли быть пропущены на первом скрининге или их невозможно было выявить на ранних сроках. Также перед врачом ставится задача подтвердить или опровергнуть диагнозы, поставленные после предыдущего обследования.
В зависимости от показаний специалист может назначить один из вариантов диагностики:
- ультразвуковой — врач проводит обследование на препарате УЗИ, определяет параметры ребёнка, проверяет наличие патологий, аномалий в развитии;
- биохимический — у беременных берётся кровь для определения показателей ряда гормонов;
- комбинированный — проводится УЗИ и биохимический анализ крови.
Как правило, будущую маму отправляют на ультразвуковой или комбинированный скрининг. Но беременная женщина по желанию может пройти исследование в разных местах. Например, в женской консультации сделать ультразвуковую диагностику, а в частной клинике сдать биохимический анализ крови.На скрининге 2-го триместра биохимический анализ крови могут назначить по особым показаниям
Назначение диагностики
Если беременность протекает спокойно, в женских консультациях часто дают направление только на прохождение УЗИ.
Оба раза, когда я ждала ребёнка, на первый скрининг нас отправляли в областной центр. Там делали УЗИ и брали кровь на биохимический анализ (для выявления патологий). Второй скрининг проходил в женской консультации в городе, в котором я живу, и из назначений были только УЗИ и анализы крови: общий, ВИЧ, RW, гепатиты. Мне врачи не предлагали сделать биохимический анализ. Возможно, потому что я не входила в группу риска и результаты первых скринингов были в норме.
Существует ряд показаний, при которых женщина, помимо УЗИ, обязательно должна сдать кровь на биохимические показатели:
- возраст матери больше 35 лет;
- ребёнок был зачат родителями, которые приходятся близкими родственниками друг другу;
- плохая наследственность у родителей ребёнка — хромосомные патологии в роду или уже есть дети, рождённые с генетическими заболеваниями;
- угроза прерывания беременности;
- трагическое окончание предыдущих беременностей:
- замирание плода;
- выкидыши;
- мертворождённый плод;
- преждевременные роды;
- приём лекарств, которые нельзя принимать при вынашивании ребёнка;
- наркомания, алкоголизм;
- тяжёлые условия труда;
- будущие мамы, подверженные радиационному облучению перед зачатием и в первые недели беременности;
- генетические заболевания матери, передающиеся по наследству:
- сахарный диабет;
- бронхиальная астма;
- цирроз и др.;
- инфекционные или вирусные заболевания матери в период беременности;
- онкопатологии матери;
- патологии в развитии плода, выявленные на первом скрининге.
Будущая мама имеет право не проходить диагностику, для этого необходимо написать заявление об отказе, бланк для которого можно попросить у врача.
Многие специалисты не приветствуют решение пропускать обследование, т. к. иногда проблемы, выявленные на этих сроках, можно успешно решить.
Победила я всё-таки свою врачиху В первую беременность начитавшись всего на свете и осознав, что это за анализ, писала сознательный отказ от скрининга. Сейчас вторая беременность. За это время переехала — врач другая.
На мои слова про отказ категорически сказала, что сейчас так нельзя, бла-бла, много даунов ну, и всё в том же духе. Это было на первой консультации. Перед второй я освежила в памяти эту тему (всё-таки 4,5 года прошло!), решила, что анализ этот делать НЕ БУДУ.
Пол ночи искала подходящие слова, обдумывала тактику разговора От нытья до угроз Получилось! Чему и рада очень Отказаться можно от любого вмешательства, что бы там врач не говорила, и какие при этом инструкции внутренние у неё бы не соблюдались! Написала письменный отказ от первого скрининга (второй буду позже писать) Пусть генетики хоть на мне отдохнут (заодно, может, пока придумают более точный анализ Я заводная, решила нервы свои поберечь, мне такие переживания не нужны Да и лишние анализы (нифига не доказывающие) и УЗИ (возможные) тоже.
tatrina
Источник: https://budumamoi.com/analizy-i-obsledovaniya/skrining-2-trimestra.html
Расшифровка скрининга 1 триместра беременности: норма и возможные патологии плода — Диагно
Скрининговое обследование – комплекс процедур с целью прогнозирования пороков эволюции эмбриона. Мероприятие включает ультразвуковой контроль и биохимическое исследование крови. Результаты 1 скрининга 1 триместра – очень важная часть комплекса мероприятий по контролю протекания беременности.
Ожидание малыша всегда связано с радостными эмоциями. Не каждая женщина готова стойко пережить новость о рождении больного младенца.
Важно! Первая процедура проводится, начиная с 11 недели до 13 недель и 6 дней от момента оплодотворения яйцеклетки. УЗ – диагностика является эффективным и точным методом, своевременно выявляющим патологию беременности и отклонения развития плода от нормы.
Часто молодая семья оказывается не подготовленной к появлению ребёнка со специфическими потребностями.
Патологии
Скрининг 1 триместра позволяет избежать вероятных осложнений в родах и достоверно прогнозировать рождение ребёнка с хромосомными нарушениями.
Диагностика ультразвуком выявляет пороки генома:
- Болезнь Дауна. Толщина складки воротниковой зоны превышает норму. Сердцебиение учащается, носовая косточка укорочена, промежуток между глазами увеличивается.
- Аномалии развития нервной трубки. Группа тяжёлых хромосомных аномалий включает расщепление, незаращение позвоночника, аномалии позвоночного столба и тканей мозга.
- Локализация полостных органов в грыжевом образовании на брюшной стенке (омфалоцеле).
- Синдром Патау. Симптомокомплекс включает увеличение частоты сокращений сердца, недоразвитость костной системы, омфалоцеле, патологии отделов головного мозга, увеличение мочевого пузыря. Ребёнок редко доживает до 12 месяцев.
- Синдром Эдвардса. Снижение частоты сокращений сердца, наличие одной пуповинной артерии (норма – 2), омфалоцеле, не просматриваются носовые кости. Младенцы умирают в течение года.
- Триплоидия. Сопровождается множественными аномалиями головного мозга. Снижение частоты сердцебиения, омфалоцеле, увеличение почечных лоханок.
- Болезнь де Ланге. Риск геномного происхождения аномалии достигает 25 %. Развитие ребёнка сопровождается прогрессирующей умственной отсталостью.
- Симптомокомплекс Смита – Опица. Наследственно обусловленное нарушение обменных процессов. Сопровождается пороками умственного развития, аутизмом, неврологическими расстройствами, патологиями черепно-лицевого отдела.
- Болезнь Тернера. Учащение сердечных сокращений, задержка внутриутробного развития.
Отказываясь от УЗИ-скрининга, будущие мать и отец должны сознавать ответственность за ребёнка, которому предстоит родиться. Известие об отсутствии вероятности хромосомных патологий плода позволяет женщине без волнений насладиться ожиданием материнства.
Что покажет?
Процедура выполняется трансвагинальным либо трансабдоминальным способом. Во втором случае мероприятие проводится с наполненным мочевым пузырем.
По результатам обследования специалист анализирует значимые показатели:
- КТР – промежуток между копчиком и теменной костью.
- БПР – промежуток между буграми темени (бипариентальный показатель).
- Расстояние между затылочной и лобной костями.
- Структура отделов мозга, их симметричность.
- Толщина складки воротниковой зоны (ТВП).
- Число сокращений сердца в единицу времени (ЧСС).
- Размер трубчатых костей эмбриона (плечевые, бедренные кости, голень, предплечье).
- Локализация органов (сердце и желудок).
- Пропорции сердца и основных сосудов.
- Оценка слоя и локализации плаценты.
- Количество околоплодных вод.
- Число сосудов пуповины.
- Патологии внутренних половых органов.
- Оценка тонуса матки.
Для достоверной диагностики КТР должно превышать 45 мм.
Увеличение размера по сравнению с нормативом может быть обусловлено развитием крупного плода. Снижение КТР свидетельствует о замершей беременности, угрозе выкидыша, инфекциях в организме матери, хромосомных нарушениях.
При подозрении на неправильную оценку срока беременности через 10 дней назначается повторное УЗИ, эволюция плода отслеживается в динамике. Чтобы предотвратить трагедию, женщине назначают скрининг 1 триместра беременности с УЗИ.
Расшифровка и нормы
Для диагностики синдрома Дауна важным симптомом служит ТВП. Показатель толщины воротникового пространства определяется толщиной шейной складки, сформированной между шеей и кожей плода. Несоответствие размера сроку беременности указывает на риск развития плода с геномными отклонениями.
Нормальными для первого скрининга в 1 триместре считаются следующие показатели.
Таблица 1. Нормы 1 скрининга 1 триместра.
| Срок берем-ти, недель | Сред. значение КТР, мм | ТВП, мм | Носовая кость, мм | ЧСС, за минуту | БПР, мм |
| 10 | 33 – 41 | до 2,2 | видна | 161 – 179 | 14 |
| 11 | до 50 | до 2,4 | видна | 153 – 177 | 17 |
| 12 | до 59 | до 2,5 | более 3 | 150 – 174 | 20 |
| 13 | не более 73 | до 2,7 | более 3 | 147 – 171 | 26 |
Важное диагностическое значение имеет БПР, или дистанция между стенками теменных костей, характеризующая размер головы плода. Большие значения БПР указывают на крупный плод, ранняя диагностика позволяет подготовиться к родам.
Кроме того, БПР может указывать на такие патологии мозга, как мозговая грыжа, гидроцефалия. Отклонение в меньшую сторону указывает на пороки развития. Возможные патологии проявляются неправильным формированием носовой кости, нарушением частоты сердечных сокращений. Исследуя работу сердца, врач диагностирует пороки развития сердца будущего ребёнка.
Последствия и причины отклонений
Полученная информация подвергается компьютерному анализу, который определяет вероятность рождения младенца с патологией генома. Риск патологии имеет три градации – низкий уровень, пороговый, высокий.
Высоким по вероятности считается показатель 1: 100. Это значит, что каждая сотая женщина с такими показателями родит малыша с аномалиями развития. В этом случае семья решает, насколько необходимы результаты инвазивного обследования, повышающего риск прерывания беременности.
Пороговые значения определяют риск заболевания в пределах от 1: 100 до 1: 350. Такой случай требует консультации врача-генетика для конкретизации риска.
Подавляющее большинство беременных имеют показатели выше 1: 350, что является благоприятным показателем для малыша и мамы.
Необходимо получить консультацию квалифицированного врача-генетика, который рекомендует инвазивное обследование (заборе ворсин хориона).
Процедура имеет низкий риск прерывания беременности, устанавливая патологию плода на 13 неделе.
Подтверждение пороков развития требует принятия конкретного решения. С согласия пациентки прерывание беременности выполняется на сроке от 14 до 16 недель. Отличные от норматива результаты наблюдаются по ряду причин:
- ЭКО;
- ожирение, низкий вес матери;
- многоплодная беременность;
- сахарный диабет в анамнезе;
- проведение амниоцентеза (обследование околоплодных вод) менее чем за 2 недели до скрининга;
- негативное психоэмоциональное состояние пациентки может влиять на результаты.
Заключение
Затягивание ультразвукового обследования 1 триместра беременности не оставляет времени на принятие взвешенного решения. Если срок беременности превышает 20 недель, по медицинским показаниям выполняют искусственные роды, что негативно влияет на эмоциональное состояние женщины, членов семьи.
Результаты скрининга приходится ожидать 3 недели. Частные клиники выполняют исследование за 2 недели. Срок от 10 до 12 недель – оптимальный период для проведения первого УЗИ в составе скрининга 1 триместра беременности.
Источник: https://mrt86.ru/prochee/rasshifrovka-skrininga-1-trimestra-beremennosti-norma-i-vozmozhnye-patologii-ploda.html