Предлежание плаценты при беременности: чем опасно низкое, полное, центральное и неполное предлежание, что это такое
Успешное вынашивание плода зависит от множества факторов. Одним из них является место прикрепления плодного пузыря. В случае отклонений возникает предлежание плаценты при беременности. Для предупреждения осложнений необходимо выявить патологию и определить причины ее появления.
Что такое предлежание плаценты
Нередко при обследовании состояния у беременной женщины диагностируется предлежание плаценты. Возникает необходимость изучения, что это такое и как проявляется.
Обратите внимание! Плодный пузырь играет важную роль в жизнеобеспечении вынашиваемого плода.
Пузырь обеспечивает взаимодействие между организмом матери и ребенка. Данный орган выполняет следующие функции:
- газообменную;
- питательную;
- иммунозащитную;
- гормональную.
Физиологическое расположение плодного яйца предполагает его нахождение на:
- дне матки;
- задней и боковых стенках тела матки.
Данная область меньше всего подвергается изменениям. Также она является зоной наилучшей васкуляризации.
Прикрепление к задней стенке гарантирует защиту эмбриона от непредвиденных повреждений. Когда пузырь прикрепляется со стороны зева, тогда возникает нарушение.
Предлежание плаценты представляет собой патологическое расположение плодного пузыря.
В результате эмбрион развивается в неположенном месте. Следует учитывать, что это состояние напрямую сказывается на исходе родовой деятельности.
Опасность патологии заключается в ограничении родоразрешения. Так как орган располагается в нижней части матки, происходит перекрытие родовых путей.
Данное состояние представляет угрозу для развития плода. При условии обнаружения патологии повышается вероятность:
- недоношенности ребенка;
- гипоксии эмбриона;
- фетоплацентарной недостаточности;
- преждевременного родоразрешения;
- перинатального летального исхода;
- материнской смерти (на фоне кровопотери и геморрагического шока).
Такое нарушение чаще диагностируется на ранних этапах беременности. Ближе к 40-недельному сроку число патологических случаев снижается. Это обусловлено «миграцией пузыря». С развитием плода растягивается матка, что приводит к перемещению эмбриона от области шейки.
Причины предлежания плаценты
До сих пор отсутствует единое мнение, что влияет на появление патологии. Также нет возможности повлиять на плацентарное формирование. В целом причины предлежания плаценты можно подразделить на такие категории:
- Аспекты эмбрионального развития.
- Аспекты, определяющие здоровье беременной женщины.
К особенностям эмбрионального строения принято относить:
- имплантационный сбой трофобласта;
- слабо выраженное ферментативное действие;
- задержка параметров развития плодного яйца.
Наличие этих факторов обуславливает невозможность имплантации плода в верхнем отделе.
Состояние материнского организма определяется такими явлениями:
- воспаления в области эндометрия (имеют частый характер);
- процессы атрофии эндометрия;
- заболевания инфекционной природы;
- застойные процессы в репродуктивных органах (являются следствием хронических патологий сердечно-сосудистой и эндокринной системы, а также замедленного кровоснабжения);
- хирургическое вмешательство в область матки;
- случаи абортивного прерывания периода вынашивания;
- осложнения после предыдущей родовой деятельности;
- аномальное строение матки;
- выявление эндометриоза и миомы матки;
- недоразвитость матки;
- наличие истмико-цервикальной недостаточности;
- присутствие эндоцервицита;
- патологические процессы в области шейки;
- нарушения нейро-эндокринного характера;
- ранее диагностированные факты патологического расположения;
- подверженность пагубным привычкам (систематическое употребление никотина, спиртосодержащих жидкостей и наркотических веществ);
- многоплодие;
- гормональный дисбаланс.
Данные причины предлежания плаценты сказываются на формировании слизистой в области матки. При ее недоразвитости приемлемым местом является нижняя часть полости.
Предлежание плаценты: виды
В медицинской практике принято выделять различные виды нарушения. В основе их классификации лежат следующие факторы:
- определение местоположения плодного яйца при помощи ультразвукового исследования трансвагинальным способом;
- идентификация расположения плодного яйца на протяжении родовой деятельности (условие выполнения – наличие 4-сантиметрового раскрытия шейки и более).
Результаты трансвагинального исследования позволяют проводить деление патологии на такие виды:
- полная;
- неполная;
- низкая.
Данные, полученные в ходе родоразрешения, определяют существование следующих типов нарушений:
- центральное;
- боковое;
- краевое.
Полное предлежание плаценты
Полное предлежание представлено в виде основательного перекрытия плацентарной тканью зева матки.
Такое положение плодного пузыря создает ограничения для естественного родоразрешения. Даже при полном раскрытии шейки плод не сможет продолжить движение по родовым путям.
Полное предлежание еще известно как центральное расположение.
Его особенность – необходимость проведения кесарева сечения. Иные типы патологии не исключают вероятность, что плодный пузырь сдвинется. В случае центрального типа такой исход событий отсутствует.
Центральное предлежание плаценты опасно такими последствиями:
- полная плацентарная отслойка задолго до родовой деятельности;
- возникновение эмбриональной гипоксии;
- замедленное развитие ребенка;
- приращение плодного яйца;
- ранний разрыв плодного пузыря.
Такое прикрепление предусматривает полное исключение интимной близости и минимизацию физического напряжения.
Неполное предлежание плаценты
Неполное предлежание плаценты представляет собой частичное перекрытие внутреннего отверстия шейки матки. При таком расположении остается свободным незначительный участок.
Неполное предлежание плаценты также известно как частичное. Подвидом этой патологии является краевое и боковое расположение.
Краевое нахождение определяет наличие нижней части плодного яйца возле края внутреннего отверстия шейки. При этом оно может быть, как по передней стенке, так и по заднему своду. Отмечается единый уровень для шейки и плацентарного края. При боковом расположении присутствует частичное перекрытие.
Данное нарушение определяет невозможность прохождения детской головки в шейку. Такая особенность обуславливает проведение кесарева сечения.
Краевое предлежание плаценты может быть диагностировано по передней стенке.
Крепление плаценты по передней стенке является вариантом гинекологической нормы. Такой случай не принято относить к категории патологического прикрепления.
Это обусловлено вероятностью растяжения матки под весом плода и его дальнейшего продвижения по передней стенке.
Краевое предлежание плаценты по задней стенке принято относить к категории низкого или неполного крепления плодного пузыря. Оно проявляется в виде нахождения на заднем своде.
Такой вариант является менее опасным, нежели расположение по передней стенке. Это объясняется разницей в нагрузке на область матки. Тем не менее могут возникать кровотечения.
Низкое предлежание плаценты
Что представляет собой низкое предлежание плаценты при беременности, чем грозит для состояния будущей матери и ребенка, — аспекты, представляющие интерес для изучения.
Низкое положение предполагает нахождение плодного пузыря на уровне менее 7 см от начала цервикального канала. Отсутствует перекрытие плацентой внутреннего зева шейки.
! Какой должна быть толщина плаценты по неделям
Такое положение не считается противопоказанием к естественному родоразрешению. Среди существующих патологий оно считается наиболее благоприятным для периода вынашивания и родов.
Существует следующая классификация низкого расположения:
- 1 степень (расстояние до цервикального канала – 3 см);
- 2 степень (присутствует фиксация плодного яйца возле начала цервикального канала без перекрытия входа);
- 3 степень (отмечается частичное или полное перекрытие, а также плацентарное смещение по своду);
- 4 степень (выражена полной блокировкой).
При первых двух степенях возможно естественное родоразрешение. Последние степени предполагают оперативное вмешательство.
Опасность низкого предлежания
Нередко специалисты диагностируют низкое предлежание плаценты при беременности. Чем грозит такое состояние, является основным вопросом у беременных.
Среди осложнений, возникающих на фоне такого расположения, принято выделять:
- Риск самопроизвольного прерывания беременности (возникает в результате частичной плацентарной отслойки; сопровождается повышенным тонусом в области матки, систематическими кровотечениями и отсутствием поступления питательных веществ).
- Снижение артериального давления (сопровождается головными болями, состоянием головокружения, усталости).
- Анемию (обуславливается кровопотерей; является первопричиной геморрагического шокового состояния).
- Неверное прикрепление эмбриона (ответная реакция на недостаточность места в нижней части органа).
- Гипоксия и риск замедленного развития ребенка (нарушение кровотока обуславливает ограничение кислородного объема и питательных веществ, поступающих к плоду).
- Риск плацентарного смещения во время естественной родовой деятельности с невозможностью нормального родоразрешения.
Низкое расположение определяет важность систематического контроля протекания беременности.
Кесарево сечение при патологии
Кесарево сечение при предлежании плаценты проводится, если имеет место:
- анамнез в виде заболеваний с выраженным воспалительным характером;
- обнаружение поликистоза или миомы матки;
- предыдущее абортивное прерывание периода вынашивания;
- многоплодие;
- вынашивание в позднем возрасте;
- раннее оперативное вмешательство с нарушением целостности матки;
- систематические кровопотери в объеме, превышающем 0,2 л;
- полное низкое расположение плодного пузыря;
- ножное или тазовое положение плода.
Вышеперечисленные аспекты служат базисом для планового хирургического вмешательства. Если отсутствуют показания для проведения операции кесарево сечение при предлежании плаценты, происходит естественное родоразрешение. При возникновении угрозы для жизни будущей матери или ребенка осуществляется экстренное вмешательство.
Обратите внимание!
Источник: https://beremenno.ru/zabolevaniya/predlezhanie-platsenty-pri-beremennosti.html
10 вопросов о предлежании плода
Пока плод еще совсем маленький, он может довольно свободно передвигаться в матке в разные стороны. Чем ближе дата родов, тем меньше свободного места остается ребенку. На небольшом сроке беременности врач может поставить пациентке диагноз «неустойчивое положение» – это означает, что плод еще активно перемещается. На ранних сроках это считается нормой. Конечное положение ребенок занимает, как правило, к 33–34-й неделе беременности (а при второй и следующих беременностях, даже на 38-й).
Предлежание свидетельствует о том, как малыш расположился в матке, – вниз головой или ножками. Помимо предлежания существует и термин «положение плода». В акушерстве правильность положения ребенка определяется отношением его оси к оси матки. Ось плода условно проходит вдоль позвоночника, соединяя его копчик и затылок. Ось матки делит ее на одинаковые половины. Относительно оси ребенок может располагаться в продольном положении, косом или поперечном.
Самым опасным считается поперечное положение. Естественные роды в этом случае запрещены, поскольку такое положение плода опасно сильными травмами новорожденного. При косом положении во избежание рисков, как правило, также назначается кесарево. Однако часто ребенок меняет положение с косого на нормальное продольное уже во время родов.
Вопрос 2. Каким бывает предлежание плода?
Помимо расположения вдоль или поперек оси матки, плод может лежать вниз или вверх ногами. В связи с этим выделяют два основных вида предлежания:
- головное (головой вниз);
- тазовое (вниз ногами или ягодицами).
Нормой считается положение малыша вниз головой, что и бывает в большинстве случаев. В зависимости от того, какая часть головы находится у входа в малый таз, оно также подразделяется на затылочное, теменное, лобное и лицевое. При затылочном голова малыша согнута, и поэтому такое положение называют сгибательным, а остальные – разгибательными.
https://www.youtube.com/watch?v=l2jsZ4jc0WQ
Сгибательное головное предлежание – самое оптимальное и естественное положение ребенка, при котором роды беспрепятственно могут пройти естественным путем, так как сперва по родовым путям будет идти головка – самая объемная часть тела. Это позволит остальным частям выйти быстрее и легче.
Тазовое предлежание встречается намного реже. Выделяют три варианта тазового предлежания:
- ножное (впереди расположены ножки ребенка);
- ягодичное (впереди расположены ягодицы ребенка);
- смешанное (впереди расположены ножки и ягодицы ребенка).
Ножное предлежание бывает полным (плод расположен обеими ногами вниз), неполным (одной ножкой) или коленным (он как бы сидит на коленках). Более благоприятным является ягодичное предлежание.
Вопрос 3. Что такое низкое предлежание?
Помимо перечисленных форм предлежания, существует и так называемое низкое предлежание. Под ним подразумевается слишком раннее опущение головы ребенка в область таза женщины. Как правило, это происходит за 3–4 недели до родов, но может случиться и раньше. Отклонением от нормы считается опущение головы до 22-й недели беременности. Результатом такого предлежания может стать преждевременное родоразрешение.
Если вам поставили подобный диагноз, важно беречь себя, ограничить физические нагрузки, включая активный отдых, и всевозможные стрессы, больше лежать, а также использовать поддерживающий бандаж. Низкое предлежание может также послужить причиной госпитализации будущей мамы в стационар под наблюдение.
Вопрос 4. В чем причины неправильного предлежания?
Определить конкретную причину того или иного положения плода в матке очень сложно, иногда и вовсе невозможно. Врачи выделяют ряд причин, из-за которых предлежание может стать неправильным:
- высокая активность плода;
- маловодие или многоводие;
- перерастяжение (гипотонус) стенок матки – из-за повторной беременности или многоплодия;
- маточные рубцы;
- очень узкий таз беременной женщины;
- аномалии матки (седловидная матка, двурогая и т.п.);
- опухоли, миомы матки;
- короткая пуповина;
- обвитие ребенка пуповиной;
- небольшой вес плода.
Вопрос 5. Чем опасно неправильное предлежание?
Предлежание – очень важный показатель для врача. От этого зависит способ родоразрешения, который будет назначен для того, чтобы избежать осложнений. Неправильно е предлежание опасно родовыми травмами и другими проблемами как для женщины (возможны разрывы наружных половых органов, гематомы), так и для ее ребенка (могут возникнуть гипоксия, асфиксия, гематомы), вплоть до гибели плода в самых тяжелых случаях.
Кроме того, сами роды могут проходить сложнее, возможна слабость родовой деятельности.
Вопрос 6. Как определить вид предлежания?
Самостоятельно определить расположение ребенка в матке невозможно. Это может сделать только врач.
Как правило, определение предлежания включено в плановые осмотры беременной женщины примерно с 28-й недели (когда положение малыша еще можно изменить). Оно осуществляется с помощью следующих методов:
- наружное определение расположения плода акушером с помощью пальпации (ощупывания) через стенку живота;
- влагалищный осмотр;
- УЗИ.
Вопрос 7. Как проходят роды при неправильном предлежании?
Определить положение ребенка очень важно: оно является одним из основных показателей для выбора способа родоразрешения. Так, самым благоприятным для естественных родов является головное затылочное (сгибательное) предлежание.
Однако не всегда головное предлежание – показатель для естественного родоразрешения. Подобное предлежание может стать опасным, если оно разгибательное (лобное, теменное или лицевое).
Зачастую такое положение устанавливается непосредственно перед родами, и тогда во избежание возможных травм женщины и ребенка может быть проведено экстренное кесарево сечение. В некоторых ситуациях кесарево является обязательным.
Так, при лобном и лицевом предлежании есть большой риск травмировать шею малыша, так как она очень сильно изогнута. Самым опасным считается лицевое предлежание. В таком положении шея находится в очень неблагоприятном состоянии и может быть травмирована.
Тазовое предлежание еще более непростое и несет с собой риск осложнений как у плода, так и у мамы. Сложность этого положения заключается в том, что первой рождается менее объемная часть тела ребенка, и дальнейшие роды проходят труднее.
Однако тазовое предлежание не всегда означает, что придется делать кесарево сечение. Например, при ягодичном положении женщина может попробовать родить сама. Выбор в данном случае всегда индивидуален. Все зависит от целого ряда причин: размеров плода (при тазовом предлежании крупным считается ребенок более 3,5 кг, а при головном – более 4 кг), размеров таза мамы, пола малыша (для мальчиков естественные роды в тазовом предлежании опасны травмами половых органов) и течения прежних родов.
Кроме того, роды естественным путем при тазовом предлежании зачастую приводят к разрывам и повреждениям половых органов мамы. Поэтому лучше сразу свести подобные риски к минимуму.
Вопрос 8. Каким может быть предлежание у двойни?
При многоплодной беременности малыши могут находиться в животе мамы в разном положении, и от этого зависит, насколько легче или проблемнее будут проходить роды.
Возможно несколько вариантов развития событий:
- головное предлежание обоих детей. В таком случае зачастую, в отсутствие других показаний, разрешены роды естественным путем;
- ребенок, находящийся ближе к выходу из матки, располагается в головном предлежании, а второй – в тазовом. В этой ситуации роды также могут без проблем пройти естественно;
- первый малыш находится в тазовом положении, второй – в головном. При родах они могут зацепиться головами, поэтому, возможно, врач назначит роды путем кесарева сечения;
- если один из детей находится в поперечном предлежании, как правило, назначается кесарево сечение.
Вопрос 9. Можно ли заставить плод повернуться в нормальное положение?
Малыш может переворачиваться в животе мамы достаточно долго, поэтому, если гинеколог диагностировал неправильное предлежание, малыша можно попробовать заставить повернуться самостоятельно. Этому способствует, например, плавание в бассейне. Также дома можно делать следующие упражнения:
- дважды в день по 10–15 минут становиться в коленно-локтевую позицию;
- переворачиваться самой: лечь на один бок, полежать около 10 минут, а затем быстро развернуться на другой бок, и так повторить 4 раза.
Такими упражнениями нельзя заниматься, если существует угроза преждевременных родов, если есть рубцы на матке, предлежание плаценты, гестоз и любые осложнения беременности.
Если исследования показали, что плод перевернулся, для фиксации его положения можно носить специальный бандаж. Важно помнить, что бандаж может назначить только врач, самостоятельно выбирать и носить его нельзя.
Вопрос 10. Может ли врач сам перевернуть плод?
В прошлом врачи пытались перевернуть ребенка руками, но сегодня это перестали делать по причине низкой эффективности, а главное – осложнений. Ручной поворот опасен нарушениями состояния плода, а также преждевременной отслойкой плаценты, а значит, и преждевременными родами.
Если врач диагностировал у вас предлежание, отличное от головного, не стоит паниковать. Во-первых, ребенок достаточно долго может менять свое положение сам.
Но самое важное, что риски осложнений сводятся к минимуму, если предлежание диагностировано вовремя, поэтому не забывайте регулярно посещать гинеколога во время беременности и проходить все необходимые обследования.
Бояться кесарева сечения в таком случае тоже не стоит: только так вы получите гарантию того, что роды пройдут без травм, и вы, а главное, и ваш малыш останетесь здоровы.
Источник: https://www.9months.ru/beremennostbase/5816/10-voprosov-o-predlezhanii-ploda
Чем грозит краевое, полное (центральное) предлежание плаценты и как эта патология беременности отражается на родах
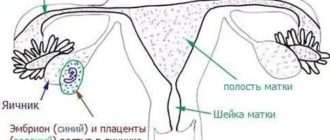
Предлежание плаценты – патология беременности, когда детское место располагается полностью или частично в нижнем маточном сегменте. В норме плацентарная оболочка прикрепляется в верхних отделах тела матки.
Предлежание плаценты при беременности относят к серьезной акушерской патологии, связанной с высокой вероятностью кровотечений.
Что значит предлежание плаценты при беременности
Формирование плаценты начинается тогда, когда эмбрион прикрепляется к маточной стенке, а заканчивается – к двадцатой неделе гестации. При появлении детского места на ее дне, на задней и передней стенках верхнего сегмента, риск осложнений в виде кровотечения во время вынашивания ребенка и родов в случаях нормально протекающей беременности минимален.
Плохо, когда плацента образовалась в нижней части матки, в том числе в шейке и перешейке. Это состояние наблюдается в среднем в пяти случаях на тысячу беременных.
Различают следующие виды предлежания плаценты:
- краевое;
- низкое;
- центральное.
Более простой клинической классификацией является разделение патологии на:
Варианты предлежания плаценты
Краевое на задней, боковой или передней стенке
Краевое предлежание плаценты означает, что детское место находится в нижнем маточном сегменте. При таком расположении оно своим краем доходит до внутреннего зева. В зависимости от местоположения прикрепление можно подразделить на:
- краевое по задней стенке;
- по передней стенке;
- по боковой стенке.
При краевом предлежании плаценты по задней стенке она располагается в соответствующей части матки и лучше защищена от внешних факторов и травм. Оболочки плода находятся низко и могут частично прикрывать зев.
Краевое предлежание плаценты по передней стенке диагностируется при ультразвуковом исследовании, как и все остальные патологические ее расположения, но встречается реже. Достоверность информации, полученной на современных аппаратах УЗИ, составляет 99%.
Боковое предлежание плаценты по правой или левой маточной стенке характеризуется частичным прикрытием внутреннего зева. Во время родов такое состояние можно определить при двухсантиметровом раскрытии, то есть на начальных этапах первого родового периода.
Расположение плаценты
Полное
Полное предлежание плаценты при беременности означает закрытие внутреннего маточного зева. Такое состояние чаще можно встретить у возрастных беременных и у тех, кто рожает повторно. Патология встречается у восьми из десяти тысяч беременных женщин.
Полное предлежание плаценты в первом периоде родов определяется при исследовании через влагалище, где даже при четырех сантиметровом раскрытии оболочки плода прощупать не удается. Чтобы сохранить жизнь мамы и ребенка необходимо родоразрешение при помощи кесарева сечения.
Низкое
Низкое предлежание плаценты – состояние, когда детское место сформировалось в нижней части матки. Отличием от краевого является то, что при обследовании роженицы через влагалище край детского места определяется от двух до трех сантиметров над внутренним маточным зевом. Ультразвуковая диагностика низкого предлежания плаценты при беременности помогает вычислить это расстояние еще до родов. Это определяет дальнейшую тактику ведения женщины.
Два варианта низкого расположения плаценты
Неполное (частичное)
Неполное предлежание плаценты подразделяется на:
Внутренний зев в этих случаях перекрыт не весь, либо плацента и вовсе не достает до него, но расположена патологически низко. Эти состояния накладывают отпечаток на ведение беременной и на ее образ жизни. В сравнении с полным предлежанием, частичное встречается чаще и является более благоприятствующим вариантом патологии.
Диагноз правомочно выставлять на сроке 24-26 недель, так как рост матки создает эффект миграции детского места, которое может подняться выше на несколько сантиметров. При переднем предлежании плаценты такая миграция встречается чаще, так как в этой части матки смещение происходит легче из-за анатомических особенностей. Однако такое прикрепление связано с большим риском травматической отслойки, ведь детское место в этом случае менее защищено.
Центральное
Центральное предлежание плаценты говорит о том, что внутренний зев закрыт детским местом. Так как плацентарная ткань содержит большое количество кровеносных сосудов для жизнедеятельности будущего малыша и его связи с материнским организмом, нахождение ее в области, откуда должно происходить рождение, небезопасно из-за большой вероятности кровотечения.
Такое состояние осложняет жизнь женщины, которая хочет доносить ребенка. Проявить себя патология может уже в середине гестации. Центральное предлежание плаценты при беременности определяется во время планового ультразвукового обследования. Динамически отследить процесс развития плацентарной ткани можно на регулярных УЗИ, которыми нельзя пренебрегать.
Центральное предлежание плаценты
Причины
Причины предлежания плаценты можно поделить на две большие подгруппы:
- связанные со здоровьем женского организма;
- связанные с имплантируемым плодным яйцом.
Чем старше женщина и чем больше она болела воспалительными заболеваниями половых органов и рожала, тем выше вероятность проблемной плацентации. Нарушение имплантации в области маточного дна приводит к тому, что хорион образуется в ее нижнем сегменте, что является патологией.
Как центральное, так низкое и краевое предлежание плаценты более вероятно при:
- хроническом эндометрите с последующим изменением внутренней маточной оболочки;
- абортах, сопровождающихся выскабливаниями матки;
- септических послеродовых осложнениях, меняющих структуру эндометрия;
- многочисленных беременностях и родах, приводящих к изменению стенок матки;
- операциях по удалению миом и кесаревых сечениях в прошлом;
- возрасте старше 35 лет;
- многоплодии;
- маленьком промежутке между беременностями;
- маточных опухолях различной природы, в том числе миомах;
- эндометриозе;
- аномалиях строения матки;
- половом инфантилизме;
- застойных явлениях в области малого таза, связанных с патологией вне половых органов;
- активном многолетнем курении, способствующем торможению процессов питания всех тканей, в то числе и матки;
- приеме алкоголя и/или наркотиков.
Если предлежание связано с плодным яйцом, то говорят о снижении функции ферментных систем, которые нужны для внедрения оплодотворенной яйцеклетки в маточную стенку. В результате она опускается все ниже и ниже, что ведет к осложнениям.
Клинические симптомы
Основной клинический симптом предлежания плаценты – это кровотечение. Происходит оно из-за того, что детское место начинает отслаиваться от маточной стенки. Это может происходить постепенно или остро на различных сроках.
Все зависит от того, на каком уровне прикреплена плацента. Чем она ниже, тем раньше появятся первые кровяные выделения. В тяжелых случаях они могут начаться уже в первом триместре, то есть до тринадцати недель. Это плохой прогностический признак, ведь такую беременность маловероятно доносить.
Появление кровянистых выделений связано с тем, что ворсинки хориона отрываются от маточной стенки, плохо приспособленной на данном уровне к образованию полноценного детского места. Частичное предлежание плаценты проявляется более поздними кровотечениями различной интенсивности. Они возникают во втором и третьем триместрах.
Отслойка плаценты
При обнаружении по данным ультразвукового исследования патологического положения плаценты, доктора тщательно отслеживают любые изменения, касающиеся матки и плода в ней. Существуют косвенные признаки надвигающегося кровотечения:
- высокое стояние над входом в малый таз той части плода, которая расположена ниже всего;
- аномальное расположение будущего малыша в матке, то есть поперечно или наискосок;
- разгибательные положения головы ребенка;
- задержка развития той или иной системы или всего организма.
Кроме кровотечения, врачи наблюдают за плодом, который в тяжелых случаях испытывает сильный стресс, приводящий к дисстресс-синдрому. Это связано с тем, что малыш не получает в нужной степени через плацентарные сосуды питательные вещества, которые ему жизненно необходимы. Проявлениями дисстресс-синдрома являются:
- отставание в росте и развитии;
- снижение частоты сердечных сокращений;
- изменением активности движений.
Чем грозит
Будущие мамы, несведущие в акушерстве, хотят знать, чем грозит полное предлежание плаценты и какой отпечаток это наложит на их жизнь и физическую активность. Прогноз зависит от срока и степени предлежания.
Раннее начало кровянистых выделений свидетельствует о том, что плацентация произошла по центру, затрагивая внутренний зев. Более трети таких беременностей заканчиваются самопроизвольными абортами.
Если в плацентации участвует шейка матки, то прерывание неизбежно. Из-за массивной кровопотери возникает опасность смертельного исхода для женщины.
Низкое предлежание плаценты при беременности 20 недель уже может проявляться кровотечениями различной интенсивности от кровомазания до обильного истечения крови.
До 20-недельного срока такую патологию по данным ультразвукового обследования можно предполагать у каждой десятой женщины. Но рост матки увеличивает расстояние до внутреннего зева, тем самым избавляя женщину от пугающего диагноза. К концу гестации только у пяти рожениц из тысячи подтверждается низкая плацентация.
Чем грозит низкое предлежание плаценты при беременности, зависит от расстояния до маточного зева, общего состояния здоровья женщины, ее образа жизни. При повторяющихся кровопотерях снижается количество гемоглобина и нарастает анемия, которую сложно купировать в амбулаторных условиях.
Предлежание плаценты по передней стенке опаснее, так детское место и плод более подвержены механическим воздействиям. Любой неосторожный удар животом или падение на него может привести к отслойке плаценты и массивному кровотечению.
Предлежание плаценты по задней стенке безопаснее в плане травматизма, так как плод и его оболочки, включая плацентарную, защищены лучше, находясь в глубине организма. В любом случае охранительный режим при каждом типе предлежания будет не лишним.
Что делать
Диагноз нижнего предлежания плаценты как полного, так и частичного выставляется по данным ультразвукового обследования. Подозрение на этот грозный процесс является прямым показанием к госпитализации женщины в отделение патологии беременных, где будет осуществляться мониторирование показателей и отслеживаться динамика состояния. Будущая мама с кровянистыми выделениями должна соблюдать строгий постельный режим.
Проведение исследований через влагалище при жалобах на кровянистые выделения, начиная со второго триместра, проводятся с готовностью в любой момент оказать оперативную помощь беременной.
При кровотечениях любой интенсивности в стационаре после обследования решается вопрос о дальнейшем сохранении беременности. А при доношенной речь идет о родоразрешении путем кесарева сечения.
Если беременность доношена не полностью, определяют уровень зрелости плода и применяют медикаменты, способствующие быстрейшему созреванию легочной системы, чтобы малыш появился на свет жизнеспособным.
Кесарево выполняется в 80% патологической плацентации в среднем на 38 неделе. Будущим матерям следует разъяснить все аспекты такого родоразрешения, как оптимального и безопасного варианта.
Женщинам разрешается дохаживать до положенного срока родов, если неполное, то есть низкое или краевое предлежание плаценты при беременности сопровождается:
- длительным бессимптомным периодом;
- поздним началом незначительного кровотечения или кровомазания;
- стабильным состоянием ребенка.
В таком случае родоразрешение проводится естественным путем. Во время такой осложненной беременности строго запрещено поднятие тяжестей, активные занятия спортом, следует избегать ушибов области живота. Полезны неспешные прогулки на свежем воздухе, дыхательная гимнастика. Особое внимание нужно уделить питанию, содержащему свежие продукты, богатые витаминами и железом. Выполнение всех врачебных рекомендаций ведет к успешному донашиванию.
Заключение
- Полное, или центральное, и неполное предлежание плаценты повышает вероятность кровотечения в период вынашивания и в родах.
- Такое состояние может привести к смерти будущего малыша или матери при несвоевременном обращении к специалистам.
- В большинстве случаев доктора прибегают к кесареву сечению.
Источник: https://bvk.news/semya/r/predlezhanie-platsenty.html
Предлежание плода и его виды
Чем срок беременности больше, тем меньше у ребенка возможности активно двигаться, потому что в матке места становится очень мало. Поэтому к началу 8 месяца, в основном, плод уже начинает принимать устойчивое положение, т.е.
обращается к выходу родового канала определенной частью тела. Это могут быть: ягодички, колени, ручка, головка, ножки или плечико.
Ближе к концу третьего триместра беременности, помимо общего состояния матери, гинекологи беспокоятся о предлежании и размере плода (примерный вес и рост).
Виды предлежания плода
Все беременные мечтают о естественном родоразрешении. Однако есть факторы, определяющие способ рождения ребенка: естественным путем или с помощью кесарево сечения. Один из подобных факторов заключается в предлежании плода. Предлежание плода — это принятое положение плода на последних неделях беременности или перед началом родов, т.е., какой крупной частью он ближе прилегает к тазовому дну.
Зависимо от того, какой частью тела малыш повернут к выходу родового канала, отличают такие виды предлежания плода:
- головное,
- поперечное,
- тазовое,
- косое.
При поперечном или косом — женщинам назначается всегда кесарево сечение, при головном, при отсутствии иных показаний, роды протекают естественным способом, а при тазовом — доктора, обычно, рекомендуют проведение операции, однако женщина может родить благополучно и самостоятельно.
Головное предлежание плода
Самым правильным и оптимальным предлежанием считается головное. Почти во всех случаях подобного расположения плода роды протекают естественно. Для женщины наиболее легко и благоприятно проходит родоразрешение, когда малыш обращен к родовому каналу затылочной областью. Однако в акушерской практике встречаются и иные положения головки плода, зависящие от разгибании или сгибания шеи.
При переднеголовном предлежании, головка малыша проходит большей ее частью по родовым путям. В подобной ситуации женщинам разрешается самостоятельно рожать, однако происходит повышение риска родового травмирования дитя и матери. Чтобы предотвратить нежелательные последствия, женщинам желательно прибегать к кесаревому сечению.
Головное предлежание плода бывает и лобным. Шея ребенка при таком положении сильно разогнута, очень большой получается площадь головы, и она не может проходить по родовому каналу. При лобном предлежании плода при родах, то женщинам рекомендовано экстренное кесарево сечение, а если до родов, то плановое.
Наиболее опасно лицевое предлежание, потому что шея полностью разогнута и плод проходит лицом, не затылком. При естественных родах в подобном положении шея ребенка может травмироваться или сломаться. Женщине обычно предлагают кесарево сечение.
Тазовое предлежание плода
Положение ребенка в матке вниз ягодичками или ножками называется тазовым предлежанием плода. В акушерской практике различаются две его разновидности: ножное и ягодичное предлежание. Зависимо от сложности естественных родов, женщинам рекомендуется выбирать кесарево сечение в качестве основного способа родоразрешения.
Виды тазового предлежания плода
Зачастую при тазовом предлежании встречается и ягодичное, оно отмечается в 35 процентах случаев. Ягодички малыша при подобном расположении обращаются к выходу родового канала, ножки в коленях разогнуты и согнуты в тазобедренном суставе.
Ягодичное предлежание обычно бывает двух типов: чисто ягодичное и смешанное. При нахождении малютки в тазовом предлежании возможно естественное рождение, однако могут появляться некоторые трудности. К примеру, асфиксия у ребенка, выпадение пупочных петель и иных тяжелые травмы.
Рождение ребенка с подобным предлежание обязательно ведут к повреждениям и разрывам тканей у матери.
Чисто ягодичное или неполное предлежание возникает, когда ноги малыша вытянуты вдоль своего тела, а сгибание лишь в тазобедренном суставе. И ребенок в подобном положении подготавливается к рождению. При полном или смешанном предлежании ягодички обращаются к выходу малого таза матери вместе с ножками. В подобном случае сгибание происходит в тазобедренных и коленных суставчиках.
Реже встречается ножное предлежание, чем ягодичное и, в основном, возникает при активной родовой деятельности. Такое предлежания бывает нескольких видов: коленное, неполное и полное. Полное – при котором 2 ножки слегка разогнуты в коленном и тазобедренном суставах и обращаются к дну малого таза женщины.
Одна ножка при неполном предлежании полностью согнута в тазобедренном суставчике, а вторая – прямая, т.е. разогнута в коленном и тазобедренном суставах. Коленное — встречается очень редко. Оно характеризуется предлежанием обеих согнутых в коленном суставе ножек, которые обращены к выходу родового канала.
Поперечное или косое предлежание плода
При беременности предлежание может неоднократно меняться, в зависимости от активности малыша и анатомического строения тела женщины. При косом предлежании есть вероятность, что при активной родовой деятельности ребенок изменит положение, однако доктора советуют не рисковать и рожать при помощи кесарева сечения.
Родоразрешение при поперечном предлежании плода невозможно естественным путем. В таких случаях пересечение оси ребенка и оси матки женщины происходит под прямым углом, при этом выше гребней подвздошной кости расположены крупные анатомические части плода. Крайне редко врачи могут развернуть ребенка, однако это может привести к травмированию плода.
Определение типа предлежания плода
До активной родовой деятельности предлежание плода диагностируется в женской консультации и родильном доме.
Наиболее достоверные данные о предлежании плода доктора делают после 35 недель беременности, потому что до этого времени есть вероятность, что малыш самостоятельно может принимать перед родами должное положение.
Гинекологи при неправильном предлежании (поперечное, тазовое, косое) рекомендуют женщинам выполнять специальные упражнения, способствующие повороту плода. Места для движения после 36 недели беременности у малыша почти не остается, и он начинает принимать позу, в которой он появится на свет.
Предлежание плода диагностируют гинекологи по получаемым данным. Беременным женщинам нужно проходить акушерское и влагалищное исследование. Помимо объективных данных, женщинам нужно делать УЗИ, рекомендуется трехмерная эхография. Данное исследование наиболее важно при тазовом предлежании, чтобы определить его вид.
В ведении беременности неотъемлемым пунктом является определение предлежания плода. Это требуется, чтобы вынести решение о способе родоразрешения, и предупредить осложнение родов. При тазовом предлежании важно определять его вид. При головном – доктора обращают внимание на степень разгибания шеи и положение головы, чрезмерное разгибание шеи может приводить к серьезным травмам при прохождении по родовому каналу.
К примеру, травмирование мозжечка, спинного мозга и иные повреждения.
Причины неправильного предлежания плода
Неправильное предлежание возможно по различным причинам. К такой патологии приводят факторы:
- довольно узкий таз беременной;
- тройное или двойное обвитие пуповиной шеи;
- опухоли в матке (фиброма, миома);
- аномальное развитие матки;
- повторная или многоплодная беременность;
- двурогая или седловидная матка;
- маловодие или многоводие;
- очень низкое расположение (предлежание) плаценты;
- слишком короткая пуповина;
- послеоперационный рубец на матке;
- гипотонус матки (низкий тонус);
- дистрофия миометрия.
Данные причины считаются предрасполагающими факторами к поперечному или тазовому предлежанию.
Показания для кесарева сечения
Заболевания или нарушения у женщины или плода могут приводить к родоразрешению с помощью кесарева сечения. Со стороны женщины показания: герпес или генитальный рак, выраженный симфизит, выраженные рубцы на влагалище или матке, тяжелые болезни сердца, легких, почек, эклампсия, миопия, деформированный или узкий таз, опухоли в матке, трансплантированные органы.
Со стороны плаценты или плода: хроническая гипоксия, пороки развития малыша (гастрошизис, омфалоцеле), задержка развития, тазовое, неправильное головное или поперечное предлежание плода, двойня, тройня или сиамские близнецы и т.д., крупный плод, неполное или полное отслоение плаценты.
Если гинекологи рекомендуют беременной родоразрешение не естественным способом, а кесаревым сечением, то ей нужно за несколько недель до предполагаемых родов лечь в родильный дом.
Источник: http://MirMamy.ru/articles/pregnancy/predlezhanie-ploda-i-ego-vidy/
Виды предлежания плаценты при беременности и их опасность для ребенка и матери: риски бокового, нижнего, заднего полного или частичного предлежания
Во время вынашивания ребёнка в организме женщине происходят многочисленные изменения. Иногда в этот период обостряются проблемы, которых раньше не было или же хронические заболевания, что провоцирует некоторые патологии в течение беременности.
Предлежание плаценты при беременности
Предлежание плаценты – это серьезная проблема, которая несёт высокую опасность для роженицы и ребёнка. Но, если вовремя принять все необходимые меры, то ситуацию возможно исправить. Что же это за патология? Какие нюансы нужно знать?
Что такое предлежание плаценты: насколько это опасно
Плацента – это временный орган, который формируется в матке во время беременности для питания и обеспечения необходимыми веществами ребёнка. Одновременно с развитием эмбриона, растёт и плацента. После родоразрешения она выходит после плода. Имеет две стороны, с одной расположена пуповина, через которую и перелаются питательные компоненты малышу.
Нормальное расположение плаценты – на дне матки или же по бокам. Именно эти части матки наиболее толстые и имеют богатое кровоснабжение, это позволяют плоду получать питание, кислород и правильно развиваться.
Иногда зародыш располагается ближе к шейке, в области нижнего сегмента, соответственно плацента формируется там же и перекрывает выход из матки – это называется предлежание.
Неправильное крепление несёт многие проблемы:
- плод не получает достаточное количество питательных элементов;
- ребёнок не сможет родиться естественным путём;
- при отслаивании плаценты риск кровотечений и гибели роженицы с малышом.
Риски на начальных сроках
В первом триместре неправильное положение плаценты несёт опасность для эмбриона, он получает недостаточно питательных элементов, витаминов и кислорода. Соответственно развивается медленнее.
Неправильное положение наблюдается у 60% беременных, к двадцатой недели она опускается или же, наоборот, поднимается, тем самым становясь на правильную позицию. На последних неделях процент женщин с предлежанием уменьшается, практически, в два раза.
Опасности на последнем триместре
На последних неделях беременности патология плаценты несёт большой риск для малыша и матери. Резко падает шанс у ребёнка родиться естественным путём, потому, что она перекрывает выход из матки. Физиологически плацента не может выйти раньше, чем плод.
Возможно отслоение органа, что может спровоцировать сильное кровотечение и гибель женщины и ребёнка.
Родить с предлежанием можно, но только находясь на регулярном контроле у врачей.
Причины неправильной локализации детского места в матке
«Детское место» формируется в матке, на том участке, где закрепляется плодное яйцо. Именно оно выбирает место локализации, там где нет рубцов и прочих дефектов. Иногда оно располагается внизу матки, что провоцирует предлежание плаценты. Причин несколько.
- воспалительные заболевания, могут спровоцировать изменив эндометрия в матке;
- полостные операции, выскабливания, аборты;
- дисбаланс гормонального фона;
- действующие воспалительные инфекции, опухоли.
- несколько плодов в матке;
- заболевания: миома, эндометриоз;
- врождённые патологии матки, аномальное строение или недостаточное развитие.
Виды предлежание плаценты
Различают несколько видов положения плаценты:
- Боковое (краевое).
- Заднее.
- Нижнее плацентарное предлежание.
- По передней стенке.
Боковое или краевое
Плацента располагается аномально, закрывая собой некоторую часть внутреннего зева матки. В первом триместре такое крепление не представляет большой опасности, потому что плацента может сместиться и принять верное положение. Но не стоит к этому относиться халатно, потому что, если не контролировать этот процесс, то орган может передавить питательные сосуды, перерыть кислород, что ведёт к антенатальной гибели плода.
На поздних сроках такое предлежание опасно для роженицы и ребёнка. Плацента может отслоиться и вызвать кровотечение, несёт смертельную опасность для обоих.
Причины возникновения:
- половые инфекции;
- аномальное строение матки;
- полостные операции, рубцы;
- истощение миометрия;
- патологии матки и опухоли;
- проблемы с сердечно-сосудистой системой;
- аномальное развитие эмбриона.
Симптомы и опасность
Патология сопровождается кровянистыми, но общее состояние стабильное. Чаще проявляется в период покоя. Определить краевое положение удобнее на 28 – 32 неделе. В это время матка наиболее активна и готовиться к родоразрешению. Намного реже краевое крепление выявляют в начале второго триместра.
На последних сроках такое положение органа, часто вызывает кровотечения в следствие физических нагрузок, полового акта и даже резкими движениями плода, которые могут спровоцировать нарушение целостности сосудов.
Краевое расположение может спровоцировать выкидыш. Сопровождается гипертонусом матки, болевыми ощущениями в животе. Часто наблюдается железодефицитная анемия.
Эмбрион получает меньшее количество питательных элементов, кислорода, и в целом, медленно развивается. Нередко, краевое крепление вызвано аномальным положением самого эмбриона, оно бывает косое или поперечное.
Лечение
Лечение назначают исходя из общего состояния роженицы и плода. При стабильном самочувствии, отсутствии кровотечений, возможен амбулаторный контроль.
При резких и сильных кровотечениях нужна срочная госпитализация, покой и отсутствие стресса. Рекомендовано носить специальный бандаж. Применяется медикаментозная терапия.
В целом, при своевременном обнаружении патологии, прогноз благоприятный и женщина может доносить плод вплоть до 38 недели и благополучно разродиться.
Заднее
При таком креплении, плацента прилегает к задней части матки и закрывает выход, тем самым естественное родоразрешение невозможно.
Причины те же самые, что и при другом неправильном расположении. Меры профилактики и лечения схожи.
Нижнее плацентарное предлежание
Для этой патологии характерно расположение детородного органа в шести сантиметрах от внутреннего зева. Выявляется в середине срока при УЗИ. Часто плацента мигрирует на правильное место к моменту родов.
При нижнем расположении органа возникают небольшие кровотечения, начиная с двенадцатой недели. Во втором триместре происходит обострение и возможно частичное отслаивание.
Опасность патологии
У эмбриона ограничен доступ к кислороду, сто негативно сказывается на общем развитии. Для роженицы же оказывает дискомфорт в общем, вызывает анемию и большой риск нарушения внутрисосудистого свертывания крови. При последнем существует большой риск прерывания беременности.
По передней стенке
Плацента располагается на передней стенке матки. Часто наблюдается при низком и неполном предлежании. Такое расположение не считают аномальным. Выявить его можно до двадцать шестой недели беременности. Чаще, плацента мигрирует в правильное место и родоразрешение проходит естественным путём.
Нормальное ли центральное крепление плаценты
При центральном креплении плаценты, она полностью закрывает вход цервикальный канал. При такой патологии естественное родоразрешение невозможно и прибегают к кесаревому сечению.
Симптоматика и возможные опасности схожи с другими аномальными креплениями.
Какие последствия предлежания для ребенка
Неправильное крепление плаценты доставляет неудобство женщине и эмбриону.
Основные последствия:
- отслоение плаценты;
- кровотечения;
- гестоз;
- анемия;
- гипоксия плода;
- медленное развитие эмбриона;
- неправильное расположение плода;
- выкидыш;
- преждевременные роды;
- мертворождение.
Степени предлежания
Предлежание имеет несколько степеней:
Частичное
Частичное или неполное крепление характеризуется тем, что орган перекрывает собой только внутренний канал шейки матки частично, оставляя небольшое отверстие. При таком расположении головка ребёнка не может пройти через родовые пути.
Какие признаки предлежания
Основной признак аномального крепления плаценты – это кровотечение. В начале срока и конце оно обозначает неполное предлежание, а во втором – полное.
Как определяется: на каком сроке ставят диагноз
Положение плаценты и степень аномалии определяется на УЗИ. При акушерском осмотре гинеколог может выявить расположение эмбриона и определить неправильное положение, обнаружить отсутствие гипертонуса матки.
Выявить крепление плаценты можно уже в первом триместре.
Когда плацента может сменить положение
Плацента имеет свойство мигрировать, т.е. перемещаться с течением беременности. Чаще всего она изменяет положение в последнем триместре.
Можно ли вылечить
Предлежание плаценты поддаётся корректировке с помощью медикаментозного лечения. За беременностью тщательно наблюдают. При необходимости женщину могут госпитализировать.
Медикаментозная профилактика включает применение препаратов (чаще это Дротаверин, Фенотерол, Дипиридамол, и прочие). Проводят меры для предотвращения анемии.
Если же состояние стабильное и не требует стационарного лечения, то будущей матери прописывают постельный режим, половой покой, отсутствие физических нагрузок и стрессов.
Профилактика предлежания плаценты: насколько эффективна
Для профилактики неверного крепления плаценты необходимо тщательно следить за здоровьем, особенно по части гинекологии: отсутствие абортов, выскабливаний, обязательное своевременное лечение воспалений и инфекций.
Наиболее эффективно – это планирование беременности и предупреждение возможных рисков. Для этого за год, два нужно проверить состояние организма, лучше всего вести правильный образ жизни, чтобы беременность не стала сильной нагрузкой.
В целом, предлежание той или иной степени встречается у большинства женщин. Так же у половины она мигрирует к родоразрешению.
Как врачи рекомендуют рожать: кесарево сечение или естественные роды
При аномальном креплении плаценты способ рождения ребёнка зависит от общего состояния будущей матери. Полное предлежание исключает естественные роды. При частичном, если женщина не имеет осложнений и беременность протекает нормально, возможны самостоятельные роды. В любом случае, сохраняется риск, а потому врач следит за процессом, иногда требуется экстренное вмешательство.
Желая родить ребёнка, лучше тщательно спланировать беременность, провериться на все заболевания и отклонения. Предлежание плаценты без контроля врача представляет большую опасность для женщины и ребёнка.
Источник: https://bestmama.guru/zabolevaniya/predlezhanie-platsenty-pri-beremennosti.html
Диагноз: низкое предлежание плода. Что это значит?
Причины возникновения низкого предлежания
Симптоматика низкого предлежания
Опасности низкого предлежания
Выявление низкого предлежания
Корректировка поведения при низком предлежании
Во время ”интересного” положения эмоциональное состояние женщины нуждается в понимании, поддержке, заботе. Не каждая беременность проходит как по нотам. Не зная, что означает то или иное сообщение, сложно найти верные действия для решения возникающих проблем.
Услышав о низком расположении плода и плаценты, возникает панический страх, способный помешать здравым рассуждениям. Что же означают эти слова?
При низком предлежании ребенок располагается близко к шейке матки, оказывая на нее давление. Испытывают на себе добавочный вес и мочевой пузырь, и кишечник. Это приводит к частым позывам, которые в данный период и так нередки, и создает вероятность такого заболевания, как геморрой.
Причины возникновения низкого предлежания
Известно несколько факторов, вызывающих низкое предлежание. Основная причина — анатомическое строение таза будущей мамочки. Влияют чрезмерные физические нагрузки. Многоплодная беременность также способна привести к предлежанию, как и некоторые женские заболевания.
Симптоматика низкого предлежания
Как правило, беременная испытывает потягивающие, ноющие боли в нижней части живота затяжного характера. При совокупности предлежания плаценты, короткой пуповины, наличия обвития, возможно появление кровяных выделений разового, либо периодичного характера. Это связано с тем, что плацента не успевает за ростом матки, в момент шевеления малыш может задевать пуповину.
Опасности низкого предлежания
Присутствует вероятность возникновения нарушения питания и насыщения кислородом ”пузожителя” по причине нарушений в работе ”детского места”, что может отразиться на внутриутробном развитии не в лучшую сторону. Также сопровождает вероятность преждевременных родов, что никак не способствует спокойствию будущей мамы.
Выявление низкого предлежания
Самостоятельно возможно только предполагать наличие данного состояния. Для точного определения существуют два вида диагностических исследований: ручной осмотр и УЗИ — диагностика.
В первом случае врач, наблюдающий беременную, определяет, насколько близко расположен ребёнок ко входу в цервикальный канал.
При обследовании вторым методом четко можно определить расположение плаценты, положение плода, другие внутриутробные патологии.
Корректировка поведения при низком предлежании
Необходимо снизить физические нагрузки:
- не носить тяжелых предметов (например, сумки с продуктами),
- перестать ходить на каблуках (мода может подождать),
- временно забыть о спортивных тренировках (до родов точно),
- стараться уменьшить свидания с лестницами.
Вкупе с этим придётся соблюдать половой покой, если нет желания стать мамочкой пораньше, с целым возом новых вопросов.
Постарайтесь научиться сохранять спокойствие, переключать себя на положительные эмоции, просматривая приятные картинки, удачные фотографии, читая любимые книжки (если таковые имеются).
Спокойные прогулки, а не марафонские дистанции, дают возможность заметить то, что обычно считаешь нормой: распустившийся цветок, пробившийся сквозь асфальт; лучи снежинки, упавшей на варежку; необычная расцветка падающего осеннего листка.
Всё это благоприятно сказывается на уязвимой психике будущей мамы.
Ношение дородового бандажа необходимо при отсутствии противопоказаний. Акушер-гинеколог обязан предупредить, если таковые имеются. Это приспособление помогает поддерживать растущий живот, снижает давление на шейку матки, оказываемое плодом.
Есть случаи, когда требуется установка кольца на шейку, с целью замедления ее раскрытия и предупреждения преждевременных родов.
Не стоит игнорировать врачебные рекомендации и назначения. Выполняя их в комплексе с рассмотренными ранее советами всегда есть шанс доходить беременность до установленного срока.
Публикация: 2017-07-30 15:56:58
Источник: https://zdorovye-mam.ru/diagnoz-nizkoe-predlezhanie-ploda-chto-eto-znachit
Чем грозит низкое предлежание плаценты при беременности: лечение и роды
Плацента (послед или «детское место») – эмбриональный орган, в котором происходит рост и развитие ребенка. Ее формирование происходит не ранее 10 недели беременности. Все это время эмбрион получает питательные микроэлементы из кровеносных сосудов эндометрия полости матки.
Что такое низкое предлежание плаценты
Плацента является своеобразным домиком плода. Выполняет следующие функции:
- Защитная;
- Гормональная;
- Трофическая;
- Барьерная;
- Питательная;
- Кислородная.
Основная роль плацентарного барьера – защитить ребенка от воздействия негативных факторов, ожидающих его извне.
Нормальное расположение органа позволяет обеспечить благоприятное внутриутробное пребывание.
Послед, прикрепленный к боковой или задней маточной стенки считается нормальным явлением.
Что такое предлежание плаценты
Предлежание плаценты – это акушерская патология, при которой плацента располагается в нижней части маточного сегмента.
Влиять на ее формирование и определять место прикрепления извне – не представляется возможным. Предлежание бывает нескольких видов: краевое, низкое и полное расположение.
Низкая плацентация при беременности – это результат размещения детского места в нижней части матки. Что является угрожающим состоянием, как для плода, так и для матери.
Осложнения ожидают беременную в период вынашивания ребенка и в момент самих родов.
Такая локализация прикрывает внутренний зев, что впоследствии приводит к развитию кровотечения при родах и негативно сказывается на малыше (гипоксия, риск ранних родов и высокая вероятность летального исхода).
Патологический процесс не имеет яркой клинической картины до 20 недель гестационного периода.
Этот период считается экватором беременности, назначается ряд исследований, в том числе УЗИ, где определятся диагноз.
Чем опасна
Низкое расположение последа кроет в себя большое количество опасностей, но в зависимости от вида подбирается тактика ведения беременной пациентки.
- При заднем расположении велика вероятность передвижения плаценты вверх, родовые пути полностью открываются.
- Переднее – вызывает трудности при вынашивании крупного ребенка. Повышается риск обвития пуповиной.
- Полное или центральное предлежание плаценты – самое опасное состояние для ребенка. Цервикальный канал полностью закрыт, возможное развитие гипоксии. Беременных с таким диагнозом подготавливают к оперативному родоразрешению.
В связи с низкой плацентацией ухудшается кровоснабжение эмбрионального последа, появляется нехватка необходимых микроэлементов и кислородное голодание.
Последствия:
При тяжелом проявлении процесса беременную пускают в роды раньше 40 недель (37 -38 недель гестации).
Симптомы и причины низкой плацентации
Причины аномального расположения плаценты:
- Гинекологические заболевания;
- Выскабливания стенок матки в анамнезе;
- Заболевания или новообразования в матке: ее полости и стенках;
- Многоплодная беременность;
- Оперативные вмешательства, в том числе ОКС;
- Рубец на матке;
- Поздняя беременность или первая беременность в возрасте более 35 лет;
- Замершие и неразвивающиеся беременности в анамнезе;
- Большое количество естественных родов (независимо от сроков гестации);
- Нездоровый образ жизни женщины: алкоголизм и табакокурение увеличивают риск развития аномального расположения последа в 4 раза.
Симптомы низкой плацентации:
- Кровянистые выделения;
- Боли в пояснично-крестцовом отделе, сопоставимые с родовыми схватками;
- Тянущие боли внизу живота;
- Гипотония;
- Головокружение;
- Потеря аппетита;
- Диспепсический синдром: тошнота, рвота, выраженный токсикоз.
Основные признаки низкого предлежания не проявляются ранее 20 недель. Тревожные «звоночки» появляются в виде тянущих болей и кровянистых выделений.
Лечение низкого предлежания
Основные диагностические методы, подтверждающие диагноз:
- УЗ исследование – основной метод.
- Профилактический осмотр в сочетании с жалобами и клиническими проявлениями – дополнительный способ.
Лечение предлежания плаценты зависит от вида процесса, тяжести течения и срока гестации.
1 триместр – отсутствие симптомов, плацента не сформирована – лечение не проводится.
2 триместр – специфического лечения не требуется. Рекомендовано соблюдать постельный режим, огрничить физические нагрузки.
3 триместр – при стремительном развитии патологического процесса с 28 недели гестации проводят лечение:
- Лекарственные средства, устраняющие мышечный спазм – Папаверин (суппозитории и таблетки), Но-Шпа;
- Противоанемические препараты: Ферумлек, Актиферрин, Мальтофер;
- Гормонотерапия для корректировки уровня стероидов Утрожестан;
- Препараты, улучшающие кроветворение: Курантил;
- Фолиевая кислота в комплексе с витаминами группы В.
Показан постельный режим, ограничение половой близости и занятий, требующих повышенной физической активности.
При любом изменении самочувствия в худшую сторону экстренно обращаться за помощью в больницу.
Предлежание чревато полной отслойкой плаценты – угрожающему состоянию для жизни малыша.
Роды при низкой плацентации
Естественные роды не являются противопоказанием при низкорасположенном последе. Постоянный врачебный контроль и полное обследование увеличивают шансы самостоятельного родового процесса.
Однако, прежде чем «пустить» беременную в роды, врачи учитывают несколько условий:
- Точная зона крепления детского места.
- Течение беременности.
- Осложнения, возникшие в результате гестационного периода.
ОКС (операция кесарево сечение) показана при полном закрытии плацентой шейки матки.
Согласно статистике в 91 % случаев роды с предлежанием проходят достаточно успешно. При условии постоянного наблюдения, и только 40 % из них КС.
Также стоит учитывать, что аномальное расположение плаценты чревато иными осложнениями. Например прорастание эмбрионального органа в соседние ткани и органы.
Рекомендации для будущей мамы с низким предлежанием плаценты
Советы мамочкам с низким предлежанием:
- Интимная близость под запретом.
- Волнения, переживания, стрессы и раздражения – под запретом.
- Ограничение посещения общественных мест и общественного транспорта.
- В случае затруднительного опорожнения кишечника прием лекарственных препаратов, разрешенных в период вынашивания ребенка.
- Отказ от физической работы.
- ДА: прогулкам на свежем воздухе, употреблению витаминов, посещение бассейна при отсутствии запрета от врача.
- Пребывание в стационаре при необходимости и по рекомендации специалиста.
Меры профилактики:
- Своевременное лечение гинекологических патологий.
- Контрацепция для предупреждения нежелательной беременности.
- Соблюдение здорового образа жизни.
Источник: https://kakrodit.ru/nizkoe-predlezhanie-platsenty/
Предлежание плаценты при беременности
Предлежание плаценты при беременности — это патология, которая подразумевает расположение плаценты в нижнем сегменте матки в области маточного зева. Частота осложнений 0,5-0,8% от всех родов. По статистике 3% женщин и 5% детей погибают по причине данной патологии.
Предлежание плаценты бывает центральное или полное, боковое и краевое.
Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты.
Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты».
Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают. Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге. Но наблюдение акушера-гинеколога, все же необходимо.
Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.
Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение. Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи. Обильные кровотечения при предлежании угрожают жизни женщины и плода.
Источник: https://razvitie-rebenka24.ru/beremennost/predlezhanie-platsenty-pri-beremennosti.html